Dureri de spate - Back pain
| Dureri de spate | |
|---|---|
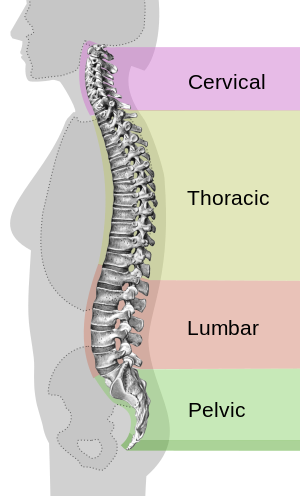 | |
| Diferite regiuni (curburi) ale coloanei vertebrale | |
| Specialitate | Ortopedie |
Durerea de spate este durerea resimțită în spate . Durerile de spate sunt împărțite în dureri de gât (cervicale), dureri medii de spate (toracice), dureri de spate inferioare (lombare) sau coccidinie (coadă sau dureri sacrale) pe baza segmentului afectat. Zona lombară este cea mai frecventă zonă afectată. Un episod de dureri de spate poate fi acut , subacut sau cronic, în funcție de durată. Durerea poate fi caracterizată ca o durere plictisitoare, durere împușcată sau străpungătoare sau o senzație de arsură. Disconfortul poate iradia în brațe și mâini , precum și în picioare sau picioare și poate include amorțeală sau slăbiciune în picioare și brațe.
Majoritatea durerilor de spate sunt nespecifice, fără cauze identificabile. Mecanismele comune care stau la baza includ modificări degenerative sau traumatice ale discurilor și ale articulațiilor fațetelor, care pot provoca apoi dureri secundare la nivelul mușchilor și nervilor și dureri trimise la oase , articulații și extremități. Bolile și inflamația vezicii biliare , pancreasului , aortei și rinichilor pot provoca, de asemenea, dureri menționate în spate. Tumorile vertebrelor , ale țesuturilor neuronale și ale structurilor adiacente se pot manifesta și ca dureri de spate.
Durerile de spate sunt frecvente, aproximativ nouă din zece adulți experimentând-o la un moment dat în viața lor, iar cinci din zece adulți care lucrează au în fiecare an. Unii estimează că până la 95% dintre oameni vor avea dureri de spate la un moment dat în viața lor. Este cea mai frecventă cauză a durerii cronice și contribuie major la lipsa muncii și a dizabilității. Pentru majoritatea indivizilor, durerile de spate se auto-limitează. În majoritatea cazurilor de hernie de disc și stenoză , odihna, injecțiile sau intervențiile chirurgicale au rezultate generale similare de rezolvare a durerii în medie după un an. În Statele Unite , durerile lombare acute sunt al cincilea motiv cel mai frecvent pentru vizitele medicului și cauzează 40% din zilele libere pierdute. În plus, este singura cauză principală de handicap la nivel mondial.
Clasificare
Durerile de spate sunt clasificate în funcție de durata simptomelor.
- Durerile acute de spate durează <6 săptămâni
- Durerile de spate subacute durează între 6 și 12 săptămâni.
- Durerile cronice de spate durează mai mult de 12 săptămâni.
Cauze
Există multe cauze ale durerilor de spate, inclusiv vasele de sânge, organele interne , infecțiile , cauzele mecanice și autoimune . Aproximativ 90% dintre persoanele cu dureri de spate sunt diagnosticate cu dureri de spate acute nespecifice, în care nu există o patologie de bază identificabilă. La aproximativ 10% dintre oameni, o cauză poate fi identificată prin imagistica diagnostic. Mai puțin de 2% sunt atribuite unor factori secundari, cu cancer metastatic și infecții grave, cum ar fi osteomielita coloanei vertebrale și abcesele epidurale , reprezentând aproximativ 1%.
| Cauză | % dintre persoanele cu dureri de spate |
|---|---|
| Nespecific | 90% |
| Fractura de compresie vertebrală | 4% |
| Cancer metastatic | 0,7% |
| Infecţie | 0,01% |
| Cauda equina | 0,04% |
Nespecific
În aproape 90 la sută din cazuri, nu pot fi găsite cauze fiziologice sau anomalii la testele de diagnostic. Durerile de spate nespecifice se pot datora tulpinii / entorsei spatelui. Cauza este leziunea periferică a mușchilor sau ligamentelor. Pacientul poate aminti sau nu cauza. Durerea se poate manifesta acut, dar în unele cazuri poate persista, ducând la dureri cronice.
Durerea cronică de spate la persoanele cu scanări altfel normale poate rezulta din sensibilizarea centrală , unde o leziune inițială determină o stare de durată mai lungă a sensibilității crescute la durere. Această stare persistentă menține durerea chiar și după vindecarea rănii inițiale. Tratamentul sensibilizării poate implica doze mici de antidepresive și reabilitare direcționată, cum ar fi kinetoterapia.
Boala discului spinal
Boala discului spinal apare atunci când nucleul pulpos , un material asemănător gelului din miezul intern al discului vertebral, se rupe. Ruptura nucleului pulpos poate duce la comprimarea rădăcinilor nervoase. Simptomele pot fi unilaterale sau bilaterale și se corelează cu regiunea coloanei vertebrale afectate. Cea mai frecventă regiune pentru boala discului spinal este la L4 – L5 sau L5 – S1. Riscul apariției bolii discului lombar este crescut la persoanele supraponderale datorită forței de compresie crescute pe nucleul pulpos și este de două ori mai probabil să apară la bărbați. Un studiu din 2002 a constatat că factorii stilului de viață, cum ar fi munca în schimbul de noapte și lipsa activității sportive, pot crește, de asemenea, riscul bolilor discului lombar.
Compresia severă a măduvei spinării este considerată o urgență chirurgicală și necesită decompresie pentru a păstra funcția motorie și senzorială. Sindromul cauda equina se referă la compresia severă a cauda equina și se prezintă inițial cu durere urmată de motor și senzorial. Incontinența vezicii urinare este observată în etapele ulterioare ale sindromului cauda equina.
Boală degenerativă
Spondiloza sau artrita degenerativă a coloanei vertebrale apare atunci când discul intervertebral suferă modificări degenerative, determinând eșecul discului la amortizarea vertebrelor. Există o asociere între îngustarea spațiului discului intervertebral și durerea coloanei lombare. Spațiul dintre vertebre devine mai îngust, rezultând comprimarea și iritarea nervilor.
Spondiloliteza este deplasarea anterioară a unei vertebre comparativ cu vertebra vecină. Este asociat cu modificări degenerative legate de vârstă, precum și cu traume și anomalii congenitale.
Stenoza coloanei vertebrale poate apărea în cazuri de spondiloză severă, spondiloteză și îngroșarea ligamentului flavum asociată cu vârsta. Stenoza coloanei vertebrale implică îngustarea canalului coloanei vertebrale și se prezintă de obicei la pacienții cu vârsta peste 60 de ani. Claudicația neurogenă poate apărea în cazurile de stenoză lombară severă a coloanei vertebrale și prezintă simptome de durere în partea inferioară a spatelui, fesei sau piciorului care se agravează în picioare și ușurată prin așezare.
Fracturile de compresie vertebrală apar la 4% dintre pacienții care se prezintă la asistență medicală primară cu dureri de spate lombare. Factorii de risc includ vârsta, sexul feminin, istoricul osteoporozei și utilizarea cronică a glucocorticoizilor. Fracturile pot apărea din cauza traumei, dar în multe cazuri pot fi asimptomatice.
Infecţie
Cauzele infecțioase frecvente ale durerilor de spate includ osteomielita , diskita septică , abcesul paraspinal și abcesul epidural . Cauzele infecțioase care duc la dureri de spate implică diverse structuri care înconjoară coloana vertebrală.
Osteomielita este infecția bacteriană a osului. Osteomielita vertebrală este cel mai frecvent cauzată de stafilococi. Factorii de risc includ infecția pielii, infecția tractului urinar, utilizarea cateterului IV, consumul de droguri IV, endocardita anterioară și boala pulmonară.
Abcesul epidural spinal este, de asemenea, frecvent cauzat de o infecție severă cu bacteremie. Factorii de risc includ epidurala recentă, consumul de droguri IV sau infecția recentă.
Cancer
Răspândirea cancerului la nivelul oaselor sau măduvei spinării poate duce la dureri de spate. Osul este unul dintre cele mai frecvente locuri de leziuni metastatice. Pacienții au de obicei un istoric de malignitate. Tipurile obișnuite de cancer care prezintă dureri de spate includ mielom multiplu, limfom, leucemie, tumori ale măduvei spinării, tumori vertebrale primare și cancer de prostată. Durerile de spate sunt prezente la 29% dintre pacienții cu cancer sistemic. Spre deosebire de alte cauze ale durerilor de spate care afectează frecvent coloana lombară, coloana toracică este cel mai frecvent afectată. Durerea poate fi asociată cu simptome sistemice, cum ar fi pierderea în greutate, frisoane, febră, greață și vărsături. Spre deosebire de alte cauze ale durerilor de spate, durerile de spate asociate neoplasmului sunt constante, plictisitoare, slab localizate și cel mai grav cu odihna. Metastazarea la nivelul osului crește, de asemenea, riscul de compresie a măduvei spinării sau de fracturi vertebrale care necesită tratament chirurgical emergent.
Autoimun
Artritidele inflamatorii, cum ar fi spondilita anchilozantă , artrita psoriazică , artrita reumatoidă și lupusul eritematos sistemic, pot provoca niveluri diferite de distrugere a articulațiilor. Dintre artritidele inflamatorii, spondilita anchilozantă este cea mai strâns asociată cu durerile de spate datorită distrugerii inflamatorii a componentelor osoase ale coloanei vertebrale. Spondilita anchilozantă este frecventă la bărbații tineri și prezintă o serie de simptome posibile, cum ar fi uveita , psoriazisul și bolile inflamatorii intestinale .
Durere referită
Durerile de spate se pot datora și durerii menționate din altă sursă. Durerea indicată apare atunci când durerea este resimțită într-o locație diferită de sursa durerii. Procesele de boală care pot apărea cu dureri de spate includ pancreatită , calculi renali , infecții severe ale tractului urinar și anevrisme aortice abdominale .
Factori de risc
Ridicarea grea, obezitatea, sedentarismul și lipsa exercițiilor fizice pot crește riscul de durere de spate al unei persoane. Oamenii care fumează au mai multe șanse de a experimenta dureri de spate decât alții. Postura slabă și creșterea în greutate în timpul sarcinii sunt, de asemenea, factori de risc pentru durerile de spate. În general, oboseala poate agrava durerea.
Câteva studii sugerează că factori psihosociali precum stresul la locul de muncă și relațiile familiale disfuncționale se pot corela mai strâns cu durerile de spate decât anomaliile structurale relevate în raze X și alte scanări imagistice medicale.
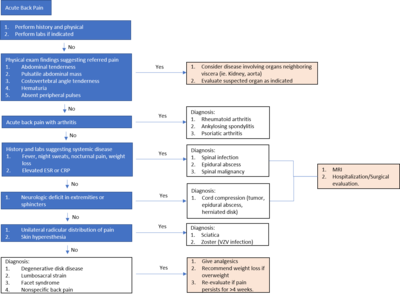
Diagnostic
Evaluarea inițială a durerii de spate constă într-un istoric și examen fizic. Trăsăturile importante de caracterizare ale durerii de spate includ localizarea, durata, severitatea, istoricul durerilor de spate anterioare și posibile traume. Alte componente importante ale istoricului pacientului includ vârsta, traume fizice, antecedente de cancer, febră, scădere în greutate, incontinență urinară, slăbiciune progresivă sau modificări senzoriale în expansiune, care pot provoca steaguri roșii care indică o afecțiune medicală urgentă.
Examinarea fizică a spatelui ar trebui să evalueze postura și deformările. Durerea provocată de palparea anumitor structuri poate fi utilă în localizarea zonei afectate. Este necesar un examen neurologic pentru a evalua modificările mersului, senzației și funcției motorii.
Determinarea dacă există simptome radiculare, cum ar fi durerea, amorțeala sau slăbiciunea care radiază în jos, este importantă pentru diferențierea cauzelor centrale și periferice ale durerilor de spate. Testul piciorului drept este o manevră utilizată pentru a determina prezența radiculopatiei lombosacrale. Radiculopatia apare atunci când există iritații în rădăcina nervoasă, provocând simptome neurologice, cum ar fi amorțeală și furnicături. Durerile de spate non-radiculare sunt cel mai frecvent cauzate de leziuni ale mușchilor spinării sau ligamentelor, de boli degenerative ale coloanei vertebrale sau de o hernie de disc . Hernia de disc și stenoza foraminală sunt cele mai frecvente cauze ale radiculopatiei.
Imagistica coloanei vertebrale și testele de laborator nu sunt recomandate în timpul fazei acute. Aceasta presupune că nu există niciun motiv să ne așteptăm ca persoana să aibă o problemă de bază. În majoritatea cazurilor, durerea dispare natural după câteva săptămâni. De obicei, persoanele care caută diagnosticul prin imagistică nu sunt susceptibile de a avea un rezultat mai bun decât cei care așteaptă rezolvarea afecțiunii.
Imagistica
Imagistica prin rezonanță magnetică este modalitatea preferată pentru evaluarea durerilor de spate și vizualizarea oaselor, țesuturilor moi, nervilor și ligamentelor. Razele X sunt o opțiune inițială mai puțin costisitoare oferită pacienților cu suspiciune clinică scăzută de infecție sau malignitate și este combinată cu studii de laborator pentru interpretare.
Imagistica nu este necesară la majoritatea persoanelor cu dureri de spate. În cazurile de dureri acute de spate, RMN este recomandat persoanelor cu factori de risc majori / suspiciune clinică de cancer, infecție a coloanei vertebrale sau deficite neurologice severe progresive. Pentru pacienții cu dureri de spate subacute până la cronice, RMN-ul este recomandat dacă există factori de risc minori pentru cancer, factori de risc pentru spondilita anchilozantă, factori de risc pentru fractura de compresie vertebrală, traume semnificative sau stenoză spinală simptomatică.
Studiile de imagistică timpurie în timpul fazei acute nu îmbunătățesc îngrijirea sau prognosticul la pacienți. Constatările imagistice nu sunt corelate cu severitatea sau rezultatul.
Studii de laborator
Studiile de laborator sunt obișnuite dacă există suspiciuni pentru cauze autoimune, infecție sau malignitate. Testele de laborator pot include numărul de celule albe din sânge (WBC) , rata de sedimentare a eritrocitelor (VSH) și proteina C reactivă (CRP).
- VSH crescut ar putea indica infecție, malignitate, boli cronice, inflamații, traume sau ischemie tisulară .
- Nivelurile crescute de CRP sunt asociate cu infecția.
steaguri rosii
Imagistica nu este de obicei necesară în diagnosticul inițial sau în tratamentul durerilor de spate. Cu toate acestea, dacă există anumite simptome de „steag roșu” prezente radiografii simple (raze X), poate fi recomandată scanarea CT sau imagistica prin rezonanță magnetică (RMN). Aceste steaguri roșii includ:
- Istoria cancerului
- Pierderea in greutate inexplicabilă
- Imunosupresia
- Infectie urinara
- Consumul de droguri intravenos
- Utilizarea prelungită a corticosteroizilor
- Durerile de spate nu s-au îmbunătățit cu un management conservator
- Istoria traumei semnificative
- Căderea minoră sau ridicarea intensă la un individ potențial osteoporotic sau în vârstă
- Debut acut de retenție urinară, incontinență de revărsare, pierderea tonusului sfincterului anal sau incontinență fecală
- Anestezie în șa
- Slăbiciune motoră globală sau progresivă la nivelul membrelor inferioare
Prevenirea
Există dovezi de calitate moderată care sugerează că combinația de educație și exercițiu fizic poate reduce riscul unei persoane de a dezvolta un episod de dureri lombare. Dovezi de calitate mai mică indică exercitarea individuală ca un posibil factor de descurajare a riscului apariției acestei afecțiuni.
Management
Durere nespecifică
Pacienții cu dureri de spate necomplicate trebuie încurajați să rămână activi și să revină la activitățile normale.
Obiectivele de management atunci când se tratează durerile de spate sunt de a realiza o reducere maximă a intensității durerii cât mai rapid posibil, de a restabili capacitatea individului de a funcționa în activitățile de zi cu zi, de a ajuta pacientul să facă față durerii reziduale, de a evalua efectele secundare ale terapiei și pentru a facilita trecerea pacientului prin impedimentele legale și socioeconomice de recuperare. Pentru mulți, scopul este de a menține durerea la un nivel ușor de gestionat pentru a progresa cu reabilitarea, ceea ce poate duce la ameliorarea durerii pe termen lung. De asemenea, pentru unii oameni, scopul este de a utiliza terapii non-chirurgicale pentru a gestiona durerea și pentru a evita intervențiile chirurgicale majore, în timp ce pentru alții, intervenția chirurgicală poate fi cel mai rapid mod de a vă simți mai bine.
Nu toate tratamentele funcționează pentru toate afecțiunile sau pentru toți indivizii cu aceeași afecțiune și mulți consideră că trebuie să încerce mai multe opțiuni de tratament pentru a determina ce funcționează cel mai bine pentru ei. Stadiul actual al afecțiunii ( acută sau cronică ) este, de asemenea, un factor determinant în alegerea tratamentului. Doar o minoritate a persoanelor cu dureri de spate (majoritatea estimărilor sunt de 1-10%) necesită intervenție chirurgicală.
Non medical
Durerile de spate sunt, în general, tratate mai întâi cu terapie non-farmacologică, deoarece se rezolvă de obicei fără utilizarea medicamentelor. Se poate recomanda căldură și masaj superficial, acupunctură și terapie de manipulare a coloanei vertebrale.
- Terapia prin căldură este utilă pentru spasmele spatelui sau alte afecțiuni. O analiză a concluzionat că terapia cu căldură poate reduce simptomele durerii lombare acute și subacute.
- Activitatea regulată și exercițiile de întindere ușoară sunt încurajate în cazul durerilor de spate necomplicate și sunt asociate cu rezultate mai bune pe termen lung. Poate fi recomandată și terapia fizică pentru întărirea mușchilor din abdomen și din jurul coloanei vertebrale. Aceste exerciții sunt asociate cu o mai bună satisfacție a pacientului, deși nu s-a demonstrat că oferă îmbunătățiri funcționale. Cu toate acestea, o analiză a constatat că exercițiile fizice sunt eficiente pentru durerile cronice de spate, dar nu și pentru durerile acute. Dacă sunt utilizate, acestea trebuie efectuate sub supravegherea unui medic autorizat.
- Terapia prin masaj poate oferi o ameliorare a durerii pe termen scurt, dar nu o îmbunătățire funcțională, pentru cei cu dureri de spate acute. De asemenea, poate oferi o ameliorare a durerii pe termen scurt și o îmbunătățire funcțională pentru cei cu durere pe termen lung (cronică) și subacută la pachetul inferior, dar acest beneficiu nu pare a fi susținut după 6 luni de tratament. Nu pare să existe efecte adverse grave asociate masajului.
- Acupunctura poate oferi o ușurare pentru durerile de spate. Cu toate acestea, trebuie efectuate cercetări suplimentare cu dovezi mai puternice.
- Manipularea coloanei vertebrale pare similară cu alte tratamente recomandate.
- „Școala din spate” este o intervenție care constă atât din educație, cât și din exerciții fizice. Nu există dovezi puternice care să susțină utilizarea spatei pentru tratarea durerilor de spate acute, subacute sau cronice nespecifice.
- Branțurile par a fi o intervenție de tratament ineficientă.
- În timp ce tracțiunea pentru durerile de spate este adesea utilizată în combinație cu alte abordări, pare să existe un impact redus sau deloc asupra intensității durerii, stării funcționale, îmbunătățirii globale și revenirii la locul de muncă.
Medicament
Dacă măsurile non-farmacologice nu sunt eficiente, medicamentele pot fi încercate.
- Medicamentele antiinflamatoare nesteroidiene (AINS) sunt de obicei încercate mai întâi. AINS s-au dovedit a fi mai eficiente decât placebo și, de obicei, sunt mai eficiente decât paracetamolul (acetaminofen) .
- Utilizarea pe termen lung a opioidelor nu a fost testată pentru a determina dacă este eficientă sau sigură pentru tratarea durerilor lombare cronice. Pentru durerile de spate severe care nu sunt ameliorate de AINS sau acetaminofen, pot fi utilizate opioide. Este posibil ca opioidele să nu fie mai bune decât AINS sau antidepresivele pentru durerile cronice de spate în ceea ce privește ameliorarea durerii și creșterea funcției.
- De asemenea, pot fi utilizați relaxanți ai mușchilor scheletici . Utilizarea lor pe termen scurt s-a dovedit a fi eficientă în ameliorarea durerii acute de spate. Cu toate acestea, dovezile acestui efect au fost contestate, iar aceste medicamente au efecte secundare negative.
- La persoanele cu dureri radiculare nervoase și radiculopatie acută, există dovezi că o doză unică de steroizi, cum ar fi dexametazona, poate oferi ameliorarea durerii.
- Injecția cu corticosteroizi epidurali (ESI) este o procedură în care medicamentele cu steroizi sunt injectate în spațiul epidural . Medicamentele cu steroizi reduc inflamația și astfel scad durerea și îmbunătățesc funcția. ESI a fost mult timp utilizat atât pentru diagnosticarea, cât și pentru tratarea durerilor de spate, deși studii recente au arătat o lipsă de eficacitate în tratarea durerilor de spate.
Interventie chirurgicala
Chirurgia pentru durerile de spate este de obicei folosită ca ultimă soluție, atunci când este evident un deficit neurologic grav. O revizuire sistematică din 2009 a studiilor de chirurgie a spatelui a constatat că, pentru anumite diagnostice, intervenția chirurgicală este moderat mai bună decât alte tratamente obișnuite, dar beneficiile intervenției chirurgicale scad adesea pe termen lung.
Chirurgia poate fi uneori adecvată persoanelor cu mielopatie severă sau sindrom cauda equina . Cauzele deficitelor neurologice pot include hernia discului spinal , stenoza coloanei vertebrale , boala degenerativă a discului , tumoarea , infecția și hematoamele coloanei vertebrale , toate acestea putând influența rădăcinile nervoase din jurul măduvei spinării. Există mai multe opțiuni chirurgicale pentru tratarea durerilor de spate, iar aceste opțiuni variază în funcție de cauza durerii.
Atunci când o hernie de disc comprimă rădăcinile nervoase, se poate efectua laminectomie sau discectomie hemi- sau parțială , în care materialul care comprimă nervul este îndepărtat. O laminectomie de nivel mutli poate fi făcută pentru lărgirea canalului spinal în cazul stenozei spinale. Un foraminotomie sau foraminectomy poate fi necesară, în cazul în care vertebrele cauzează compresia semnificative radacinilor nervoase. O discectomie se efectuează atunci când discul intervertebral a fost herniat sau rupt. Aceasta implică îndepărtarea discului proeminent, fie a unei părți a acestuia, fie a întregului său, care exercită presiune asupra rădăcinii nervoase . Se poate efectua și înlocuirea totală a discului , în care sursa durerii (discul deteriorat) este îndepărtată și înlocuită, menținând în același timp mobilitatea coloanei vertebrale. Atunci când un disc întreg este îndepărtat (ca în discectomie) sau când vertebrele sunt instabile, poate fi efectuată o intervenție chirurgicală de fuziune a coloanei vertebrale. Fuziunea coloanei vertebrale este o procedură în care grefele osoase și feroneria metalică sunt utilizate pentru a fixa împreună două sau mai multe vertebre, împiedicând astfel oasele coloanei vertebrale să se comprime pe măduva spinării sau pe rădăcinile nervoase.
Dacă infecția, cum ar fi un abces epidural spinal , este sursa durerii de spate, intervenția chirurgicală poate fi indicată atunci când un proces de antibiotice este ineficient. Evacuarea chirurgicală a hematomului coloanei vertebrale poate fi de asemenea încercată, dacă produsele sanguine nu reușesc să se descompună singure.
Sarcina
Aproximativ 50% dintre femei se confruntă cu dureri lombare în timpul sarcinii. Unele studii au sugerat că femeile care au experimentat dureri de spate înainte de sarcină prezintă un risc mai mare de a suferi de dureri de spate în timpul sarcinii. Poate fi suficient de severă pentru a provoca dureri și dizabilități semnificative până la o treime din femeile însărcinate. Durerea de spate începe de obicei la aproximativ 18 săptămâni de gestație și atinge vârfurile între 24 și 36 de săptămâni de gestație. Aproximativ 16% dintre femeile care au suferit dureri de spate în timpul sarcinii raportează că au continuat dureri de spate la ani după sarcină, indicând că cele cu dureri de spate semnificative prezintă un risc mai mare de durere de spate după sarcină.
Factorii biomecanici ai sarcinii dovediți a fi asociați cu durerile de spate includ o curbură crescută a spatelui inferior sau lordoza lombară , pentru a susține greutatea adăugată pe abdomen. De asemenea, un hormon numit relaxină este eliberat în timpul sarcinii, care înmoaie țesuturile structurale din pelvis și partea inferioară a spatelui pentru a se pregăti pentru livrarea vaginală. Această înmuiere și flexibilitate crescută a ligamentelor și articulațiilor din spatele inferior poate duce la durere. Durerile de spate în timpul sarcinii sunt adesea însoțite de simptome radiculare , sugerate a fi cauzate de apăsarea fătului pe plexul sacru și plexul lombar din pelvis.
Factorii tipici care agravează durerile de spate ale sarcinii includ starea în picioare, șezutul, îndoirea înainte, ridicarea și mersul pe jos. Durerile de spate în timpul sarcinii pot fi, de asemenea, caracterizate prin durere care iradiază în coapsă și fese, dureri nocturne suficient de severe pentru a trezi pacientul, dureri crescute în timpul nopții sau dureri crescute în timpul zilei.
Căldura locală, acetaminofenul (paracetamolul) și masajul pot fi utilizate pentru a calma durerea. Este de asemenea sugerată evitarea stării în picioare pentru perioade prelungite de timp.
Economie
Deși durerile de spate nu cauzează în mod obișnuit invaliditate permanentă, acestea contribuie semnificativ la vizitele medicilor și la zilele de lucru pierdute în Statele Unite și reprezintă singura cauză principală de handicap la nivel mondial. Academia Americană a Chirurgilor Ortopedici raportează că aproximativ 12 milioane de vizite la cabinetele medicului în fiecare an se datorează durerilor de spate. Munca ratată și dizabilitatea legate de durerile lombare costă peste 50 de miliarde de dolari în fiecare an în Statele Unite. În Regatul Unit, în 1998, s-au cheltuit aproximativ 1,6 miliarde de lire sterline pe an pentru cheltuieli legate de dizabilități cauzate de durerile de spate.
Referințe
linkuri externe
| Clasificare | |
|---|---|
| Resurse externe |
- Spatele și coloana vertebrală la Curlie
- Prospect privind sănătatea: dureri de spate la Institutul Național de Artrită și Boli Musculo-scheletice și ale Pielii
- Qaseem A, Wilt TJ, McLean RM, Forciea MA (aprilie 2017). "Tratamente neinvazive pentru dureri de spate acute, subacute și cronice: o linie directivă de practică clinică de la Colegiul American al Medicilor" . Analele Medicinii Interne . 166 (7): 514-30. doi : 10.7326 / M16-2367 . PMID 28192789 .
- Ghiduri nespecifice pentru durerea de spate 2017 - Planul de sănătate al Fundației Kaiser din Washington Arhivat