Boala Behçet - Behçet's disease
| Boala Behçet | |
|---|---|
| Alte nume |
|
 | |
| O persoană cu hipopion care poate fi observată în uveita anterioară la o persoană cu boala Behçet | |
| Pronunție | |
| Specialitate | Reumatologie , Imunologie |
| Simptome | Răni la nivelul gurii , răni genitale, inflamații ale ochiului, artrită , oboseală cronică |
| Complicații | Orbire , inflamații articulare , cheaguri de sânge , anevrism |
| Debut obișnuit | Anii 20-40 |
| Durată | Termen lung |
| Cauze | Necunoscut |
| Metoda de diagnosticare | Pe baza simptomelor |
| Diagnostic diferentiat | Artrita reactivă , sindromul Stevens-Johnson , sindromul Sweet |
| Medicament | Medicație imunosupresivă, cum ar fi corticosteroizii |
| Prognoză | De multe ori se îmbunătățește cu timpul |
| Frecvență | Rare (SUA, UE), mai frecvente (Orientul Mijlociu, Asia) |
Boala Behçet ( BD ) este un tip de tulburare inflamatorie care afectează mai multe părți ale corpului. Cele mai frecvente simptome includ răni bucale dureroase , răni genitale, inflamații ale unor părți ale ochiului și artrită . Leziunile durează de obicei câteva zile. Mai puțin frecvent pot exista inflamații ale creierului sau măduvei spinării, cheaguri de sânge , anevrisme sau orbire . Adesea, simptomele apar și dispar.
Cauza este necunoscută. Se crede că este parțial genetic . Al lui Behçet nu este contagios . Diagnosticul se bazează pe cel puțin trei episoade de afte bucale într-un an, împreună cu cel puțin două dintre următoarele: afte genitale, inflamații ale ochilor, afte ale pielii, un test pozitiv al înțepăturii pielii .
Nu există leac. Tratamentele pot include medicamente imunosupresoare, cum ar fi corticosteroizii și modificările stilului de viață. Apa de gură lidocaină poate ajuta la durere. Colchicina poate reduce frecvența atacurilor.
Deși este rar în Statele Unite și Europa, este mai frecvent în Orientul Mijlociu și Asia. În Turcia , de exemplu, aproximativ 2 la 1.000 sunt afectați. Debutul este de obicei în anii 20 sau 40. Boala a fost descrisă inițial de dermatologul turc Hulusi Behçet în 1937.
semne si simptome
Pielea și mucoasa
Aproape toate persoanele cu boala Behçet prezintă o formă de ulcerații dureroase în gură. Sunt o formă de ulcere aftoase sau leziuni orale fără cicatrici. Leziunile orale sunt similare cu cele găsite în bolile inflamatorii intestinale și pot fi recidivante. Ulcerațiile genitale dureroase se dezvoltă de obicei în jurul anusului, vulvei sau scrotului și provoacă cicatrici la 75% dintre pacienți. În plus, pacienții pot prezenta eritem nodos , vasculită pustulară cutanată și leziuni similare cu pioderma gangrenoză .
Ochi
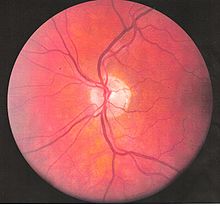
Boala inflamatorie a ochilor se poate dezvolta devreme în cursul bolii și poate duce la pierderea permanentă a vederii în 20 la sută din cazuri. Implicarea oculară poate fi sub formă de uveită posterioară , uveită anterioară sau vasculită retiniană . Uveita anterioară prezintă ochi dureroși, roșeață conjuctivală, hipopion și scăderea acuității vizuale, în timp ce uveita posterioară prezintă scăderea acuității vizuale nedureroase și plutitori de câmp vizual. O formă rară de implicare oculară (oculară) în acest sindrom este vasculita retiniană, care prezintă o scădere nedureroasă a vederii cu posibilitatea apariției unor flotoare sau defecte ale câmpului vizual.
Implicarea nervului optic în boala Behçet este rară, prezentându-se de obicei ca atrofie optică progresivă și pierderea vizuală. Cu toate acestea, au fost raportate cazuri de neuropatie optică acută (în special neuropatie optică ischemică anterioară ). Atrofia nervului optic a fost identificată ca fiind cea mai frecventă cauză a insuficienței vizuale. Boala Behçet poate duce la afectarea nervului optic primar sau secundar. Papilema ca urmare a trombozei sinusului dural și a atrofiei rezultate din boala retiniană, au fost caracterizate ca fiind cauze secundare de atrofie a nervului optic în boala Behçet.
Semnele și simptomele neuropatiei optice acute includ pierderea nedureroasă a vederii, care poate afecta fie unul, fie ambii ochi, reducerea acuității vizuale, reducerea vederii culorilor, defectul pupilar aferent relativ , scotom central , disc optic umflat, edem macular sau durere retrobulbară. Când aceste simptome apar cu ulcerații mucocutanate concomitente, acestea ridică suspiciunea de neuropatie optică acută în boala Behçet. Atrofia optică progresivă poate duce la scăderea acuității vizuale sau a vederii culorilor. Poate fi prezentă hipertensiune intracraniană cu edem papilat .
Poate apărea episclerită , care provoacă roșeață oculară și durere ușoară, fără un impact semnificativ asupra vederii.
Intestinele
Manifestările gastrointestinale (GI) includ dureri abdominale, greață și diaree cu sau fără sânge și adesea implică valva ileocecală . Unii pacienți cu BD suferă de sensibilitate abdominală, balonare și disconfort abdominal general. Când este ușor, acesta poate seamănă cu sindromul intestinului iritabil; cazurile mai severe prezintă similarități cu bolile inflamatorii intestinale, cum ar fi colita ulcerativă sau Crohn.
Plămânii
Afectarea pulmonară este de obicei sub formă de hemoptizie , pleurită , tuse sau febră și, în cazuri severe, poate pune viața în pericol dacă artera pulmonară de ieșire dezvoltă un anevrism care se rupe provocând colaps vascular sever și moarte din sângerări în plămâni. Nodulii, consolidările, cavitățile și leziunile de sticlă măcinată sunt frecvente la pacienții cu afectare pulmonară. Poate apărea tromboza arterei pulmonare.
Articulații
Artrita este observată la până la jumătate din oameni și este de obicei o poli sau oligoartrită neerozivă, în principal a articulațiilor mari ale extremităților inferioare.
Creier
Implicarea sistemului nervos central (SNC) apare cel mai adesea sub formă de meningoencefalită cronică. Leziunile tind să apară în trunchiul cerebral, ganglionii bazali și substanța albă emisferică profundă și pot semăna cu cele ale sclerozei multiple (SM). Atrofia trunchiului cerebral se observă în cazurile cronice.
Implicările neurologice variază de la meningita aseptică la tromboza vasculară, cum ar fi tromboza sinusală durală și sindromul cerebral organic care se manifestă cu confuzie, convulsii și pierderi de memorie. Hipoacuzia bruscă (senzorială) este adesea asociată cu aceasta. Ele apar adesea târziu în progresia bolii, dar sunt asociate cu un prognostic slab.
Inima
Pericardita este o manifestare cardiacă frecventă. Poate fi observată și regurgitația aortică cronică datorată bolii rădăcinii aortice. Deși rare, s-a raportat un infarct miocardic (infarct) cu tromboză acută coronariană identificată angiografic, incluzând un caz cu o leziune patologic demonstrabilă din cauza arteritei constatate la autopsie.
Vase de sânge
Problemele vaselor de sânge sunt observate la 7-29% dintre persoanele cu leziuni arteriale reprezentând 15% din leziunile vasculare. Leziunile arteriale prezintă un risc mai mare. Cele mai frecvente leziuni arteriale sunt ocluziile sau stenoza și anevrismele sau pseudoaneurismele.
Cauză
Cauza nu este bine definită, dar se caracterizează în primul rând prin autoinflamarea vaselor de sânge. Deși uneori denumit în mod eronat un diagnostic de excludere, diagnosticul poate fi uneori atins prin examinarea patologică a zonelor afectate.
Mecanismul principal al afectării este autoimun, care prin definiție este un sistem imunitar hiperactiv care vizează propriul corp al pacientului. Implicarea unui subset de celule T ( Th17 ) pare a fi importantă. Cauza primară nu este bine cunoscută. De fapt, nimeni nu știe încă de ce sistemul imunitar începe să se comporte astfel în boala Behçet. Cu toate acestea, pare să existe o componentă genetică implicată, deoarece rudele de gradul întâi ale pacienților afectați sunt adesea afectate în proporție mai mare decât cea așteptată pentru populația generală.
Cercetările sugerează că infecțiile anterioare pot provoca răspunsurile autoimune prezente în boala Behçet. Proteinele de șoc termic (HSP) sunt prezente în unele bacterii și servesc drept „semnal de pericol” pentru sistemul imunitar. Cu toate acestea, unele HSP au o similaritate la bacterii și la oameni. Anti- hsp60 anticorpi și anti-hsp65 că HSPs țintă produse de streptococi (inclusiv sanguinis S. și S. pyogenes ) și Mycobacterium tuberculosis poate , de asemenea , tinta HSPs umane, ceea ce duce la răspunsuri imune legate de uveita și diverse simptome prezentate în parenchimatoasă neuro-Behcet boală.
A fost raportată o asociere cu familia de gene GIMAP („ GTPază a proteinei asociate cu imunitatea”) pe brațul lung al cromozomului 7 (7q36.1). Genele implicate au fost GIMAP1 , GIMAP2 și GIMAP4 .
Fiziopatologie

Boala Behçet este considerată mai răspândită în zonele care înconjoară vechile rute comerciale de mătase din Orientul Mijlociu și din Asia Centrală . Astfel, este uneori cunoscută sub numele de Boala Drumului Mătăsii . Cu toate acestea, această boală nu este limitată la persoanele din aceste regiuni. Un număr mare de studii serologice arată o legătură între boală și HLA-B51 . HLA-B51 se găsește mai frecvent din Orientul Mijlociu până în Siberia de Sud-Est, dar incidența B51 în unele studii a fost de 3 ori mai mare decât populația normală. Cu toate acestea, B51 tinde să nu se găsească în boală atunci când este implicată o anumită variantă a genei SUMO4 , iar simptomele par a fi mai ușoare atunci când este prezent HLA-B27 . În prezent, nu s-a confirmat încă o origine infecțioasă similară care duce la boala Behçet, dar s- a constatat că anumite tulpini de S. sanguinis au o antigenicitate omologă.
Vasculita care duce la ocluzia vaselor care furnizează nervul optic poate fi cauza neuropatiei optice acute și a atrofiei optice progresive în boala Behçet. Evaluarea histologică într-un caz raportat de neuropatie optică acută a demonstrat înlocuirea porțiunii axonale a nervului optic cu astrocite fibroase fără modificări ale retinei. Implicarea SNC în boala Behçet poate duce la hipertensiune intracraniană cel mai frecvent datorită trombozei sinusului venos dural și atrofiei optice secundare ulterioare.
Diagnostic
Nu există teste patologice specifice sau tehnici disponibile pentru diagnosticul bolii, deși criteriile Grupului de studiu internațional pentru boală sunt extrem de sensibile și specifice, implicând criterii clinice și un test de pathergie . Boala Behçet are un grad ridicat de asemănare cu bolile care cauzează leziuni mucocutanate, cum ar fi Herpes simplex labialis, și, prin urmare, suspiciunea clinică ar trebui menținută până când toate cauzele comune ale leziunilor orale sunt excluse din diagnosticul diferențial .
Acuitatea vizuală sau pierderea vederii culorii cu leziuni mucocutanate concomitente sau simptome sistemice ale bolii Behçet ar trebui să crească suspiciunea de implicare a nervului optic în boala Behçet și să provoace o revizuire a bolii Behçet dacă nu a fost diagnosticată anterior în plus față de o exersare oculară. Diagnosticul bolii Behçet se bazează pe constatări clinice, inclusiv ulcere orale și genitale, leziuni ale pielii, cum ar fi eritem nodos, acnee sau foliculită, descoperiri inflamatorii oculare și o reacție pathergy. Markerii inflamatori precum VSH și CRP pot fi crescuți. O examinare oftalmică completă poate include o examinare a lămpii cu fantă, tomografie de coerență optică pentru a detecta pierderea nervilor, examene de câmp vizual, examen fundoscopic pentru a evalua atrofia discului optic și boala retiniană, angiografia fundoscopică și potențialele evocate vizual, care pot demonstra o latență crescută. Îmbunătățirea nervului optic poate fi identificată în imagistica prin rezonanță magnetică (RMN) la unii pacienți cu neuropatie optică acută. Cu toate acestea, un studiu normal nu exclude neuropatia optică. Analiza lichidului cefalorahidian (LCR) poate demonstra un nivel crescut de proteine cu sau fără pleocitoză. Imagistica, inclusiv angiografia, poate fi indicată pentru a identifica tromboza sinusului venos dural ca fiind o cauză a hipertensiunii intracraniene și a atrofiei optice.
Linii directoare de diagnostic
Conform ghidurilor Grupului de studiu internațional, pentru ca un pacient să fie diagnosticat cu boala Behçet, pacientul trebuie să aibă ulcere orale ( aftoase ) (orice formă, dimensiune sau număr de cel puțin 3 ori în orice perioadă de 12 luni), împreună cu 2 din următoarele 4 simptome „ distinctive ”:
- inflamație a ochilor ( irită , uveită , vasculită retiniană, celule din vitros)
- ulcere genitale (incluzând ulcere anale și pete în regiunea genitală și testicule umflate sau epididimită la bărbați)
- reacție pathergy (papula> 2 mm dia. 24–48 ore sau mai mult după înțeparea acului). Testul pathergy are o specificitate de 95% până la 100%, dar rezultatele sunt adesea negative la pacienții americani și europeni
- leziuni ale pielii (papulo-pustule, foliculită , eritem nodos , acnee la post-adolescenți, nu la corticosteroizi)
În ciuda criteriilor incluzive stabilite de Grupul de Studii Internaționale, există cazuri în care nu toate criteriile pot fi îndeplinite și, prin urmare, nu se poate face cu ușurință un diagnostic. Cu toate acestea, există un set de constatări clinice pe care se poate baza un medic pentru a face un diagnostic provizoriu al bolii; în esență, boala Behçet nu respectă întotdeauna liniile directoare ale Grupului de studiu internațional și, prin urmare, este necesar un grad ridicat de suspiciune pentru un pacient care prezintă un număr din următoarele constatări:
- artrită / artralgie
- probleme cardio-vasculare de origine inflamatorie
- schimbări de personalitate , psihoze
- profundă venă tromboză
- epididimita
- epuizare extremă - oboseală cronică
- probleme inflamatorii în piept și plămâni
- gura ulcere
- simptome ale sistemului nervos
- probleme cu auzul sau echilibrul
- inflamația stomacului sau a intestinului
- tromboflebită superficială
- orice alți membri ai familiei cu diagnostic de boală Behçet.
Tratament
Tratamentul actual are ca scop ameliorarea simptomelor, reducerea inflamației și controlul sistemului imunitar. Cu toate acestea, calitatea dovezilor pentru tratarea ulcerelor orale asociate bolii Behçet este slabă.
Terapia cu doze mari de corticosteroizi este adesea utilizată pentru manifestări severe de boală. Terapia anti-TNF , cum ar fi infliximab, sa dovedit a fi promițătoare în tratarea uveitei asociate bolii. Un alt agent anti-TNF, etanercept , poate fi util la persoanele cu simptome în principal ale pielii și ale mucoasei. Apremilast poate fi, de asemenea, utilizat pentru tratarea ulcerelor orale asociate cu boala Behçet.
Interferonul alfa-2a poate fi, de asemenea, un tratament alternativ eficient, în special pentru ulcerele genitale și orale, precum și pentru leziunile oculare. Azatioprina , atunci când este utilizată în combinație cu interferonul alfa-2b, arată, de asemenea, promițătoare, iar colchicina poate fi utilă pentru tratarea unor ulcere genitale, eritem nodos și artrită. Benzatina-penicilina poate reduce, de asemenea, noile atacuri artritice.
Talidomida a fost, de asemenea, utilizată datorită efectului său de modificare imunitară. Dapsone și rebamipide s- au dovedit, în studii mici, pentru a avea rezultate benefice pentru leziuni mucocutanate.
Având în vedere raritatea sa, tratamentul optim pentru neuropatia optică acută în boala Behçet nu a fost stabilit. Identificarea timpurie și tratamentul sunt esențiale. S-a raportat răspuns la ciclosporină , triamcinolonă perioculară și metilprednisonă IV, urmată de prednisonă orală, deși recidive care duc la pierderi vizuale ireversibile pot apărea chiar și în timpul tratamentului. Imunosupresoare precum interferonul-alfa și antagoniștii factorilor de necroză tumorală se pot îmbunătăți, deși nu inversează complet simptomele bolii Behçet oculare, care pot evolua în timp, în ciuda tratamentului. Când simptomele sunt limitate la camera anterioară a ochiului prognosticul este îmbunătățit. Implicarea posterioară, în special afectarea nervului optic, este un indicator prognostic slab. Atrofia nervului optic secundar este frecvent ireversibilă. Poate fi necesară puncția lombară sau tratamentul chirurgical pentru a preveni atrofia optică în cazurile de hipertensiune intracraniană refractară la tratamentul cu imunomodulatori și steroizi.
IVIG ar putea fi un tratament pentru cazuri severe sau complicate.
Interventie chirurgicala
Tratamentul chirurgical al manifestărilor arteriale ale BD are multe capcane, deoarece endarterita obliterativă a vasului vasorum determină îngroșarea stratului medial și divizarea fibrelor de elastină. Prin urmare, este posibil să se formeze pseudoaneurismele anastomotice, precum și pseudoaneurismele la locul puncției în caz de angiografie sau tratament endovascular; în plus, poate apărea ocluzia precoce a grefei.
Din aceste motive, tratamentul invaziv nu trebuie efectuat în fazele acute și active ale bolii atunci când inflamația este la vârf. Evaluarea activității bolii se bazează de obicei pe simptome recidivante, VSH (viteza de sedimentare a eritrocitelor) și nivelurile serice de CRP (proteina C reactivă).
Tratamentul endovascular poate fi o alternativă eficientă și sigură la chirurgia deschisă, cu mai puține complicații postoperatorii, timp de recuperare mai rapid și nevoie redusă de terapie intensivă, oferind în același timp rate de permeabilitate și rate de succes procedurale comparabile cu cele ale intervenției chirurgicale. Cu toate acestea, rezultatele pe termen lung ale tratamentului endovascular în BD trebuie încă determinate.
Epidemiologie
Sindromul este rar în Statele Unite, Africa și America de Sud, dar este frecvent în Orientul Mijlociu și Asia, sugerând o posibilă cauză endemică a acestor zone. O teorie a sugerat că expunerea trecută la agenți infecțioși letali ar fi putut fixa factorii genetici de susceptibilitate la boala Behçet în acele zone. Se estimează că între 15.000 și 20.000 de americani au fost diagnosticați cu această boală. În Marea Britanie, se estimează că există aproximativ 1 caz pentru fiecare 100.000 de persoane. La nivel global, bărbații sunt afectați mai frecvent decât femelele.
Într-un studiu epidemiologic, 56% dintre pacienții cu boala Behçet au dezvoltat afectare oculară la o vârstă medie de 30 de ani. Implicarea oculară a fost prima manifestare a bolii Behçet la 8,6% dintre pacienți. Boala Behçet oculară cu afectarea nervului optic este rar raportată. Dintre pacienții cu boala Behçet oculară, s-au identificat descoperiri funduscopice de atrofie optică și paloare a discului optic cu o frecvență de 17,9% și respectiv 7,4%. Alte descoperiri fundoscopice includ învelișul vascular (23,7%), hemoragia retiniană (9%), edemul macular (11,3%), ocluzia venei ramificate a ramurii (5,8%) și edemul retinian (6,6%). Cu toate acestea, atrofia optică a fost cea mai semnificativă cauză de insuficiență vizuală identificată la 54% dintre pacienții cu boală Behçet oculară și insuficiență vizuală permanentă.
Prevalența acestei boli crește de la nord la sud. Urmează un curs mai sever la pacienții cu o vârstă fragedă de debut, în special la pacienții cu afectare oculară și gastro-intestinală.
Sarcina
Cu boala Behçet ca boală preexistentă în timpul sarcinii sau dobândită, sarcina nu are un efect negativ asupra evoluției bolii Behçet și poate ameliora evoluția acesteia. Cu toate acestea, există o variabilitate substanțială a evoluției clinice între pacienți și chiar pentru sarcini diferite la același pacient. De asemenea, invers, boala Behçet conferă un risc crescut de complicații ale sarcinii , avort spontan și cezariană .
Behçet poate provoca infertilitate masculină , fie ca urmare a afecțiunii în sine, fie a unui efect secundar al medicației concomitente, cum ar fi colchicina , despre care se știe că scade numărul de spermatozoizi .
Istorie
Prima descriere formală modernă a simptomelor a fost făcută de H. Planner și F. Remenovsky și publicată în 1922 în Archiv für Dermatologie und Syphilis . Boala Behçet poartă numele lui Hulusi Behçet (1889–1948), dermatolog și om de știință turc care a recunoscut pentru prima dată cele trei simptome principale ale sindromului la unul dintre pacienții săi în 1924 și a raportat cercetările sale asupra bolii în Journal of Skin and Venereal Diseases in 1936. Numele ( Morbus Behçet ) a fost adoptat oficial la Congresul internațional de dermatologie de la Geneva din septembrie 1947. Simptomele acestei boli ar fi putut fi descrise de Hipocrate în secolul al V-lea î.Hr., în Epidemion (cartea 3, cazul 7).
Unele surse folosesc termenul „sindromul lui Adamantiades” sau „sindromul Adamantiades – Behçet”, pentru munca depusă de Benediktos Adamantiades . Cu toate acestea, actualul standard al Organizației Mondiale a Sănătății / ICD-10 este „boala Behçet”. În 1991, cercetătorii medicali din Arabia Saudită au descris boala neuro-Behçet , o implicare neurologică în boala Behçet, considerată una dintre cele mai devastatoare manifestări ale bolii. Mecanismul poate fi imun-mediat sau trombotic. Termenul datează cel puțin din 1990.
Referințe
Lecturi suplimentare
- Yamauchi Y, Cruz JM, Kaplan HJ, Goto H, Sakai J, Usui M (2005). „Suspiciune de neuropatie optică ischemică bilaterală anterioară simultană la un pacient cu boala Behçet”. Ocul. Immunol. Inflamație . 13 (4): 317-25. doi : 10.1080 / 09273940590950945 . PMID 16159724 . S2CID 24830133 .
- Brissaud P, Laroche L, de Gramont A, Krulik M (martie 1985). „Angiografie digitală pentru diagnosticul trombozei sinusului dural în boala Behçet” . Artrita reumatică . 28 (3): 359-60. doi : 10.1002 / art.1780280323 . PMID 3884020 .
- el-Ramahi KM, al-Kawi MZ (septembrie 1991). „Papilloedem în boala Behçet: valoarea RMN în diagnosticul trombozei sinusale durale” . J. Neurol. Neurochirurgie. Psihiatrie . 54 (9): 826-29. doi : 10.1136 / jnnp.54.9.826 . PMC 1014525 . PMID 1955903 .
linkuri externe
| Clasificare | |
|---|---|
| Resurse externe |
- Boala Behçet la Curlie
- Întrebări și răspunsuri despre boala Behçet - Institutul Național de Artrită și Boli Musculo-scheletice și ale Pielii din SUA

