Radiculopatie - Radiculopathy
| Radiculopatie | |
|---|---|
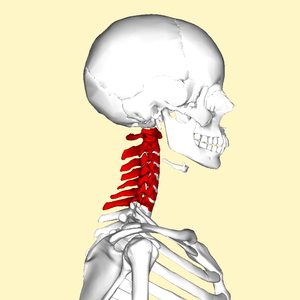 | |
| C5-C6, urmat de C6-C7, este cea mai frecventă locație pentru radiculopatie la nivelul gâtului. | |
| Specialitate | Neurochirurgie |
Radiculopatia , denumită și nervul ciupit , se referă la un set de afecțiuni în care unul sau mai mulți nervi sunt afectați și nu funcționează corect (o neuropatie ). Radiculopatia poate duce la durere ( durere radiculară ), slăbiciune, amorțeală sau dificultăți de control al mușchilor specifici. Nervii ciupiți apar atunci când înconjoară osul sau țesutul, cum ar fi cartilajul, mușchii sau tendoanele, pun presiune pe nerv și îi perturbă funcția.
Într-o radiculopatie, problema apare la sau lângă rădăcina nervului, la scurt timp după ieșirea acestuia din măduva spinării . Cu toate acestea, durerea sau alte simptome radiază adesea către partea corpului deservită de acel nerv . De exemplu, o afectare a rădăcinii nervoase în gât poate produce durere și slăbiciune în antebraț. De asemenea, un impingement în partea din spate inferior sau lombare - sacrală coloanei vertebrale se pot manifesta cu simptome la nivelul piciorului.
Durerea radiculară care rezultă dintr-o radiculopatie nu trebuie confundată cu durerea menționată , care este diferită atât în ceea ce privește mecanismul, cât și caracteristicile clinice. Poliradiculopatia se referă la starea în care sunt afectate mai multe rădăcini ale nervului spinal .
Cauze
Radiculopatia este cel mai adesea cauzată de compresia mecanică a unei rădăcini nervoase, de obicei la foramenul de ieșire sau la adâncitura laterală . Poate fi secundară herniei de disc intervertebral (cel mai frecvent la nivelul C7 și apoi la nivelul C6), boala degenerativă a discului , osteoartrita , degenerarea / hipertrofia articulațiilor fațetelor , hipertrofia ligamentară , spondilolisteză sau o combinație a acestor factori. Alte cauze posibile ale radiculopatia includ boli neoplazice , infecții , cum ar fi zona zoster , HIV , sau boala Lyme , spinal epidural abces , hematom epidural spinal , neuropatie proximală diabetică , chisturi Tarlov , sau, mai rar, sarcoidoză , arahnoidita , sindromul măduvei spinării priponite , sau mielita transversa .
Expunerea repetată, pe termen mai lung (5 ani sau mai mult) la anumite activități legate de muncă poate pune oamenii în pericol de a dezvolta radiculopatie lombosacrală. Aceste comportamente pot include munca solicitantă fizic, aplecarea sau răsucirea trunchiului, ridicarea și transportarea sau o combinație a acestor activități.
Cauzele mai puțin frecvente ale radiculopatiei includ leziuni cauzate de tumoare (care poate comprima local rădăcinile nervoase) și diabet (care poate provoca în mod eficient ischemie sau lipsa fluxului sanguin către nervi).
Diagnostic


Semne si simptome
Radiculopatia este un diagnostic pus în mod obișnuit de către medicii din specialitățile de asistență medicală primară, ortopedie , fiziologie și neurologie . Diagnosticul poate fi sugerat de simptome de durere, amorțeală , parestezie și slăbiciune într-un model compatibil cu distribuția unei anumite rădăcini nervoase , cum ar fi sciatica . Durerile de gât sau durerile de spate pot fi, de asemenea, prezente. Examenul fizic poate dezvălui deficite motorii și senzoriale în distribuția unei rădăcini nervoase. În cazul radiculopatiei cervicale, testul Spurling poate provoca sau reproduce simptome care radiază pe braț. În mod similar, în cazul radiculopatiei lombosacrale, o manevră de ridicare a piciorului drept sau un test de întindere a nervului femural pot demonstra simptome radiculopatice în josul piciorului. Reflexele profunde ale tendonului (cunoscute și ca reflex de întindere ) pot fi diminuate sau absente în zonele inervate de o anumită rădăcină nervoasă.
Diagnosticul implică de obicei electromiografia și puncția lombară . Zoster este mai frecvent în rândul persoanelor în vârstă și imunocompromiși; de obicei (dar nu întotdeauna) durerea este urmată de apariția unei erupții cutanate cu vezicule mici de-a lungul unui singur dermatom . Poate fi confirmat prin teste rapide de laborator. Radiculopatia acută Lyme urmărește o istorie a activităților în aer liber în lunile mai calde în habitatele probabile de căpușe în ultimele 1-12 săptămâni. În SUA, Lyme este cel mai frecvent în statele din New England și Mid-Atlantic și părți din Wisconsin și Minnesota , dar se extinde în alte zone. Prima manifestare este de obicei o erupție cutanată în expansiune, posibil însoțită de simptome asemănătoare gripei. Radiculopatia Lyme este de obicei mai gravă noaptea și este însoțită de tulburări extreme de somn, meningită limfocitară cu cefalee variabilă și fără febră și, uneori, de paralizie facială sau cardită Lyme . Lyme poate provoca, de asemenea, o radiculopatie cronică mai ușoară, la o medie de 8 luni după boala acută. Lyme poate fi confirmat prin teste de anticorpi din sânge și, eventual, prin puncție lombară . Dacă sunt prezente, condițiile de mai sus trebuie tratate imediat.
Deși majoritatea cazurilor de radiculopatie sunt compresive și se rezolvă cu tratament conservator în decurs de 4-6 săptămâni, liniile directoare pentru gestionarea radiculopatiei recomandă mai întâi excluderea posibilelor cauze care, deși rare, necesită atenție imediată, printre care următoarele. Sindromul Cauda equina trebuie investigat în caz de anestezie în șa , pierderea controlului vezicii urinare sau a intestinului sau slăbiciune a picioarelor. Cancerul trebuie suspectat dacă există antecedente de cancer, scădere inexplicabilă în greutate sau dureri de spate care nu scad prin culcare sau care sunt neîncetate. Spinal abces epidural este mai frecvent la cei cu diabet zaharat sau imunocompromisi , care folosesc droguri intravenoase , sau au avut spinal o intervenție chirurgicală , prin injecție sau cateter ; de obicei provoacă febră , leucocitoză și creșterea ratei de sedimentare a eritrocitelor . Dacă se suspectează oricare dintre cele anterioare, este recomandată imagistica prin rezonanță magnetică urgentă pentru confirmare. Neuropatia diabetică proximală afectează de obicei persoanele în vârstă mijlocie și persoanele în vârstă cu diabet zaharat de tip 2 bine controlat ; debutul provoacă brusc durere, de obicei la mai mulți dermatomi, urmată rapid de slăbiciune.
Investigații
Dacă simptomele nu se ameliorează după 4-6 săptămâni de tratament conservator sau dacă persoana are peste 50 de ani, se recomandă teste suplimentare. Colegiul American de Radiologie recomanda ca radiografia projectional este cel mai adecvat studiu inițial la toți pacienții cu dureri de gat cronice. Două teste diagnostice suplimentare care pot fi utile sunt imagistica prin rezonanță magnetică și testarea electrodiagnostică. Imagistica prin rezonanță magnetică (RMN) a porțiunii coloanei vertebrale în care se suspectează radiculopatia poate dezvălui dovezi ale unei modificări degenerative, a unei boli artritice sau a unei alte leziuni explicative responsabile de simptomele pacientului. Testarea electrodiagnosticului, constând din NCS ( studiu de conducere nervoasă ) și EMG ( electromiografie ), este, de asemenea, un instrument puternic de diagnostic care poate prezenta leziuni ale rădăcinii nervoase în zonele suspectate. În studiile de conducere nervoasă, se poate observa modelul potențialului de acțiune muscular micșorat și al potențialului normal de acțiune nervoasă senzorială, având în vedere că leziunea este proximală ganglionului radicular posterior . EMG-ul cu ac este porțiunea mai sensibilă a testului și poate dezvălui denervare activă în distribuția rădăcinii nervoase implicate și unități motorii voluntare care apar neurogen în radiculopatii mai cronice. Având în vedere rolul cheie al testării electrodiagnostice în diagnosticul radiculopatiilor acute și cronice, Asociația Americană de Medicină Neuromusculară și Electrodiagnostică a emis ghiduri de practică bazate pe dovezi, pentru diagnosticul radiculopatiilor cervicale și lombosacrale. Asociatia Americana de neuromuscular & Electrodiagnostic Medicina a participat , de asemenea , la înþelepciune Alegerea Campaniei și mai multe dintre recomandările lor se referă la ceea ce testele sunt inutile pentru gât și dureri de spate.
Tratament
În mod ideal, un tratament eficient are ca scop rezolvarea cauzei subiacente și restabilirea rădăcinii nervoase la funcția normală. Tratamentul conservator poate include repaus la pat , kinetoterapie sau pur și simplu continuarea activităților obișnuite; pentru durere, medicamente antiinflamatoare nesteroidiene , nonopioid sau, în unele cazuri, narcotice analgezice pot fi prescrise. O analiză sistematică a găsit dovezi de calitate moderată că manipularea coloanei vertebrale este eficientă pentru tratamentul radiculopatiei lombare acute și a radiculopatiei cervicale. S-au găsit doar dovezi de nivel scăzut care să susțină manipularea coloanei vertebrale pentru tratamentul radiculopatiilor lombare cronice și nu s-a găsit nicio dovadă pentru tratamentul radiculopatiei toracice. Dovezile susțin, de asemenea, luarea în considerare a injectării de steroizi epidurali cu anestezic local în îmbunătățirea atât a durerii, cât și a funcției în cazurile de radiculopatie lombosacrală.
Reabilitare
Cu o leziune recentă (de exemplu, una care a avut loc în urmă cu o săptămână), nu este indicată încă o sesizare formală de kinetoterapie. Adeseori, leziunile ușoare până la moderate se vor rezolva sau se vor îmbunătăți considerabil în primele câteva săptămâni. În plus, pacienții cu leziuni acute sunt adesea prea dureroși pentru a participa eficient la kinetoterapie atât de curând după insultă. Așteptarea de două până la trei săptămâni este, în general, recomandată înainte de a începe terapia fizică formală. În leziunile acute care duc la radiculopatie lombosacrală, tratamentul conservator, cum ar fi acetaminofenul și AINS, ar trebui să fie prima linie de tratament.
Exercițiile terapeutice sunt frecvent utilizate în combinație cu multe dintre modalitățile menționate anterior și cu rezultate excelente. O varietate de regimuri de efort sunt disponibile în tratamentul pacientului. Un regim de exerciții trebuie modificat în funcție de abilitățile și punctele slabe ale pacientului. Stabilizarea regiunii cervicotoracice este utilă în limitarea durerii și prevenirea re-rănirii. Aparatele dentare de sprijin cervical și lombar nu sunt de obicei indicate pentru radiculopatie și pot duce la slăbiciune a musculaturii de sprijin. Prima parte a procedurii de stabilizare este realizarea unui interval complet de mișcare fără durere, care poate fi realizat prin exerciții de întindere. Ulterior, ar trebui conceput un program de exerciții de întărire pentru a restabili musculatura cervicală , a centurii umărului și a trunchiului superior decondiționat . Pe măsură ce dependența de aparatul gâtului se diminuează, trebuie introdus un regim de exerciții izometrice . Aceasta este o metodă preferată de exercițiu în timpul fazei subacute, deoarece rezistă la atrofie și este cel mai puțin probabil să exacerbeze starea. Sunt utilizate exerciții de rezistență pe un singur plan împotriva flexiei, extensiei, îndoirii și rotației cervicale.
Interventie chirurgicala
În timp ce abordările conservatoare pentru reabilitare sunt ideale, unii pacienți nu se vor îmbunătăți, iar intervenția chirurgicală este încă o opțiune. Pacienții cu umflături mari ale discului cervical pot fi recomandați pentru operație; cu toate acestea, cel mai adesea, managementul conservator va ajuta hernia să regreseze în mod natural. Proceduri precum foraminotomie , laminotomy sau discectomia pot fi luate în considerare de neurochirurgi si chirurgii ortopedice. În ceea ce privește intervențiile chirurgicale pentru radiculopatia cervicală, discectomia cervicală anterioară și procedura de fuziune sunt mai frecvent efectuate decât procedura de foraminotomie cervicală posterioară. Cu toate acestea, ambele proceduri sunt probabil la fel de eficiente și fără diferențe semnificative în ratele lor de complicații.
Epidemiologie
Radiculopatia cervicală are o rată de incidență anuală de 107,3 la 100 000 la bărbați și 63,5 la 100 000 la femei, în timp ce radiculopatia lombară are o prevalență de aproximativ 3-5% din populație. Conform statisticilor naționale din 2010 ale AHRQ pentru radiculopatia cervicală, cea mai afectată grupă de vârstă este cuprinsă între 45 și 64 de ani, cu 51,03% din incidente. Femeile sunt afectate mai frecvent decât bărbații și reprezintă 53,69% din cazuri. Asigurarea privată a plătit în 41,69% din incidente, urmată de Medicare cu 38,81%. În 71,61% din cazuri, veniturile pacienților nu au fost considerate scăzute pentru codul poștal. În plus, peste 50% dintre pacienți trăiau în metropoliți mari (centrul orașului sau suburbia). Sudul este cea mai grav afectată regiune din SUA, cu 39,27% din cazuri. Potrivit unui studiu efectuat în Minnesota, cea mai frecventă manifestare a acestui set de condiții este monoradiculopatia C7, urmată de C6.
Vezi si
Referințe
Lecturi suplimentare
- Pachner AR (01.01.1989). „Manifestări neurologice ale bolii Lyme, noul„ mare imitator ” ” . Recenzii ale bolilor infecțioase . 11 Suppl 6: S1482-6. doi : 10.1093 / clinids / 11.supplement_6.s1482 . PMID 2682960 . S2CID 3862308 .
- Chou R, Hashimoto R, Friedly J, Fu R, Bougatsos C, Dana T și colab. (Septembrie 2015). "Injecții cu corticosteroizi epidurali pentru radiculopatie și stenoza coloanei vertebrale: o analiză sistematică și meta-analiză". Analele Medicinii Interne . 163 (5): 373–81. doi : 10.7326 / M15-0934 . PMID 26302454 . S2CID 25696028 . Rezumat lay - The New York Times (24 august 2015).
linkuri externe
| Clasificare |
|---|
- Radiculopatie la Biblioteca Națională de Medicină din SUA Titlurile subiectului medical (MeSH)

