Spike-and-wave - Spike-and-wave
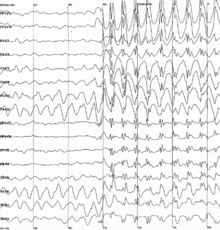
Spike-and-wave este un model al electroencefalogramei (EEG) observat de obicei în timpul convulsiilor epileptice . O descărcare cu vârf și undă este un model EEG regulat, simetric, generalizat, observat în special în timpul epilepsiei de absență , cunoscută și sub numele de epilepsie „petit mal”. Mecanismele de bază care stau la baza acestor modele sunt complexe și implică o parte a cortexului cerebral , a rețelei talamocorticale și a mecanismelor neuronale intrinseci.
Primul model de vârf și val a fost înregistrat la începutul secolului al XX-lea de Hans Berger . Multe aspecte ale modelului sunt încă cercetate și descoperite și încă multe aspecte sunt incerte. Modelul cu vârf și undă este cel mai frecvent cercetat în absența epilepsiei, dar este frecvent în mai multe epilepsii, cum ar fi sindromul Lennox-Gastaut (LGS) și sindromul Ohtahara . Medicamentele antiepileptice (DEA) sunt prescrise în mod obișnuit pentru a trata convulsiile epileptice, iar altele noi sunt descoperite cu mai puține efecte adverse. Astăzi, cea mai mare parte a cercetării se concentrează pe originea descărcării bilaterale generalizate de vârf și undă. O propunere sugerează că o buclă talamocorticală (TC) este implicată în oscilațiile inițiale de vârf și undă. Deși există mai multe teorii, utilizarea modelelor animale a oferit o nouă perspectivă asupra descărcării cu vârf și undă la oameni.
Istorie
Istoria epilepsiei generalizate cu crize de absență este datată în secolul al XVIII-lea, totuși inventatorul electroencefalogramei (EEG), Hans Berger , a înregistrat primul EEG al unei crize de absență în anii 1920, care a condus la noțiunea generală de vârf. și electrofiziologie cu unde. Prima sa înregistrare a unui EEG uman a fost făcută în 1924 folosind un galvanometru, dar rezultatele sale au fost foarte brute și au arătat oscilații mici, nedefinite. El a continuat să-și rafineze tehnica și să crească sensibilitatea la galvanometru, în care a acumulat multe EEG-uri ale indivizilor cu și fără o defecțiune sau tulburare a creierului. Printre cei testați s-au numărat pacienți cu epilepsie, demență și tumori cerebrale. Hans Berger și-a publicat concluziile în 1933, însă rezultatele sale nu au oferit o caracterizare definitivă a modelului general EEG observat în timpul unei crize epileptice. În 1935, FA Gibbs, H. Davis și WG Lennox au furnizat o descriere clară a modelelor EEG-spike-and-wave în timpul unei crize epileptice petit mal. O înregistrare intracelulară efectuată de DA Pollen în 1964 a dezvăluit că aspectul „vârf” al fenomenului a fost asociat cu declanșarea neuronală, iar aspectul „val” a fost asociat cu hiperpolarizarea.
Fiziopatologie
Modelul de vârf și undă observat în timpul unei crize de absență este rezultatul unei trageri sincronice bilaterale a neuronilor variind de la neocortex (o parte a cortexului cerebral ) la talamus , de-a lungul rețelei talamocorticale. „Spike-ul” EEG al complexului spike-and-wave corespunde depolarizării potențialului membranei neuronale, numită și o schimbare paroxistică de despolarizare (PDS). Înțelegerea inițială din spatele mecanismului PDS a fost că a fost cauzată de un EPSP foarte mare ( potențial postsinaptic excitator ) în absența inhibiției sinaptice, care a transmis potențialele de acțiune ale neuronilor prin declanșarea activării canalelor de tensiune. De canalelor de sodiu dependente de voltaj cauza curentului de sodiu tranzitoriu în celulă, care generează potențialul de acțiune . De canalelor de calciu dependente de voltaj , de asemenea , un anumit efect asupra depolarizarea celulei, dar efectul este minim în comparație cu canalele de sodiu. Cu toate acestea, creșterea concentrației de calciu intracelular duce la o mai mare activare a canalelor de potasiu activate de calciu . Aceste canale de potasiu activate de calciu, împreună cu canalele de potasiu cu tensiune , contribuie la repolarizarea și hiperpolarizarea membranei. Într-o criză epileptică, există perioade de depolarizare susținută, care determină un tren de potențial de acțiune urmat de o fază de repolarizare și hiperpolarizare. Trenul potențialelor de acțiune constituie faza „vârf”, iar repolarizarea și hiperpolarizarea constituie faza „valului”.
Deși există dovezi pentru generarea unui EPSP mare, multe studii au arătat că inhibarea sinaptică rămâne funcțională în timpul generării acestor tipuri de schimbări paroxistice depolarizante. De asemenea, s-a demonstrat că o scădere a activității inhibitoare nu afectează aprinderea neocorticală. Prin urmare, teoria conform căreia activitatea spike-and-wave este cauzată de un EPSP uriaș datorită scăderii sau absenței IPSP ( potențial inhibitor postsinaptic ) nu este acceptată ca mecanism general pentru activitatea epileptică. Multe studii au arătat că semnalizarea inhibitoare postsinaptică este de fapt crescută în timpul acestor atacuri epileptice. Activarea postsinaptic GABA A receptorilor conduce la o creștere a concentrației de clorură de intracelular, care , în situații non-epileptice ar duce la o IPSP. Cu toate acestea, în schimbările depolarizante legate de convulsii, există o activare substanțială a receptorilor postsinaptici GABA A , ceea ce duce la o concentrație și mai mare a concentrației de clorură intracelulară. Această modificare a gradientului de concentrație de ioni determină curentul inhibitor GABA A să depășească potențialul de inversare , ducând la un eflux de ioni clorură. Acest lucru duce la o amplitudine scăzută sau chiar inversată a polarității IPSP-urilor.
Receptorii metabotropi de glutamat ( mGluRs ) din rețeaua talamocorticală au arătat, de asemenea, că au un anumit rol în generarea descărcărilor de vârf și de undă (SWD) asociate epilepsiei de absență. Diferitele subtipuri de receptori mGlu au un rol modulator fie pe transmisia sinaptică excitativă, fie inhibitoare. Există ipoteze contradictorii pentru funcția multor receptori mGlu în ceea ce privește convulsiile epileptice, cu toate acestea, rolul receptorului mGlu4 este incontestabil în generația SWD-urilor, arătat în modelele animale. Într-un studiu, șoarecii knockout lipsiți de receptori mGlu4 au arătat o întrerupere a glutamatului și a eliberării GABA în rețeaua talamocorticală și au fost rezistenți la convulsiile de absență induse de doze mici de pentilenetetrazol . Un alt studiu a arătat că injectarea bilaterală a unui antagonist al receptorului mGlu4 în nRT ( nucleul retamic talamic ) al șoarecilor normali protejați împotriva convulsiilor induse de pentilenetetrazol. De asemenea, șobolanii WAG / Rij prezintă o expresie crescută a receptorilor mGlu4 în nRT în comparație cu un grup de control al șobolanilor normali. Aceste studii arată că o creștere a expresiei și / sau activității receptorilor mGlu4 este asociată cu descărcări de undă și undă observate în convulsii de absență. Această legătură între receptorii mGluR4 și SWDs a condus la căutarea unui receptor mGlu4 selectiv antagonist (care va bloca acești receptori) , ca un potential nou medicament pentru tratamentul epilepsiei absență.
Factori de inițiere
Utilizarea modelelor animale, cum ar fi pisicile, pentru studierea descărcărilor de undă și vârf, a furnizat date utile pentru studierea epilepsiei la oameni. O metodă de inducere a unei crize la pisică este injectarea penicilinei în regiunea corticală a creierului. Descărcările de vârf și undă observate în epilepsia penicilinei generalizate feline (FGPE) sunt foarte asemănătoare cu descărcările de undă și undă ale unei crize de absență umană. Utilizarea șobolanilor a fost, de asemenea, o metodă obișnuită pentru studierea fenomenului vârf și undă. Șobolanii cu absență genetică de la Strasbourg (GAERS) și șobolanii consangvinizați Wistar Albino Glaxo de la Rijswijk (WAG / Rij) sunt cele două tulpini principale de șobolani care au fost utilizate în studii. Șobolanii din aceste două tulpini prezintă convulsii de absență care apar în mod spontan, care constau în activitate tipică de vârf și undă văzută pe un EEG. Modelele genetice ale șobolanilor au dat date care arată că expresia convulsiilor de absență implică atât rețeaua talamică, cât și rețeaua corticală. În ambele modele, datele electrofiziologice au arătat că vârfurile și undele sunt inițiate în cortexul somatosenzorial și apoi se răspândesc rapid către cortexul motor și nucleii talamici. Folosind înregistrări intracelulare in vivo, s-a constatat în GAERS că spike-and-wave sunt inițiate în neuronii stratului 5/6 din cortexul somatosenzorial. Acești neuroni prezintă o hiperactivitate distinctă asociată cu o depolarizare a membranei. Li se sugerează să conducă arderea celulelor corticale îndepărtate în timpul descărcării epileptice.
Un alt posibil model de inițiere testat la șobolani a sugerat că bucla talamocorticală (TC) este implicată în inițierea oscilațiilor de vârf și undă în anumite condiții. În acest studiu, neuronii talamici relei și reticulari ai șobolanilor epileptici și neepileptici au fost înregistrați dublu extracelular și etichetați juxtacelular. S-a observat că oscilațiile medii (5-9 Hz) la ambele tipuri de șobolani au apărut aleatoriu într-un model nesincronizat în neuronii relei și reticular. Cu toate acestea, descărcările spontane de vârf și undă au fost observate la șobolanii epileptici atunci când oscilațiile medii au devenit sincronizate, sugerând o dependență a celor două. Cu toate acestea, întrucât oscilațiile la distanță medie s-au dezvoltat doar în descărcări spike-undă spontan, factorii genetici par să contribuie și la inițierea oscilațiilor sincronizate. Acești factori genetici pot contribui la oscilațiile vârfurilor și undelor prin scăderea pragului potențial de acțiune în celulele reticulare, făcându-le mai excitabile și potențial mai ușor de inițiat tragerea sincronizată. Un alt studiu a arătat că aceste oscilații medii au condus la descărcări de undă și vârf. Activitatea regiunilor corticale primare și secundare, precum și a cortexului insular adiacent au fost înregistrate folosind un EEG și unde au fost aplicate cu stimulare electrică. Descoperirile de aici au arătat că debutul descărcării vârfurilor și a undelor a fost urmat de oscilații de 5-9 Hz și în aceste regiuni corticale.
Factori genetici / de dezvoltare
Elongator Protein Complex 4 ( ELP4 ) a fost identificat ca o componentă cheie în transcrierea genelor cunoscute pentru a regla citoscheletul actinei , motilitatea celulară și migrația neuronilor. Cercetarea privind ELP4 a fost legata de gena la un centrotemporal vârf ascuțit fenotip . Hypotheses au făcut ca o mutație în regiunea necodate a ELP4 genei poate interfera cu interacțiunea genei mediată de elongo, în special în timpul etapelor de dezvoltare ale regiunii corticale. Această mutație poate fi responsabilă pentru o predispoziție la descărcările de vârf și undă, precum și alte tulburări ale neurodezvoltării.
Un alt studiu a relevat că glucoza poate fi, de asemenea, relevantă pentru apariția vârfurilor și a undelor la șoareci care conțineau o mutare a mutației umane GABA (A) γ2 (R43Q), despre care se știe că este un factor genetic implicat în cauzalitate de epilepsie de absență. Acești șoareci predispuși la convulsii au fost injectați cu insulină pentru a reduce nivelul de glucoză din sânge cu 40%. Această reducere a glicemiei a dus la apariția dublei activități de vârf și undă. Similar efectului insulinei, postul peste noapte, unde nivelurile de glucoză din sânge au fost reduse cu 35%, au arătat, de asemenea, această dublă. Acest model concluzionează că nivelurile scăzute de glucoză ar putea fi un potențial factor declanșator al convulsiilor de absență și ar putea fi un factor de risc pentru mediu pentru oameni.
Spike-and-wave în epilepsie
Epilepsie de absență
Exploziile de descărcări generalizate de vârf și undă care durează cel puțin două secunde sunt considerate o criză de absență . Convulsiile de absență sunt convulsii epileptice generalizate care pot fi împărțite în două tipuri, tipice și atipice. Convulsiile de absență tipice și atipice afișează două tipuri diferite de modele de vârf și undă. Crizele tipice de absență sunt descrise prin modele generalizate de vârf și undă pe un EEG cu o descărcare de 2,5 Hz sau mai mare. Ele pot fi caracterizate printr-o creștere a sincronizării descărcărilor în circuitele talamocorticale. Ele pot fi, de asemenea, caracterizate prin debutul acut și întreruperea convulsiei. Convulsiile de absență atipice au o frecvență mai mare la copiii cu epilepsie severă care suferă de mai multe tipuri de convulsii. Modelul de vârf și undă văzut aici este mai neregulat decât modelul generalizat și, de asemenea, pare a fi mai lent. Acest model neregulat se datorează descărcărilor nesincrone ale circuitelor talamocorticale. Debutul și încetarea acestor crize de absență atipice par a fi mai puțin acute decât convulsiile tipice de absență.
Sindromul Lennox-Gastaut
Encefalopatiile epileptice sunt un grup de afecțiuni care duc la deteriorarea funcțiilor senzoriale, cognitive și motorii datorită activității epileptice consistente. Sindromul Lennox-Gastaut (LGS) este o encefalopatie epileptică din copilărie caracterizată prin convulsii generalizate și activitate lentă a undelor vârf în timp ce este treaz. LGS este o combinație de absențe atonice, convulsii tonice, deteriorare cognitivă și activitate lentă de undă în EEG. Acest sindrom rezultă de obicei din leziuni cerebrale focale, multifocale sau difuze și poate fi împărțit în tipuri simptomatice și criptogene. Deteriorarea cognitivă cu activitate de undă de vârf de înaltă frecvență afectează majoritatea pacienților cu vârste cuprinse între 2 și 9 ani cu convulsii generalizate. Vârsta de debut pentru LGS este între 1 și 10 ani, între 2 și 6 ani pentru cazurile simptomatice și 5 și 8 ani pentru cazurile criptogene. Episoadele pot fi declanșate de modificări ale tratamentului, care implică de obicei benzodiazepine sau modificări ale condițiilor de viață.
Sindromul Ohtahara
Sindromul Ohtahara (OS), cunoscut și sub denumirea de encefalopatie epileptică infantilă timpurie (EIEE) cu supresie-spargere (SB), este cel mai sever și cel mai devreme encefalopatie epileptică la copii. Acest sindrom se caracterizează pe un EEG prin explozii de înaltă tensiune și unde lente amestecate cu vârfuri multifocale alternând cu faze de supresie aproape plane. SB va începe treptat să se reducă la 3 luni și să dispară cu 6 luni. OS va trece la sindromul West sau LGS odată cu vârsta. Spasmele tonice sunt principalele crize observate în SO. Spre deosebire de LGS, modelul de vârf și undă este consistent atât în starea de veghe, cât și în timpul somnului. Simptomele sistemului de operare includ:
- Defecte genetice
- Boala mitocondrială
- Defecte ale lanțului respirator mitocondrial
- Erori înnăscute ale metabolismului
- Encefalopatie glicină
- Malformații corticale
- Asimetrie cerebrală
- Anomalii ale fosei posterioare
- Ageneza corpurilor mamilare
- Convulsii minore frecvente generalizate
- Anomalie EEG epileptică severă și continuă
- Prognostic psihomotor sever
Model de vârf și undă în timpul somnului
În sindromul spike-and-wave continuu (CSWS), o formă rară de epilepsie legată de vârstă, copiii cu vârste cuprinse între trei și șapte ani prezintă descărcări continue de spike-and-wave în timpul somnului lent. Această tulburare se găsește în 0,2-0,5% din toate cazurile de epilepsie la copii. Descărcările acestei tulburări au ca rezultat rareori crize de absență, dar în CSWS s-au găsit insuficiență motorie și regresie neurofiziologică. Activitatea vârfurilor și a undelor ocupă aproximativ 85% din somnul cu mișcare rapidă a ochilor . Nici acest tipar continuu în timpul somnului, ca și alte aspecte ale activității vârfurilor și a undelor, nu sunt complet înțelese. Cu toate acestea, ceea ce se presupune este că rețeaua neuronală corticotalamică care este implicată în modele de somn oscilant poate începe să funcționeze ca o sursă de descărcare patologică.
Relevanță clinică
Reapariția după o criză solitară neprovocată la copii este de aproximativ 50%, astfel încât utilizarea medicamentelor anti-epileptice (DEA) este foarte răspândită. DEA au scopul de a încetini excesul de tragere, asociat cu descărcări de vârf și val, la începutul convulsiilor. Acestea pot provoca reacții adverse grave la medicamente, astfel încât medicii trebuie să fie conștienți de siguranța și admisibilitatea pentru fiecare medicament. Aceste efecte adverse sunt o sursă majoră de invaliditate, morbiditate și mortalitate. Unele dintre efectele adverse, cum ar fi evenimentele cutanate, hematologice și hepatice grave, necesită de obicei retragerea la copii și pun o povară grea asupra costurilor asistenței medicale.
Bromura a fost introdusă ca primul medicament antiepileptic în urmă cu 150 de ani. Datorită efectelor adverse menționate mai sus, bromura nu este în prezent utilizată ca DEA. Întreruperea timpurie a tratamentului a avut loc mult prea frecvent și a dus în cele din urmă la efecte negative asupra mai multor pacienți. Opțiunile actuale de tratament includ fenitoina , acidul valproic , etosuximida și noile medicamente antiepileptice. În ultimii 20 de ani, au fost introduse publicului 15 noi medicamente antiepileptice cu rezultate pozitive. Aceste noi DAE vizează îmbunătățirea echilibrului cost-beneficiu în terapia DAA, îmbunătățirea profilurilor de tolerabilitate și reducerea potențialului de interacțiune cu medicamentele. În ciuda acestor progrese majore, există întotdeauna spațiu de îmbunătățire, în special în ceea ce privește tratamentul adaptat persoanelor care au suferit efecte adverse din cauza DEA mai vechi.