Leziuni ale măduvei spinării - Spinal cord injury
| Leziuni ale măduvei spinării | |
|---|---|
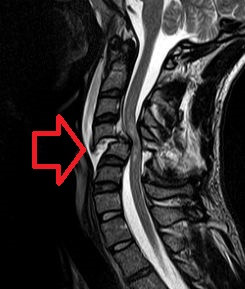 | |
| RMN al vertebrei gâtului fracturate și dislocate care comprimă măduva spinării | |
| Specialitate | Neurochirurgie |
| Tipuri | Complet, incomplet |
| Metoda de diagnosticare | Pe baza simptomelor, imagistica medicală |
| Tratament | Restricția mișcării coloanei vertebrale , fluide intravenoase , vasopresori |
| Frecvență | c. 12.000 pe an (SUA) |
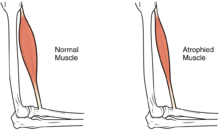
O leziune a măduvei spinării ( SCI ) este o deteriorare a măduvei spinării care provoacă modificări temporare sau permanente în funcția sa. Simptomele pot include pierderea funcției musculare, senzație sau funcție autonomă în părțile corpului deservite de măduva spinării sub nivelul leziunii. Leziunea poate apărea la orice nivel al măduvei spinării și poate fi completă , cu o pierdere totală a senzației și a funcției musculare la segmentele sacrale inferioare sau incomplete , ceea ce înseamnă că unele semnale nervoase sunt capabile să traverseze zona rănită a măduvei până la nivelul Segmente sacrale S4-5 ale măduvei spinării. În funcție de localizarea și severitatea leziunilor, simptomele variază, de la amorțeală la paralizie , inclusiv incontinența intestinului sau a vezicii urinare . Rezultatele pe termen lung variază, de asemenea, pe scară largă, de la recuperare completă până la tetraplegie permanentă (numită și tetrapllegie) sau paraplegie . Complicațiile pot include atrofia musculară , pierderea controlului motor voluntar, spasticitatea , răni de presiune , infecții și probleme de respirație .
În majoritatea cazurilor, daunele rezultă din traume fizice, cum ar fi accidente auto , răni prin împușcare , căderi sau leziuni sportive , dar pot rezulta și din cauze netraumatice, cum ar fi infecția , fluxul sanguin insuficient și tumorile . Puțin peste jumătate din leziuni afectează coloana cervicală , în timp ce 15% apar în fiecare coloană toracică , la granița dintre coloana toracică și lombară și coloana lombară singură. Diagnosticul se bazează de obicei pe simptome și imagistica medicală .
Eforturile de prevenire a SCI includ măsuri individuale, cum ar fi utilizarea echipamentelor de siguranță, măsuri sociale, cum ar fi reglementările de siguranță în sport și trafic și îmbunătățiri ale echipamentelor. Tratamentul începe cu restrângerea mișcării coloanei vertebrale și menținerea tensiunii arteriale adecvate . Corticosteroizii nu s-au dovedit a fi utili. Alte intervenții variază în funcție de locul și amploarea leziunii, de la repaus la pat până la operație. În multe cazuri, leziunile măduvei spinării necesită terapie fizică și ocupațională pe termen lung , mai ales dacă interferează cu activitățile vieții de zi cu zi .
În Statele Unite, aproximativ 12.000 de persoane pe an supraviețuiesc unei leziuni ale măduvei spinării. Cel mai frecvent grup afectat sunt bărbații tineri adulți . SCI a cunoscut mari îmbunătățiri în îngrijirea sa de la mijlocul secolului al XX-lea. Cercetarea potențialelor tratamente include implantarea de celule stem , hipotermie, materiale concepute pentru susținerea țesuturilor, stimularea coloanei vertebrale epidurale și exoscheletele robotizate purtabile .
Clasificare
|

|
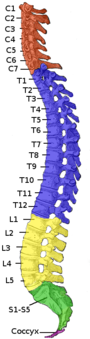
| Efectele leziunii depind de nivelul de-a lungul coloanei vertebrale (stânga). Un dermatom este o zonă a pielii care trimite mesaje senzoriale către un nerv spinal specific (dreapta). | |
|
|
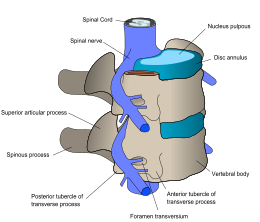
| Nervii spinali ies din măduva spinării între fiecare pereche de vertebre. | |
Leziunea măduvei spinării poate fi traumatică sau netraumatică și poate fi clasificată în trei tipuri în funcție de cauză: forțe mecanice, toxice și ischemice (din lipsa fluxului sanguin). Daunele pot fi, de asemenea, împărțite în leziuni primare și secundare : moartea celulară care apare imediat în leziunea inițială și cascadele biochimice care sunt inițiate de insulta inițială și provoacă leziuni suplimentare ale țesuturilor. Aceste căi de leziuni secundare includ cascada ischemică , inflamația , umflarea , sinuciderea celulară și dezechilibrele neurotransmițătorilor . Acestea pot avea loc minute sau săptămâni după rănire.
La fiecare nivel al coloanei vertebrale, nervii spinali se ramifică de pe ambele părți ale măduvei spinării și ies între o pereche de vertebre , pentru a inerva o anumită parte a corpului. Zona de piele inervată de un nerv spinal specific se numește dermatom , iar grupul de mușchi inervați de un singur nerv spinal se numește miotom . Partea măduvei spinării care a fost deteriorată corespunde nervilor spinali la acel nivel și mai jos. Leziunile pot fi cervicale 1-8 (C1-C8), toracice 1-12 (T1-T12), lombare 1-5 (L1-L5) sau sacrale (S1-S5). Nivelul de rănire al unei persoane este definit ca cel mai scăzut nivel de senzație și funcție deplină. Paraplegia apare atunci când picioarele sunt afectate de afectarea măduvei spinării (în leziuni toracice, lombare sau sacre), iar tetraplegia apare atunci când toate cele patru membre sunt afectate (leziuni cervicale).
SCI este, de asemenea, clasificat după gradul de depreciere. În Standardele Internaționale pentru Clasificarea neurologice a maduvei spinarii Leziuni (ISNCSCI), publicat de spinale Association Leziuni Americane (ASIA), este utilizat pe scară largă pentru a documenta deficiențe senzoriale și motorii următoarele SCI. Se bazează pe răspunsuri neurologice, senzații de atingere și vârfuri testate în fiecare dermatom și rezistența mușchilor care controlează mișcările cheie de pe ambele părți ale corpului. Puterea musculară este notată pe o scară de 0-5 în conformitate cu tabelul din dreapta, iar senzația este gradată pe o scară de 0-2: 0 nu are senzație, 1 este modificată sau scade senzația și 2 este senzație completă. Fiecare parte a corpului este clasificată independent.
| Putere musculara | Scara ASIA pentru deficiențe pentru clasificarea leziunilor măduvei spinării | ||
|---|---|---|---|
| Grad | Funcția musculară | Grad | Descriere |
| 0 | Fără contracție musculară | A | Vătămare completă . Nici o funcție motorie sau senzorială nu este păstrată în segmentele sacrale S4 sau S5. |
| 1 | Pâlpâirea musculară | B | Sensorial incomplet . Funcția senzorială, dar nu motoră, se păstrează sub nivelul leziunii, inclusiv segmentele sacrale. |
| 2 | Gama completă de mișcare, gravitația eliminată | C | Motor incomplet . Funcția motorie este păstrată sub nivelul leziunii și mai mult de jumătate din mușchii testați sub nivelul leziunii au un nivel muscular mai mic de 3 (vezi scorurile de forță musculară, stânga). |
| 3 | Gama completă de mișcare, împotriva gravitației | D | Motor incomplet . Funcția motorie este păstrată sub nivelul leziunii și cel puțin jumătate din mușchii cheie sub nivelul neurologic au un grad muscular de 3 sau mai mult. |
| 4 | Gama completă de mișcare împotriva rezistenței | E | Normal . Nu existau deficite motorii sau senzoriale, dar deficite existau în trecut. |
| 5 | putere normala | ||
Leziuni complete și incomplete
| Complet | Incomplet | |
|---|---|---|
| Tetraplegie | 18,3% | 34,1% |
| Paraplegie | 23,0% | 18,5% |
Într-o leziune a coloanei vertebrale „complete”, toate funcțiile de sub zona rănită se pierd, indiferent dacă măduva spinării este sau nu tăiată. O leziune „incompletă” a măduvei spinării implică conservarea funcției motorii sau senzoriale sub nivelul leziunii măduvei spinării. Pentru a fi clasificat ca incomplet, trebuie să existe o oarecare păstrare a senzației sau mișcării în zonele inervate de S4 până la S5, de exemplu, contracția voluntară a sfincterului anal extern . Nervii din această zonă sunt conectați la cea mai joasă regiune a măduvei spinării, iar păstrarea senzației și funcției în aceste părți ale corpului indică faptul că măduva spinării este doar parțial deteriorată. Leziunea incompletă, prin definiție, include un fenomen cunoscut sub numele de economisire sacrală: un anumit grad de senzație este păstrat în dermatomii sacri, chiar dacă senzația poate fi mai afectată în alți dermatomi mai mari sub nivelul leziunii. Scutirea sacrală a fost atribuită faptului că căile sacrale ale coloanei vertebrale nu sunt la fel de susceptibile ca și celelalte căi spinale să se comprime după rănire datorită laminării fibrelor din măduva spinării.
Leziunea măduvei spinării fără anomalie radiografică
Leziunea măduvei spinării fără anomalii radiografice există atunci când SCI este prezent, dar nu există dovezi ale leziunii coloanei vertebrale pe radiografii . Leziunea coloanei vertebrale este un traumatism care determină fractura osului sau instabilitatea ligamentelor la nivelul coloanei vertebrale ; aceasta poate coexista sau poate provoca leziuni ale măduvei spinării, dar fiecare leziune poate apărea fără cealaltă. Anomaliile ar putea apărea pe imagistica prin rezonanță magnetică (RMN), dar termenul a fost inventat înainte ca RMN să fie utilizat în mod obișnuit.
Sindromul cordonului central
Sindromul măduvei centrale , care rezultă aproape întotdeauna din afectarea măduvei spinării cervicale, se caracterizează prin slăbiciune în brațe cu o relativă scutire a picioarelor și senzație scutită în regiunile deservite de segmentele sacrale. Există pierderea senzației de durere, temperatură, atingere ușoară și presiune sub nivelul rănirii. Tractele spinale care deservesc brațele sunt mai afectate datorită poziției lor centrale în măduva spinării, în timp ce fibrele corticospinale destinate picioarelor sunt cruțate datorită localizării lor mai externe. Cea mai frecventă dintre sindroamele SCI incomplete, sindromul cordonului central rezultă de obicei din hiperextensia gâtului la persoanele în vârstă cu stenoză spinală . La persoanele mai tinere, cel mai frecvent rezultă din flexia gâtului. Cele mai frecvente cauze sunt căderile și accidentele de vehicule; cu toate acestea, alte cauze posibile includ stenoza coloanei vertebrale și afectarea măduvei spinării de către o tumoare sau un disc vertebral.
Sindromul cordonului anterior
Sindromul măduvei anterioare , datorat deteriorării porțiunii anterioare a măduvei spinării sau reducerii aportului de sânge din artera spinării anterioară , poate fi cauzat de fracturi sau luxații ale vertebrelor sau ale herniei de discuri. Sub nivelul leziunii, funcția motorie, senzația de durere și senzația de temperatură se pierd, în timp ce simțul tactil și propriocepția (sensul poziției în spațiu) rămân intacte. Aceste diferențe se datorează localizărilor relative ale tractelor spinale responsabile pentru fiecare tip de funcție.
Sindromul Brown-Séquard
Sindromul Brown-Séquard apare atunci când măduva spinării este rănită pe o parte mult mai mult decât pe cealaltă. Este rar ca măduva spinării să fie cu adevărat hemisectată (tăiată pe o parte), dar leziunile parțiale datorate rănilor pătrunzătoare (cum ar fi rănile prin împușcare sau cuțitul) sau vertebrelor sau tumorilor fracturate sunt frecvente. Pe partea ipsilaterală a leziunii (aceeași parte), corpul își pierde funcția motorie, propriocepția și simțurile vibrațiilor și atingerii. Pe partea contralaterală (partea opusă) a leziunii, există o pierdere a senzațiilor de durere și temperatură.
Sindromul cordonului posterior
Sindromul măduvei posterioare , în care sunt afectate doar coloanele dorsale ale măduvei spinării, este de obicei observat în cazurile de mielopatie cronică, dar poate apărea și cu infarctul arterei spinale posterioare . Acest sindrom rar determină pierderea propriocepției și a simțului vibrației sub nivelul leziunii, în timp ce funcția motorie și senzația de durere, temperatură și atingere rămân intacte. De obicei, leziunile de cordon posterior rezultă mai degrabă din insulte precum boala sau deficiența de vitamine decât din traume. Tabes dorsalis , din cauza leziunii părții posterioare a măduvei spinării cauzate de sifilis, are ca rezultat pierderea atingerii și senzația proprioceptivă.
Sindroame conus medullaris și cauda equina
Sindromul Conus medullaris este o leziune la capătul măduvei spinării, situat la aproximativ vertebrele T12 – L2 la adulți. Această regiune conține segmentele spinale S4 – S5, responsabile de intestin, vezică și unele funcții sexuale , astfel încât acestea pot fi perturbate în acest tip de leziune. În plus, senzația și reflexul lui Ahile pot fi perturbate. Cauzele includ tumori , traume fizice și ischemie .
Sindromul Cauda equina (CES) rezultă dintr-o leziune sub nivelul la care măduva spinării se desparte în cauda equina , la nivelurile L2 – S5 sub conus medullaris. Astfel, nu este un adevărat sindrom al măduvei spinării, deoarece rădăcinile nervoase sunt deteriorate și nu măduva în sine; cu toate acestea, este comun ca mai mulți dintre acești nervi să fie deteriorați în același timp datorită proximității lor. CES poate apărea de la sine sau alături de sindromul conus medullaris. Poate provoca dureri de spate, slăbiciune sau paralizie la nivelul membrelor inferioare, pierderea senzației, disfuncții intestinale și ale vezicii urinare și pierderea reflexelor. Spre deosebire de sindromul conus medullaris, simptomele apar adesea pe o singură parte a corpului. Cauza este adesea compresia, de exemplu printr-o ruptură a discului intervertebral sau a unei tumori. Deoarece nervii deteriorați în CES sunt de fapt nervi periferici, deoarece s-au ramificat deja din măduva spinării, leziunea are un prognostic mai bun pentru recuperarea funcției: sistemul nervos periferic are o capacitate mai mare de vindecare decât sistemul nervos central .
semne si simptome
| Nivel | Funcția motorului |
|---|---|
| C1 - C6 | Flexorii gâtului |
| C1 - T1 | Extensorii gâtului |
| C3 , C4 , C5 | Diafragma de alimentare (în principal C4 ) |
| C5 , C6 | Mutați umărul , ridicați brațul ( deltoid ); cot flexibil ( biceps ) |
| C6 | rotiți extern ( supinați ) brațul |
| C6 , C7 | Extindeți cotul și încheietura mâinii ( triceps și extensori ai încheieturii mâinii ); încheietura mâinii pronate |
| C7 , T1 | Încheietura flexibilă; alimentează mușchii mici ai mâinii |
| T1 - T6 | Intercostale și trunchi deasupra taliei |
| T7 - L1 | Mușchii abdominali |
| L1 - L4 | Flex coapsei |
| L2 , L3 , L4 | Adduct coapsa; Extindeți piciorul la genunchi ( cvadriceps femoral ) |
| L4 , L5 , S1 | răpirea coapsei; Picior flexibil la genunchi ( hamstrings ); Piciorul dorsiflex ( tibial anterior ); Extindeți degetele de la picioare |
| L5 , S1 , S2 | Extindeți piciorul la șold ( gluteus maximus ); Piciorul flexibil plantar și degetele flexibile |
Semnele (observate de un clinician) și simptomele (experimentate de un pacient) variază în funcție de locul în care coloana vertebrală este rănită și de amploarea leziunii. O secțiune de piele inervată printr-o anumită parte a coloanei vertebrale se numește dermatom , iar vătămarea acelei părți a coloanei vertebrale poate provoca durere, amorțeală sau pierderea senzației în zonele conexe. Un alt simptom este parestezia , o senzație de furnicături sau arsură în zonele afectate ale pielii. O persoană cu un nivel de conștiință scăzut poate prezenta un răspuns la un stimul dureros deasupra unui anumit punct, dar nu sub acesta. Un grup de mușchi inervați printr-o anumită parte a coloanei vertebrale se numește miotom , iar vătămarea acelei părți a măduvei spinării poate provoca probleme cu mișcările care implică acești mușchi. Mușchii se pot contracta necontrolat ( spasticitate ), pot deveni slabi sau pot fi paralizați complet . Șocul coloanei vertebrale , pierderea activității neuronale, inclusiv reflexele sub nivelul leziunii, apare la scurt timp după leziune și, de obicei, dispare într-o zi. Priapismul , erecția penisului poate fi un semn al leziunii acute a măduvei spinării.
Părțile specifice ale corpului afectate de pierderea funcției sunt determinate de nivelul leziunii. Unele semne, cum ar fi disfuncția intestinului și a vezicii urinare, pot apărea la orice nivel. Vezica neurogenă implică o capacitate compromisă de a goli vezica urinară și este un simptom comun al leziunii măduvei spinării. Acest lucru poate duce la presiuni ridicate în vezică care pot deteriora rinichii.
Lumbosacral
Efectele leziunilor la sau deasupra regiunilor lombare sau sacre ale măduvei spinării (partea inferioară a spatelui și pelvisul) includ un control scăzut al picioarelor și șoldurilor , al sistemului genito-urinar și al anusului. Persoanele rănite sub nivelul L2 pot utiliza în continuare mușchii flexori ai șoldului și extensorii genunchiului. Funcția intestinului și a vezicii urinare este reglată de regiunea sacrală . Este frecvent să apară disfuncții sexuale după leziuni , precum și disfuncții ale intestinului și vezicii urinare, inclusiv incontinență fecală și urinară .
Toracic
În plus față de problemele găsite în leziunile de nivel inferior, leziunile toracice (înălțimea toracelui) pot afecta mușchii din trunchi. Leziunile la nivelul T1 până la T8 duc la incapacitatea de a controla mușchii abdominali. Stabilitatea portbagajului poate fi afectată; cu atât mai mult în cazul accidentărilor de nivel superior. Cu cât este mai scăzut nivelul prejudiciului, cu atât efectele sale sunt mai puțin extinse. Leziunile de la T9 la T12 duc la pierderea parțială a trunchiului și a controlului mușchilor abdominali. Leziunile toracice ale coloanei vertebrale duc la paraplegie , dar funcția mâinilor, brațelor și gâtului nu este afectată.
O afecțiune care apare de obicei în leziunile peste nivelul T6 este dysreflexia autonomă (AD), în care tensiunea arterială crește la niveluri periculoase, suficient de ridicate pentru a provoca accident vascular cerebral potențial mortal . Rezultă dintr-o reacție exagerată a sistemului la un stimul, cum ar fi durerea sub nivelul leziunii, deoarece semnalele inhibitoare de la creier nu pot trece leziunea pentru a diminua răspunsul excitator al sistemului nervos simpatic . Semnele și simptomele AD includ anxietate, cefalee , greață , sunete în urechi , vedere încețoșată, piele roșie și congestie nazală . Poate apărea la scurt timp după leziune sau nu până la ani mai târziu.
Alte funcții autonome pot fi, de asemenea, perturbate. De exemplu, problemele cu reglarea temperaturii corpului apar mai ales la leziunile la T8 și peste. O altă complicație gravă care poate rezulta din leziuni peste T6 este șocul neurogen , care rezultă dintr-o întrerupere a producției din sistemul nervos simpatic responsabil de menținerea tonusului muscular în vasele de sânge. Fără aportul simpatic, vasele se relaxează și se dilată. Șocul neurogen prezintă tensiune arterială periculos de scăzută, ritm cardiac scăzut și acumulare de sânge la nivelul membrelor - ceea ce duce la un flux insuficient de sânge către măduva spinării și potențial deteriorarea acestuia.
Cervical
Leziunile măduvei spinării la nivelul colului uterin (gâtului) duc la tetraplegie totală sau parțială (numită și tetrapllegie). În funcție de locația specifică și de severitatea traumei, funcția limitată poate fi păstrată. Simptomele suplimentare ale leziunilor cervicale includ ritmul cardiac scăzut, tensiunea arterială scăzută , probleme de reglare a temperaturii corpului și disfuncții respiratorii. Dacă leziunea este suficient de mare în gât pentru a afecta mușchii implicați în respirație, este posibil ca persoana să nu poată respira fără ajutorul unui tub endotraheal și a unui ventilator mecanic.
| Nivel | Funcția motorului | Funcția respiratorie |
|---|---|---|
| C1 – C4 | Paralizia completă a membrelor | Nu pot respira fără ventilație mecanică |
| C5 | Paralizia încheieturilor, mâinilor și tricepsului | Dificultăți de tuse, poate avea nevoie de ajutor pentru curățarea secrețiilor |
| C6 | Paralizia flexoarelor încheieturii mâinii, a tricepsului și a mâinilor | |
| C7 – C8 | Unele slăbiciuni ale mușchilor mâinii, dificultăți de apucare și eliberare |
Complicații
Complicațiile leziunilor măduvei spinării includ edem pulmonar , insuficiență respiratorie , șoc neurogen și paralizie sub locul leziunii.
Pe termen lung, pierderea funcției musculare poate avea efecte suplimentare ca urmare a neutilizării, inclusiv atrofia mușchiului. Imobilitatea poate duce la apariția rănilor de presiune , în special în zonele osoase, necesitând măsuri de precauție, cum ar fi o amortizare suplimentară și rotirea în pat la fiecare două ore (în condiții acute) pentru a ameliora presiunea. Pe termen lung, persoanele cu scaune cu rotile trebuie să se deplaseze periodic pentru a ameliora presiunea. O altă complicație este durerea, inclusiv durerea nociceptivă (indicația unei leziuni tisulare potențiale sau reale) și durerea neuropatică , când nervii afectați de leziuni transmit semnale eronate de durere în absența stimulilor nocivi. Spasticitatea , încordarea incontrolabilă a mușchilor sub nivelul leziunii, apare la 65-78% din SCI cronică. Rezultă din lipsa de intrare din creier care înăbușă răspunsurile musculare la reflexele de întindere. Poate fi tratat cu medicamente și kinetoterapie. Spasticitatea crește riscul de contracturi ( scurtarea mușchilor , tendoanelor sau ligamentelor care rezultă din lipsa utilizării unui membru); această problemă poate fi prevenită prin deplasarea membrului prin întreaga sa gamă de mișcare de mai multe ori pe zi. O altă problemă pe care o poate cauza lipsa de mobilitate este pierderea densității osoase și modificări ale structurii osoase. Pierderea densității osoase ( demineralizarea osoasă ), despre care se crede că se datorează lipsei aportului de mușchi slăbiți sau paralizați, poate crește riscul de fracturi. În schimb, un fenomen slab înțeles este creșterea excesivă a țesutului osos în zonele țesuturilor moi, numită osificare heterotopică . Apare sub nivelul leziunii, posibil ca urmare a inflamației și se întâmplă într-o măsură semnificativă clinic la 27% dintre oameni.
Persoanele cu SCI prezintă un risc deosebit de mare pentru apariția problemelor respiratorii și cardiovasculare, astfel încât personalul spitalului trebuie să fie atent pentru a le evita. Problemele respiratorii (în special pneumonia) sunt principala cauză de deces la persoanele cu SCI, urmate de infecții, de obicei de răni de presiune, infecții ale tractului urinar și infecții respiratorii . Pneumonia poate fi însoțită de dificultăți de respirație , febră și anxietate.
O altă amenințare potențial mortală pentru respirație este tromboza venoasă profundă (TVP), în care sângele formează un cheag în membrele imobile; cheagul se poate rupe și forma o embolie pulmonară , depunându- se în plămâni și întrerupând alimentarea cu sânge a acestuia. TVP este un risc deosebit de ridicat în SCI, în special în decurs de 10 zile de la rănire, apărând în peste 13% în cadrul îngrijirii acute. Măsurile preventive includ anticoagulante , furtun de presiune și mișcarea membrelor pacientului. Semnele și simptomele obișnuite ale TVP și ale emboliei pulmonare pot fi mascate în cazurile de SCI datorită efectelor precum modificări ale percepției durerii și funcționării sistemului nervos.
Infecția tractului urinar (UTI) este un alt risc care poate să nu prezinte simptomele obișnuite (durere, urgență și frecvență); în schimb, poate fi asociat cu spasticitate agravată. Riscul de ITU, probabil cea mai frecventă complicație pe termen lung, este sporit prin utilizarea cateterelor urinare aflate în interior . Cateterizarea poate fi necesară deoarece SCI interferează cu capacitatea vezicii urinare de a goli atunci când devine prea plină, ceea ce ar putea declanșa disflexie autonomă sau deteriora permanent vezica urinară. Utilizarea cateterismului intermitent pentru golirea vezicii urinare la intervale regulate pe parcursul zilei a scăzut mortalitatea din cauza insuficienței renale din ITU în prima lume, dar este încă o problemă serioasă în țările în curs de dezvoltare.
Se estimează că 24-45% dintre persoanele cu SCI suferă de tulburări de depresie , iar rata sinuciderilor este de șase ori mai mare decât a restului populației. Riscul de sinucidere este cel mai grav în primii cinci ani după rănire. La tinerii cu SCI, sinuciderea este principala cauză de deces. Depresia este asociată cu un risc crescut de apariție a altor complicații, cum ar fi ITU și ulcere de presiune, care apar mai mult atunci când auto-îngrijirea este neglijată.
Cauze
Leziunile măduvei spinării sunt cel mai adesea cauzate de traume fizice . Forțele implicate pot fi hiperflexia (mișcarea înainte a capului); hiperextensie (mișcare înapoi); stres lateral (mișcare laterală); rotație (răsucire a capului); compresie (forță de-a lungul axei coloanei vertebrale în jos din cap sau în sus din pelvis); sau distragerea atenției (îndepărtarea vertebrelor). SCI traumatic poate duce la contuzie , compresie sau leziuni întinse. Este un risc major de multe tipuri de fracturi vertebrale . Anomaliile congenitale asimptomatice preexistente pot provoca deficite neurologice majore, cum ar fi hemipareza , care rezultă din traume minore altfel.
În SUA, accidentele cu autovehicule sunt cea mai frecventă cauză a SCI; în al doilea rând sunt căderile , apoi violența, cum ar fi rănile prin împușcare, apoi rănile sportive . În unele țări, căderile sunt mai frecvente, chiar depășind accidentele de vehicule ca fiind cauza principală a SCI. Ratele SCI legate de violență depind în mare măsură de loc și timp. Dintre toate SCI-urile legate de sport, scufundările în apă superficială sunt cea mai frecventă cauză; sporturile de iarnă și sporturile nautice au crescut ca cauze, în timp ce accidentele de fotbal și trambulină au scăzut. Agățarea poate provoca leziuni ale coloanei cervicale, așa cum se poate întâmpla în tentativa de sinucidere . Conflictele militare sunt o altă cauză și, atunci când apar, sunt asociate cu rate crescute de SCI. O altă cauză potențială a SCI este vătămarea iatrogenă , cauzată de o procedură medicală efectuată necorespunzător, cum ar fi o injecție în coloana vertebrală.
SCI poate fi, de asemenea, de origine nontraumatică. Leziunile netraumatice cauzează între 30 și 80% din totalul SCI; procentul variază în funcție de localizare, influențat de eforturile de prevenire a traumei. Țările dezvoltate au procente mai mari de SCI din cauza afecțiunilor degenerative și a tumorilor decât țările în curs de dezvoltare. În țările dezvoltate, cea mai frecventă cauză a ICS netraumatică este boli degenerative, urmate de tumori; în multe țări în curs de dezvoltare, cauza principală este infecția, cum ar fi HIV și tuberculoza. SCI poate apărea în boala discului intervertebral și în boala vasculară a măduvei spinării. Sângerarea spontană poate apărea în interiorul sau în afara membranelor de protecție care acoperă cordonul, iar discurile intervertebrale pot hernia. Deteriorarea poate rezulta din disfuncția vaselor de sânge, ca în cazul malformațiilor arteriovenoase sau atunci când un cheag de sânge este depus într-un vas de sânge și întrerupe alimentarea cu sânge a cordonului. Când scade tensiunea arterială sistemică, fluxul de sânge către măduva spinării poate fi redus, provocând potențial pierderea senzației și mișcarea voluntară în zonele furnizate de nivelul afectat al măduvei spinării. Condițiile congenitale și tumorile care comprimă cordonul poate provoca, de asemenea, SCI, la fel ca spondiloza vertebrală și ischemia . Scleroza multiplă este o boală care poate deteriora măduva spinării, la fel și stările infecțioase sau inflamatorii, cum ar fi tuberculoza , herpes zoster sau herpes simplex , meningită , mielită și sifilis .
Prevenirea
SCI legate de vehicule sunt prevenite prin măsuri, inclusiv eforturi sociale și individuale de reducere a condusului sub influența drogurilor sau a alcoolului, conducerea distrasă și conducerea somnoroasă . Alte eforturi includ creșterea siguranței rutiere (cum ar fi marcarea pericolelor și adăugarea iluminatului) și siguranța vehiculelor, atât pentru prevenirea accidentelor (cum ar fi întreținerea de rutină și frânele antiblocare ), cât și pentru a atenua deteriorarea accidentelor (cum ar fi tetierele, airbag-urile, centurile de siguranță , și scaune de siguranță pentru copii). Căderile pot fi prevenite prin modificări ale mediului, cum ar fi materiale antiderapante și bare de prindere în căzi și dușuri, balustrade pentru scări, portițe pentru copii și porți de siguranță pentru ferestre. Vătămările legate de arme pot fi prevenite prin instruire în soluționarea conflictelor , campanii de educare a siguranței armelor și modificări ale tehnologiei armelor (cum ar fi încuietorile de declanșare ) pentru a le îmbunătăți siguranța. Vătămările sportive pot fi prevenite prin modificări ale regulilor și echipamentelor sportive pentru creșterea siguranței și campanii de educație pentru reducerea practicilor riscante, cum ar fi scufundarea în apă de adâncime necunoscută sau abordarea în primul rând în fotbalul de asociere.
Diagnostic
Prezentarea unei persoane în contextul traumei sau a fondului non-traumatic determină suspiciunea pentru o leziune a măduvei spinării. Caracteristicile sunt paralizia, pierderea senzorială sau ambele la orice nivel. Alte simptome pot include incontinența.
O evaluare radiografică utilizând o raze X , CT sau RMN poate determina dacă există deteriorări ale coloanei vertebrale și unde este localizată. Razele X sunt disponibile în mod obișnuit și pot detecta instabilitatea sau nealinierea coloanei vertebrale, dar nu oferă imagini foarte detaliate și pot pierde leziunile măduvei spinării sau deplasarea ligamentelor sau a discurilor care nu prezintă leziuni ale coloanei vertebrale. Astfel, atunci când descoperirile cu raze X sunt normale, dar SCI este încă suspectat din cauza durerii sau a simptomelor SCI, se utilizează scanări CT sau RMN. CT oferă mai multe detalii decât razele X, dar expune pacientul la mai multe radiații și încă nu oferă imagini ale măduvei spinării sau ale ligamentelor; RMN arată structurile corpului în cele mai mari detalii. Astfel, este standardul pentru oricine are deficite neurologice găsite în SCI sau se crede că are o leziune instabilă a coloanei vertebrale.
Evaluările neurologice pentru a ajuta la determinarea gradului de afectare sunt efectuate inițial și în mod repetat în stadiile incipiente ale tratamentului; aceasta determină rata îmbunătățirii sau deteriorării și informează tratamentul și prognosticul. Scara ASIA pentru deficiențe prezentată mai sus este utilizată pentru a determina nivelul și gravitatea vătămării.
Management
Tratamentul pre-spitalicesc
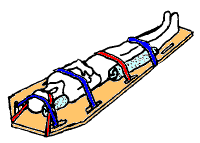
Prima etapă în gestionarea unei leziuni ale măduvei spinării suspectate este orientată către susținerea vieții de bază și prevenirea rănirii ulterioare: menținerea căilor respiratorii, respirația și circulația și restricționarea mișcării coloanei vertebrale. În situații de urgență, majoritatea persoanelor care au fost supuse unor forțe suficient de puternice pentru a provoca SCI sunt tratați ca și cum ar avea instabilitate în coloana vertebrală și mișcarea spinării este restricționată pentru a preveni deteriorarea măduvei spinării. Se presupune că leziunile sau fracturile la nivelul capului, gâtului sau pelvisului, precum și traumatismele penetrante în apropierea coloanei vertebrale și căderile de la înălțime sunt asociate cu o coloană vertebrală instabilă până când este exclusă în spital. Accidentele de mare viteză ale vehiculelor, leziunile sportive care implică capul sau gâtul și leziunile de scufundare sunt alte mecanisme care indică un risc ridicat al SCI. Deoarece traumatismele capului și ale coloanei vertebrale coexistă frecvent, oricui este inconștient sau are un nivel de conștiență scăzut ca urmare a unei leziuni a capului este restricționat de mișcarea coloanei vertebrale.
Un guler rigid cervical este aplicat pe gât, iar capul este ținut cu blocuri de ambele părți și persoana este legată de un panou . Dispozitivele de extracție sunt utilizate pentru a mișca oamenii fără a mișca excesiv coloana vertebrală dacă sunt încă în interiorul unui vehicul sau alt spațiu limitat. S-a demonstrat că utilizarea gulerului cervical crește mortalitatea la persoanele cu traume penetrante și, prin urmare, nu este recomandată în mod obișnuit la acest grup.
Îngrijirea modernă a traumei include un pas numit curățarea coloanei cervicale , eliminarea leziunilor măduvei spinării dacă pacientul este pe deplin conștient și nu se află sub influența drogurilor sau a alcoolului, nu prezintă deficite neurologice, nu prezintă dureri la mijlocul gâtului și nu există altul leziuni dureroase care ar putea distrage atenția de la durerile de gât. Dacă toate acestea sunt absente, nu este necesară nicio restricție a mișcării coloanei vertebrale.
Dacă este mutată o leziune instabilă a coloanei vertebrale, poate apărea deteriorarea măduvei spinării. Între 3 și 25% din SCI apar nu în momentul traumei inițiale, ci mai târziu în timpul tratamentului sau transportului. Deși unele dintre acestea se datorează naturii leziunii în sine, în special în cazul traumatismelor multiple sau masive, unele dintre acestea reflectă eșecul de a restricționa în mod adecvat mișcarea coloanei vertebrale. SCI poate afecta capacitatea organismului de a se încălzi, astfel încât poate fi necesară încălzirea păturilor.
Tratament spitalicesc precoce
Îngrijirea inițială în spital, ca și în cadrul pre-spitalicesc, are ca scop asigurarea căilor respiratorii adecvate, a respirației, a funcției cardiovasculare și a restricției mișcării coloanei vertebrale. Imagistica coloanei vertebrale pentru a determina prezența unui SCI poate fi necesar să aștepte dacă este necesară o intervenție chirurgicală de urgență pentru a stabiliza alte leziuni care pun viața în pericol. SCI acut merită tratament într-o unitate de terapie intensivă , în special leziuni ale măduvei spinării cervicale. Persoanele cu SCI au nevoie de evaluări neurologice repetate și tratament de către neurochirurgi. Oamenii trebuie îndepărtați cât mai repede de pe coloana vertebrală pentru a preveni complicațiile din utilizarea acesteia.
Dacă tensiunea arterială sistolică scade sub 90 mmHg în câteva zile de la rănire, alimentarea cu sânge a măduvei spinării poate fi redusă, ducând la deteriorări suplimentare. Astfel, este important să mențineți tensiunea arterială care poate fi făcută utilizând fluide intravenoase și vasopresori . Vasopresorii utilizați includ fenilefrină , dopamină sau norepinefrină . Presiunea arterială medie este măsurată și menținută la 85-90 mmHg timp de șapte zile după leziune.
Procesul CAMPER condus de Dr. Kwon și studiile ulterioare ale grupului UCSF TRACK-SCI (Dhall) au arătat că obiectivele presiunii de perfuzie a măduvei spinării (SCPP) sunt mai strâns asociate cu o recuperare neurologică mai bună decât obiectivele MAP. Unele instituții au adoptat aceste obiective SCPP și plasarea drenului lombar CSF ca standard de îngrijire. Tratamentul pentru șocul cauzat de pierderea de sânge este diferit de cel pentru șocul neurogen și ar putea dăuna persoanelor cu acest tip din urmă, deci este necesar să se determine de ce cineva este în stare de șoc. Cu toate acestea, este posibil și ca ambele cauze să existe în același timp. Un alt aspect important al îngrijirii este prevenirea insuficienței oxigenului în sânge , care ar putea priva măduva spinării de oxigen. Persoanele cu leziuni cervicale sau toracice mari pot prezenta o ritm cardiac periculos încetinit ; tratamentul pentru accelerarea acestuia poate include atropină .
Corticosteroizi medicamente metilprednisolon a fost studiat pentru a fi utilizat în SCI cu speranța de a limita umflarea și a prejudiciului secundar . Deoarece nu pare să existe beneficii pe termen lung, iar medicamentul este asociat cu riscuri, cum ar fi sângerări gastro-intestinale și infecții, utilizarea acestuia nu este recomandată începând cu 2018. De asemenea, nu se recomandă utilizarea acestuia în leziuni cerebrale traumatice .
Poate fi necesară intervenția chirurgicală, de exemplu pentru a ameliora excesul de presiune asupra cordonului, pentru a stabiliza coloana vertebrală sau pentru a pune vertebrele înapoi la locul potrivit. În cazurile care implică instabilitate sau compresie, eșecul de funcționare poate duce la agravarea stării. Chirurgia este, de asemenea, necesară atunci când ceva apasă pe cordon, cum ar fi fragmente osoase, sânge, material din ligamente sau discuri intervertebrale sau un obiect depus dintr-o leziune penetrantă . Deși calendarul ideal al intervenției chirurgicale este încă dezbătut, studiile au constatat că intervenția chirurgicală mai timpurie (în termen de 12 ore de la accidentare) este asociată cu rezultate mai bune. Acest tip de intervenție chirurgicală este adesea denumit „Ultra-Early”, inventat de Burke et al la UCSF. Uneori, un pacient are prea multe alte leziuni pentru a fi un candidat chirurgical atât de devreme. Chirurgia este controversată deoarece are potențiale complicații (cum ar fi infecția), astfel încât în cazurile în care nu este clar necesară (de exemplu, cordonul este comprimat), medicii trebuie să decidă dacă să efectueze o intervenție chirurgicală pe baza aspectelor stării pacientului și a propriilor credințe despre riscurile și beneficiile sale. În cazurile în care se alege o abordare mai conservatoare , se utilizează odihna la pat , gulerele cervicale, dispozitivele de restricționare a mișcării și opțional tracțiunea . Chirurgii pot opta pentru a pune tracțiune pe coloana vertebrală pentru a elimina presiunea din măduva spinării punând vertebrele dislocate înapoi în aliniament, dar hernia discurilor intervertebrale poate împiedica această tehnică să amelioreze presiunea. Clestele Gardner-Wells sunt un instrument folosit pentru exercitarea tracțiunii coloanei vertebrale pentru a reduce o fractură sau luxație și pentru a reduce mișcarea către zonele afectate.
Reabilitare
Pacienții cu SCI necesită adesea tratament prelungit în unitatea coloanei vertebrale specializate sau într- o unitate de terapie intensivă . Procesul de reabilitare începe de obicei în cadrul îngrijirii acute. De obicei, faza de internare durează 8-12 săptămâni și apoi faza de reabilitare ambulatorie durează 3-12 luni după aceea, urmată de o evaluare medicală și funcțională anuală. Terapeuți fizice , terapeuți ocupaționali , terapeuți de agrement , asistente medicale, asistenți sociali, psihologi și alți profesioniști de îngrijire a sănătății lucreze ca o echipă sub coordonarea unui physiatrist de a decide asupra obiectivelor cu pacientul și de a dezvolta un plan de descărcare , care este potrivit pentru a persoanei condiție.

În faza acută, terapeuții fizici se concentrează pe starea respiratorie a pacientului, prevenirea complicațiilor indirecte (cum ar fi ulcerele de presiune ), menținerea intervalului de mișcare și menținerea activă a musculaturii disponibile.
Pentru persoanele ale căror leziuni sunt suficient de mari pentru a interfera cu respirația, se pune un mare accent pe clearance-ul căilor respiratorii în această etapă de recuperare. Slăbiciunea mușchilor respiratori afectează capacitatea de tuse eficient, permițând acumularea secrețiilor în plămâni. Deoarece pacienții cu SCI suferă de capacitatea pulmonară totală redusă și de volumul mareelor , terapeuții fizici le învață tehnici de respirație accesorii (de exemplu, respirație apicală, respirație glosofaringiană ) care de obicei nu sunt predate persoanelor sănătoase. Tratamentul de kinetoterapie pentru eliminarea căilor respiratorii poate include percuții și vibrații manuale, drenaj postural , antrenament muscular respirator și tehnici de tuse asistată. Pacienții sunt învățați să-și mărească presiunea intra-abdominală aplecându-se înainte pentru a induce tuse și a elimina secrețiile ușoare. Tehnica tusei cu patru se face întinsă pe spate, terapeutul aplicând presiune pe abdomen în ritmul tusei pentru a maximiza fluxul expirator și a mobiliza secrețiile. Compresia abdominală manuală este o altă tehnică utilizată pentru a crește fluxul expirator care ulterior îmbunătățește tusea. Alte tehnici utilizate pentru gestionarea disfuncției respiratorii includ stimularea musculară respiratorie, utilizarea unui liant abdominal constrângător, vorbirea asistată de ventilator și ventilația mecanică .
Cantitatea de recuperare funcțională și independență realizată în ceea ce privește activitățile de zi cu zi, activitățile recreative și ocuparea forței de muncă este afectată de nivelul și gravitatea accidentării. Funcțională Măsura Independența (FIM) , este un instrument de evaluare care își propune să evalueze funcția de pacienți pe tot parcursul procesului de reabilitare ca urmare a unei leziuni ale coloanei vertebrale sau alte boli grave sau rănire. Poate urmări progresul și gradul de independență al pacientului în timpul reabilitării. Este posibil ca persoanele cu SCI să fie nevoite să utilizeze dispozitive specializate și să aducă modificări mediului lor pentru a se ocupa de activitățile vieții de zi cu zi și pentru a funcționa independent. Articulațiile slabe pot fi stabilizate cu dispozitive precum orteze gleznă-picior (AFO) sau orteze genunchi-gleznă-picior (KAFO) , dar mersul pe jos poate necesita totuși mult efort. Creșterea activității va crește șansele de recuperare.
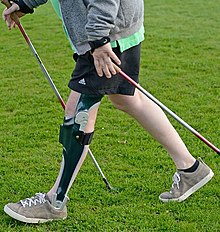
Pentru tratamentul nivelurilor de paralizie în coloana toracică inferioară sau inferioară, inițierea terapiei cu o orteză este promițătoare din faza intermediară (2-26 săptămâni după incident). La pacienții cu paraplegie completă (ASIA A), acest lucru se aplică înălțimilor leziunilor cuprinse între T12 și S5. La pacienții cu paraplegie incompletă (ASIA BD), ortezele sunt chiar potrivite pentru înălțimi ale leziunilor peste T12. În ambele cazuri, totuși, trebuie efectuat un test detaliat al funcției musculare pentru a planifica cu precizie construcția cu o orteză.
Prognoză

Leziunile măduvei spinării duc în general la cel puțin o afectare incurabilă chiar și cu cel mai bun tratament posibil. Cel mai bun predictor al prognosticului este nivelul și completitudinea leziunii, măsurate prin scara ASIA. Scorul neurologic la evaluarea inițială efectuată la 72 de ore după leziune este cel mai bun predictor al funcției care va reveni. Majoritatea persoanelor cu scor ASIA de A (leziuni complete) nu au recuperare motorie funcțională, dar poate apărea o îmbunătățire. Majoritatea pacienților cu leziuni incomplete recuperează cel puțin o anumită funcție. Șansele de recuperare a capacității de a merge se îmbunătățesc cu fiecare clasă AIS găsită la examenul inițial; de exemplu, un scor ASIA D conferă o șansă mai mare de mers pe jos decât un scor de C. Simptomele leziunilor incomplete pot varia și este dificil să se facă o predicție exactă a rezultatului. O persoană cu o leziune ușoară și incompletă la vertebra T5 va avea șanse mult mai mari de a-și folosi picioarele decât o persoană cu o leziune severă și completă exact în același loc. Dintre sindroamele SCI incomplete, sindroamele Brown-Séquard și cordonul central au cel mai bun prognostic pentru recuperare, iar sindromul cordului anterior are cel mai grav.
S-a constatat că persoanele cu cauze netraumatice ale SCI sunt mai puțin susceptibile de a suferi leziuni complete și unele complicații, cum ar fi leziuni de presiune și tromboză venoasă profundă, și de a avea spitalizări mai scurte. Scorurile lor la testele funcționale au fost mai bune decât cele ale persoanelor cu SCI traumatic la internarea în spital, dar când au fost testate la externare, cei cu SCI traumatic s-au îmbunătățit astfel încât rezultatele ambelor grupuri să fie aceleași. Pe lângă completitudinea și nivelul rănirii, vârsta și problemele de sănătate concurente afectează măsura în care o persoană cu SCI va putea să trăiască independent și să meargă. Cu toate acestea, în general, persoanele cu leziuni ale L3 sau mai mici vor putea probabil să meargă funcțional, T10 și mai jos pentru a se plimba prin casă cu bretele, iar C7 și mai jos pentru a trăi independent. Noile terapii încep să ofere speranță pentru rezultate mai bune la pacienții cu SCI, dar majoritatea se află în stadiul experimental / translațional.
Un predictor important al recuperării motorului într-o zonă este prezența senzației acolo, în special percepția durerii. Cea mai mare recuperare motorie are loc în primul an după accidentare, dar îmbunătățirile modeste pot continua timp de ani de zile; recuperarea senzorială este mai limitată. Recuperarea este de obicei cea mai rapidă în primele șase luni. Șocul coloanei vertebrale , în care reflexele sunt suprimate, apare imediat după leziune și se rezolvă în mare măsură în termen de trei luni, dar continuă să se rezolve treptat pentru încă 15.
Este frecventă disfuncția sexuală după leziunea coloanei vertebrale . Printre problemele care pot apărea se numără disfuncția erectilă , pierderea capacității de ejaculare , lubrifierea insuficientă a vaginului și senzația redusă și capacitatea afectată de orgasm . În ciuda acestui fapt, mulți oameni învață modalități de a-și adapta practicile sexuale, astfel încât să poată duce o viață sexuală satisfăcătoare.
Deși speranța de viață s-a îmbunătățit cu opțiuni mai bune de îngrijire, nu este încă la fel de bună ca populația nevătămată. Cu cât este mai mare nivelul de accidentare și cu cât este mai completă, cu atât este mai mare reducerea speranței de viață. Mortalitatea este foarte crescută în decurs de un an de la accidentare.
Epidemiologie
Defalcarea vârstei la momentul accidentării în SUA din 1995-1999.
La nivel mondial, numărul de cazuri noi din 1995 de SCI variază de la 10,4 la 83 de persoane pe milion pe an. Această gamă largă de numere se datorează probabil parțial diferențelor între regiuni în ceea ce privește dacă și cum sunt raportate leziunile. În America de Nord, aproximativ 39 de persoane la fiecare milion suferă în mod traumatic în fiecare an, iar în Europa de Vest, incidența este de 16 la milion. În Statele Unite, incidența leziunilor măduvei spinării a fost estimată la aproximativ 40 de cazuri la 1 milion de persoane pe an sau aproximativ 12.000 de cazuri pe an. În China, incidența este de aproximativ 60.000 pe an. Numărul estimat de persoane care trăiesc cu SCI în lume variază de la 236 la 4187 pe milion. Estimările variază foarte mult din cauza diferențelor dintre modul în care sunt colectate datele și ce tehnici sunt utilizate pentru a extrapola cifrele. Puține informații sunt disponibile din Asia și chiar mai puțin din Africa și America de Sud. În Europa de Vest, prevalența estimată este de 300 pe milion de oameni, iar în America de Nord este de 853 pe milion. Se estimează la 440 la milion în Iran, 526 la milion în Islanda și 681 la milion în Australia. În Statele Unite există între 225.000 și 296.000 de persoane care trăiesc cu leziuni ale măduvei spinării, iar diferite studii au estimat prevalențe de la 525 la 906 pe milion.
SCI este prezent în aproximativ 2% din toate cazurile de traumatism cu forță contondentă. Oricine a suferit o forță suficientă pentru a provoca o leziune a coloanei vertebrale toracice are un risc ridicat și de alte leziuni. În 44% din cazurile de SCI, alte leziuni grave sunt suferite în același timp; 14% dintre pacienții cu SCI suferă, de asemenea , traumatism cranian sau facial . Alte leziuni asociate frecvent includ traumatisme toracice , traume abdominale , fracturi pelvine și fracturi osoase lungi .
Bărbații reprezintă patru din cinci leziuni traumatice ale măduvei spinării. Majoritatea acestor leziuni apar la bărbați cu vârsta sub 30 de ani. Vârsta medie în momentul accidentării a crescut încet de la aproximativ 29 de ani în anii 1970 la 41. Ratele de accidentare sunt cele mai scăzute la copii, cele mai mari la sfârșitul adolescenței până la începutul anilor douăzeci, apoi devin progresiv mai mici în grupele de vârstă mai în vârstă ; cu toate acestea, ratele pot crește la vârstnici. În Suedia, între 50 și 70% din toate cazurile de SCI apar la persoanele cu vârsta sub 30 de ani, iar 25% apar la persoanele cu vârsta peste 50 de ani. SCI neonatal apare la una din 60.000 de nașteri, de exemplu, de la nașteri de culă sau leziuni provocate de forceps. Diferența dintre ratele dintre sexe se diminuează la leziunile la vârsta de 3 ani și mai mici; același număr de fete sunt răniți ca băieții sau, eventual, mai mulți. O altă cauză a leziunilor pediatrice este abuzul asupra copiilor, cum ar fi sindromul copilului zdruncinat . Pentru copii, cea mai frecventă cauză a SCI (56%) este accidentele de vehicule. Un număr mare de răni ale adolescenților se pot atribui, în mare parte, accidentelor de trafic și leziunilor sportive. Pentru persoanele cu vârsta peste 65 de ani, căderile sunt cea mai frecventă cauză a LSC traumatică. Persoanele în vârstă și persoanele cu artrită severă prezintă un risc crescut de apariție a SCI din cauza defectelor coloanei vertebrale. În SCI netraumatic, diferența de gen este mai mică, vârsta medie de apariție este mai mare și leziunile incomplete sunt mai frecvente.
Istorie
SCI este cunoscut ca fiind devastator de milenii; vechiul egiptean Edwin Smith Papyrus din 2500 î.Hr., prima descriere cunoscută a leziunii, spune că „nu trebuie tratat”. Textele hinduse care datează din 1800 î.Hr. menționează, de asemenea, SCI și descriu tehnici de tracțiune pentru a îndrepta coloana vertebrală. Medicul grec Hipocrate , născut în secolul al V-lea î.Hr., a descris SCI în Corpusul său hipocratic și a inventat dispozitive de tracțiune pentru a îndrepta vertebrele dislocate. Dar abia când Aulus Cornelius Celsus , născut în 30 î.Hr., a observat că o leziune cervicală a dus la moartea rapidă, măduva spinării în sine a fost implicată în această afecțiune. În secolul al II-lea d.Hr., medicul grec Galen a experimentat pe maimuțe și a raportat că o tăietură orizontală prin măduva spinării i-a făcut să piardă orice senzație și mișcare sub nivelul tăieturii. Medicul grec din secolul al șaptelea Paul din Egina a descris tehnici chirurgicale pentru tratamentul vertebrelor rupte prin îndepărtarea fragmentelor osoase, precum și intervenții chirurgicale pentru ameliorarea presiunii asupra coloanei vertebrale. În Europa, în timpul Evului Mediu, s-au înregistrat mici progrese medicale ; Abia la Renaștere coloana vertebrală și nervii au fost descriși cu exactitate în desenele de anatomie umană de Leonardo da Vinci și Andreas Vesalius .
În 1762, un chirurg pe nume Andre Louis a scos un glonț de pe coloana lombară a unui pacient, care și-a recâștigat mișcarea în picioare. În 1829 chirurgul Gilpin Smith a efectuat o laminectomie de succes care a îmbunătățit senzația pacientului. Cu toate acestea, ideea că SCI nu este tratabilă a rămas predominantă până la începutul secolului XX. În 1934, rata mortalității în primii doi ani după accidentare a fost de peste 80%, în principal din cauza infecțiilor tractului urinar și a rănilor de presiune, din care se credea că acestea din urmă sunt intrinseci SCI, mai degrabă decât un rezultat al repausului continuu la pat. Abia în a doua jumătate a secolului, descoperirile în imagistică, chirurgie, îngrijire medicală și medicină de reabilitare au contribuit la o îmbunătățire substanțială a îngrijirii SCI. Incidența relativă a leziunilor incomplete comparativ cu leziunile complete s-a îmbunătățit de la mijlocul secolului al XX-lea, datorită în principal accentului pus pe îngrijirea inițială mai rapidă și mai bună și stabilizării pacienților cu leziuni ale măduvei spinării. Crearea serviciilor medicale de urgență pentru transportul profesional al oamenilor la spital este acordată credit parțial pentru o îmbunătățire a rezultatelor din anii 1970. Îmbunătățirile în îngrijire au fost însoțite de speranța de viață crescută a persoanelor cu SCI; timpii de supraviețuire s-au îmbunătățit cu aproximativ 2000% începând cu 1940. În 2015/2016, 23% din persoanele din nouă centre de leziuni ale coloanei vertebrale din Anglia au avut externarea întârziată din cauza disputelor cu privire la cine ar trebui să plătească pentru echipamentul de care aveau nevoie.
Direcții de cercetare
Oamenii de știință investighează diferite căi pentru tratamentul leziunilor măduvei spinării. Cercetarea terapeutică este axată pe două domenii principale: neuroprotecția și neuroregenerarea . Primul urmărește să prevină vătămarea cauzată de rănirea secundară în minutele până la săptămânile următoare insultei, iar cea de-a doua își propune să reconecteze circuitele rupte din măduva spinării pentru a permite revenirea funcției. Medicamentele neuroprotectoare vizează efectele secundare ale prejudiciului, inclusiv inflamația, deteriorarea radicalilor liberi , excitotoxicitatea (afectarea neuronală prin semnalarea excesivă a glutamatului ) și apoptoza (sinuciderea celulară). Mai mulți agenți potențial neuroprotectori care vizează căi ca acestea sunt în curs de investigare în studiile clinice la om .
Transplantul de celule stem este o cale importantă pentru cercetarea SCI: obiectivul este de a înlocui celulele măduvei spinării pierdute, de a permite reconectarea în circuite neuronale rupte prin regresarea axonilor și de a crea un mediu în țesuturi favorabil creșterii. O cale cheie a cercetării SCI este cercetarea celulelor stem , care se pot diferenția în alte tipuri de celule - inclusiv cele pierdute după SCI. Tipurile de celule cercetate pentru utilizare în SCI includ celulele stem embrionare , celulele stem neuronale , celulele stem mezenchimale , celulele olfactive de învelire , celulele Schwann , macrofagele activate și celulele stem pluripotente induse . S-au făcut sute de studii cu celule stem la om, cu rezultate promițătoare, dar neconcludente. Un studiu de fază 2 în curs de desfășurare în 2016 a prezentat date care arată că după 90 de zile, 2 din 4 subiecți au îmbunătățit deja două niveluri motorii și, prin urmare, și-au atins deja punctul final de 2/5 pacienți, îmbunătățind două niveluri în decurs de 6-12 luni. Datele pe șase luni sunt așteptate în ianuarie 2017.
Un alt tip de abordare este ingineria țesuturilor, folosind biomateriale pentru a ajuta schela și pentru a reconstrui țesuturile deteriorate. Biomaterialele investigate includ substanțe naturale, cum ar fi colagen sau agaroză și sintetice, cum ar fi polimeri și nitroceluloză . Acestea se împart în două categorii: hidrogeluri și nanofibre . Aceste materiale pot fi, de asemenea, utilizate ca vehicul pentru administrarea terapiei genice către țesuturi.
O cale care este explorată pentru a permite persoanelor paralizate să meargă și pentru a ajuta la reabilitarea celor cu o anumită abilitate de mers este utilizarea exoscheletelor robotizate care pot fi purtate . Dispozitivele, care au articulații motorizate, sunt puse peste picioare și furnizează o sursă de energie pentru mișcare și mers. Mai multe astfel de dispozitive sunt deja disponibile pentru vânzare, dar sunt încă în curs investigații cu privire la modul în care pot fi făcute mai utile.
Studiile preliminare ale stimulatorilor epidurali ai măduvei spinării pentru leziunile motorii complete au demonstrat o oarecare îmbunătățire.
În 2014, Darek Fidyka a suferit o intervenție chirurgicală pionieră a coloanei vertebrale care a folosit grefe de nervi, de la gleznă, pentru a „acoperi decalajul” din măduva spinării tăiată și celulele olfactive de învelire (OEC) pentru a stimula celulele măduvei spinării. Operația a fost efectuată în Polonia în colaborare cu prof. Geoff Raisman, președinte de regenerare neuronală la Institutul de Neurologie al Universității din Londra și echipa sa de cercetare. OEC-urile au fost luate din bulbii olfactivi ai pacientului din creier și apoi crescute în laborator, aceste celule au fost apoi injectate deasupra și dedesubtul țesutului spinal.
Vezi si
Referințe
Bibliografie
- Adams JG (5 septembrie 2012). Medicină de urgență: esențiale clinice . Elsevier Health Sciences. ISBN 978-1-4557-3394-1.
- Augustine JJ (21 noiembrie 2011). „Traumatismul coloanei vertebrale” . În Campbell JR (ed.). Suport internațional de traumă pentru furnizorii de servicii de urgență . Pearson Education. ISBN 978-0-13-300408-3.
- Bigelow S, Medzon R (16 iunie 2011). „Leziuni ale coloanei vertebrale: nervul” . În Legome E, Shockley LW (eds.). Trauma: o abordare cuprinzătoare a medicinii de urgență . Cambridge University Press. ISBN 978-1-139-50072-2.
- Brown J, Wyatt JP, Illingworth RN, Clancy MJ, Munro P (6 iunie 2008). Oxford American Handbook of Emergency Medicine . Presa Universitatii Oxford. ISBN 978-0-19-977948-2.
- Cameron P, Jelinek G, Kelly AM, Brown AF, Little M (1 aprilie 2014). Manual de medicină de urgență pentru adulți: expert consult . Elsevier Health Sciences UK. ISBN 978-0-7020-5438-9.
- Cifu DK, Lew HL (10 septembrie 2013). Manual de îngrijire și reabilitare a politraumelor . Editura Demos Medical. ISBN 978-1-61705-100-5.
- Cortois F, Charvier K (21 mai 2015). „Disfuncție sexuală la pacienții cu leziuni ale măduvei spinării” . În Vodusek DB, Boller F (eds.). Neurologia tulburărilor sexuale și a vezicii urinare: Manual de neurologie clinică . Elsevier Science. ISBN 978-0-444-63254-8.
- EP DeKoning (10 ianuarie 2014). „Leziuni ale coloanei cervicale” . În Sherman, S., Weber, J., Schindlbeck, M., Patwari, R. (eds.). Medicină Clinică de Urgență . McGraw-Hill Education. ISBN 978-0-07-179461-9.
- Elliott S (19 martie 2010). „Disfuncție sexuală la femeile cu leziuni ale măduvei spinării” . În Bono CM, Cardenas DD, Frost FS (eds.). Medicina măduvei spinării, ediția a doua: principii și practică . Editura Demos Medical. pp. 429–38. ISBN 978-1-935281-77-1.
- Field-Fote E (26 martie 2009). „Leziunea măduvei spinării: o privire de ansamblu” . În Field-Fote E (ed.). Reabilitarea leziunilor măduvei spinării . FA Davis. ISBN 978-0-8036-2319-4.
- Fallah A, Dance D, Burns AS (29 octombrie 2012). „Reabilitarea individului cu leziuni ale măduvei spinării” . În Fehlings, MG, Vaccaro, AR, Maxwell B. (eds.). Elementele esențiale ale leziunii măduvei spinării: cercetări de bază pentru practica clinică . Thieme. ISBN 978-1-60406-727-9.
- Frontera WR, Silver JK, Rizzo TD (5 septembrie 2014). Elementele esențiale ale medicinii fizice și reabilitării . Elsevier Health Sciences. ISBN 978-0-323-22272-3.
- Fulk GD, Behrman AL, Schmitz TJ (23 iulie 2013). „Leziunea traumatică a măduvei spinării” . În O'Sullivan S, Schmitz T (eds.). Reabilitare fizică . FA Davis. ISBN 978-0-8036-4058-0.
- Hammell KW (11 decembrie 2013). Reabilitarea leziunilor măduvei spinării . Springer. ISBN 978-1-4899-4451-1.
- Harvey L (2008). Managementul leziunilor măduvei spinării: un ghid pentru kinetoterapeuți . Elsevier Health Sciences. ISBN 978-0-443-06858-4.
- Holtz A, Levi R (6 iulie 2010). Leziunea măduvei spinării . Presa Universitatii Oxford. ISBN 978-0-19-970681-5.
- Ilyas A, Rehman S (31 martie 2013). Managementul chirurgical contemporan al fracturilor și complicațiilor . JP Medical Ltd. ISBN 978-93-5025-964-1.
- Marx J, Walls R, Hockberger R (1 august 2013). Medicina de urgență a lui Rosen: concepte și practică clinică . Elsevier Health Sciences. ISBN 978-1-4557-4987-4.
- Miller E, Marini I (24 februarie 2012). „Implicații de consiliere privind sexualitatea și leziunile măduvei spinării” . În Marini I, Stebnicki MA (eds.). Impactul psihologic și social al bolilor și dizabilităților, ediția a VI-a . Compania Editura Springer. ISBN 978-0-8261-0655-1.
- Moore K (2006). Anatomie orientată clinic . Lippincott Williams și Wilkins. ISBN 978-0-7817-3639-8.
- Morganti-Kossmann C, Raghupathi R, Maas A (19 iulie 2012). Leziuni traumatice ale creierului și ale măduvei spinării: provocări și evoluții . Cambridge University Press. ISBN 978-1-107-00743-7.
- Namdari S, Pill S, Mehta S (21 octombrie 2014). Secretele ortopedice . Elsevier Health Sciences. ISBN 978-0-323-17285-1.
- Newman MF, Fleisher LA, Fink MP (2008). Medicina perioperatorie: gestionarea rezultatelor . Elsevier Health Sciences. ISBN 978-1-4160-2456-9.
- Peitzman AB, Fabian TC, Rhodes M, Schwab CW, Yealy DM (2012). Manualul traumei: chirurgia traumei și îngrijirii acute . Lippincott Williams și Wilkins. ISBN 978-1-4511-1679-3.
- Pellock JM, Myer EC (22 octombrie 2013). Urgențe neurologice în copilărie și copilărie . Elsevier Science. ISBN 978-1-4831-9392-2.
- Roos KL (7 martie 2012). Neurologie de urgență . Springer Science & Business Media. ISBN 978-0-387-88585-8.
- Sabharwal S (10 decembrie 2013). Elementele esențiale ale medicinii măduvei spinării . Editura Demos Medical. ISBN 978-1-61705-075-6.
- Sabharwal S (5 septembrie 2014). „Leziunea măduvei spinării (colului uterin)” . În Frontera WR, Silver JK, Rizzo TD (eds.). Elementele esențiale ale medicinii fizice și reabilitării . Elsevier Health Sciences. ISBN 978-0-323-22272-3.
- Shah KH, Egan D, Quaas J (17 februarie 2012). Trauma esențială de urgență . Lippincott Williams și Wilkins. ISBN 978-1-4511-5318-7.
- Snell, RS (2010). „Măduva spinării și căile ascendente și descendente” . Neuroanatomie clinică . Lippincott Williams și Wilkins. ISBN 978-0-7817-9427-5.
- Teufack S, Harrop JS, Ashwini DS (29 octombrie 2012). „Clasificarea leziunilor măduvei spinării” . În Fehlings MG, Vaccaro AR, Maxwell B (eds.). Elementele esențiale ale leziunii măduvei spinării: cercetări de bază pentru practica clinică . Thieme. ISBN 978-1-60406-727-9.
- Weiss JM (15 martie 2010). „Leziunea măduvei spinării” . În Weiss, LD, Weiss, JM, Pobre, T. (eds.). Oxford American Handbook of Physical Medicine and Rehabilitation . Oxford University Press, SUA. ISBN 978-0-19-970999-1.
- Wyatt JP, Illingworth RN, Graham CA, Hogg K, Robertson C, Clancy M (9 februarie 2012). Oxford Handbook of Emergency Medicine . OUP Oxford. ISBN 978-0-19-101605-9.
linkuri externe
| Clasificare | |
|---|---|
| Resurse externe |