Disecția arterei vertebrale - Vertebral artery dissection
| Disecția arterei vertebrale | |
|---|---|
| Alte nume | Disecția vertebrală |
 | |
| Arterele gâtului, cu săgeți care indică artera vertebrală dreaptă | |
| Specialitate | Neurologie |
| Simptome | Cefalee , dificultăți de vorbire , dificultăți la înghițire , coordonare slabă |
| Complicații | Accident vascular cerebral , hemoragie subarahnoidiană |
| Cauze | Trauma, sindromul Ehler Danlos lui , sindromul Marfan |
| Metoda de diagnosticare | Angiografie tomografică computerizată , angiografie prin rezonanță magnetică , angiografie invazivă |
| Tratament | Anticoagulare , angioplastie , chirurgie |
| Medicament | Aspirină , heparină , warfarină |
| Frecvență | 1,1 la 100.000 |
Disecția arterei vertebrale ( VAD ) este o ruptură asemănătoare unui lambou a căptușelii interioare a arterei vertebrale , care se află în gât și furnizează sânge creierului . După lacrimă, sângele intră în peretele arterial și formează un cheag de sânge , îngroșând peretele arterei și împiedicând adesea fluxul sanguin. Simptomele disecției arterei vertebrale includ dureri de cap și gât și simptome de accident vascular cerebral intermitent sau permanent , cum ar fi dificultăți de vorbire , tulburări de coordonare și pierderi vizuale . De obicei, este diagnosticat cu o scanare CT sau RMN cu contrast îmbunătățit .
Disecția vertebrală poate apărea după un traumatism fizic la nivelul gâtului, cum ar fi o leziune contondentă (de exemplu , coliziune în trafic ), sau strangulare , sau după mișcări bruște ale gâtului, adică tuse, dar se poate întâmpla și spontan. 1-4% din cazurile spontane prezintă o tulburare clară a țesutului conjunctiv care afectează vasele de sânge. Tratamentul se face de obicei fie cu medicamente antiplachetare, cum ar fi aspirina, fie cu anticoagulante, cum ar fi heparina sau warfarina .
Disecția arterei vertebrale este mai puțin frecventă decât disecția arterei carotide (disecția arterelor mari din partea din față a gâtului). Cele două condiții împreună reprezintă 10-25% din accidentele vasculare cerebrale nehemoragice la persoanele tinere și de vârstă mijlocie. Peste 75% se recuperează complet sau cu un impact minim asupra funcționării, restul având o dizabilitate mai severă și o proporție foarte mică (aproximativ 2%) murind de complicații. A fost descris pentru prima dată în anii 1970 de către neurologul canadian C. Miller Fisher .
Clasificare
Disecția arterei vertebrale este unul dintre cele două tipuri de disecție a arterelor din gât. Celălalt tip, disecția arterei carotide, implică arterele carotide . Disecția arterei vertebrale este în continuare clasificată ca fiind fie traumatică (cauzată de un traumatism mecanic la nivelul gâtului), fie spontană și poate fi clasificată și în funcție de partea arterei implicate: extracraniană (partea din afara craniului) și intracraniană (partea din interior) craniul).
semne si simptome
Durerea de cap apare în 50-75% din toate cazurile de disecție a arterei vertebrale. Tinde să fie localizat în partea din spate a capului, fie pe partea afectată, fie în mijloc și se dezvoltă treptat. Este fie plictisitor, fie ca o presiune ca caracter sau palpitant. Aproximativ jumătate dintre cei cu VAD consideră că durerea de cap este distinctă, în timp ce restul au avut anterior o durere de cap similară. Se suspectează că VAD cu dureri de cap ca singurul simptom este destul de frecvent; 8% din toate cazurile de disecție vertebrală și carotidă sunt diagnosticate numai pe baza durerii.
Obstrucția fluxului de sânge prin vasul afectat poate duce la disfuncționalități ale unei părți a creierului furnizate de arteră. Acest lucru se întâmplă în 77-96% din cazuri. Aceasta poate fi temporară („ atac ischemic tranzitor ”) în 10-16% din cazuri, dar multe (67-85% din cazuri) ajung să aibă un deficit permanent sau un accident vascular cerebral. Artera vertebrală furnizează partea creierului care se află în fosa posterioară a craniului și, prin urmare, acest tip de accident vascular cerebral este numit infarct de circulație posterioară . Problemele pot include dificultăți de vorbire sau de înghițire ( sindrom lateral medular ); aceasta apare în mai puțin de o cincime din cazuri și apare din cauza disfuncției trunchiului cerebral . Alții pot experimenta instabilitate sau lipsă de coordonare din cauza implicării cerebelului , iar alții pot dezvolta pierderea vizuală ( pe o parte a câmpului vizual ) din cauza implicării cortexului vizual în lobul occipital . În cazul implicării tractului simpatic în trunchiul cerebral, se poate dezvolta un sindrom Horner parțial ; aceasta este combinația dintre o pleoapă căzută , pupila restrânsă și un ochi aparent scufundat pe o parte a feței.
Dacă disecția arterei se extinde până la partea de arteră care se află în interiorul craniului, poate să apară hemoragie subarahnoidă (1% din cazuri). Acest lucru apare din cauza ruperii arterei și a acumulării de sânge în spațiul subarahnoidian . Poate fi caracterizată printr-o durere de cap diferită, de obicei severă; poate provoca, de asemenea, o serie de simptome neurologice suplimentare.
13-16% din toate persoanele cu disecție vertebrală sau carotidă au disecție într-o altă arteră cervicală. Prin urmare, este posibil ca simptomele să apară pe ambele părți sau ca simptomele disecției arterei carotide să apară în același timp cu cele ale disecției arterei vertebrale. Unii dau o cifră de disecție a vaselor multiple de până la 30%.
Cauze
Cauzele disecției arterei vertebrale pot fi grupate în două categorii principale, spontane și traumatice.
Spontan
Cazurile spontane sunt considerate a fi cauzate de factori intrinseci care slăbesc peretele arterial. Doar o proporție foarte mică (1-4%) are o tulburare clară a țesutului conjunctiv subiacent, cum ar fi sindromul Ehlers-Danlos de tip 4 și, mai rar, sindromul Marfan . Sindromul Ehlers – Danlos de tip 4, cauzat de mutații ale genei COL3A , duce la producția defectuoasă a colagenului, a tipului III, a proteinei alfa 1 și provoacă fragilitatea pielii, precum și slăbiciunea pereților arterelor și a organelor interne. Sindromul Marfan rezultă din mutații ale genei FBN1 , producția defectuoasă a proteinei fibrilină-1 și o serie de anomalii fizice, inclusiv anevrismul rădăcinii aortice .
De asemenea, au fost raportate și alte afecțiuni genetice, cum ar fi osteogeneza imperfectă de tip 1 , boală renală polichistică autosomală dominantă și pseudoxanthoma elasticum , deficit de α 1 antitripsină și hemocromatoză ereditară , dar dovezile acestor asociații sunt mai slabe. Studiile genetice efectuate pe alte gene legate de țesutul conjunctiv au avut în mare parte rezultate negative. Alte anomalii ale vaselor de sânge, cum ar fi displazia fibromusculară , au fost raportate într-o proporție de cazuri. Ateroscleroza nu pare să crească riscul.
Au existat numeroase rapoarte despre factorii de risc asociați pentru disecția arterei vertebrale; multe dintre aceste rapoarte suferă de slăbiciuni metodologice , cum ar fi părtinirea selecției . Nivelurile ridicate de homocisteină , adesea datorate mutațiilor genei MTHFR , par să crească riscul de disecție a arterei vertebrale. Persoanele cu anevrism al rădăcinii aortice și persoanele cu antecedente de migrenă pot fi predispuse la disecția arterei vertebrale.
Traumatic
Disecția vertebrală traumatică poate urma un traumatism contondent la nivelul gâtului, cum ar fi o coliziune de trafic , o lovitură directă la nivelul gâtului, strangulare sau leziuni cu whiplash . 1-2% dintre cei cu traume majore pot avea leziuni ale arterelor carotide sau vertebrale. În multe cazuri de disecție vertebrală, oamenii raportează recent traume foarte ușoare la nivelul gâtului sau mișcări bruște ale gâtului, de exemplu, în contextul practicării sportului. Alții raportează o infecție recentă, în special infecții ale tractului respirator asociate cu tuse . S-a raportat că trauma s-a produs în decurs de o lună de la disecție în 40%, aproape 90% din această perioadă trauma fiind minoră. A fost dificil să se demonstreze statistic asocierea disecției arterei vertebrale cu traume ușoare și infecții. Este probabil ca multe cazuri „spontane” să fi fost de fapt cauzate de astfel de insulte relativ minore la cineva predispus de alte probleme structurale la vase.
Disecția arterei vertebrale a fost, de asemenea, raportată în asociere cu unele forme de manipulare a gâtului . Există o controversă semnificativă cu privire la nivelul de risc de accident vascular cerebral datorat manipulării gâtului. Poate că manipularea poate provoca disecția sau poate că disecția este deja prezentă la unii oameni care caută tratament manipulativ. În acest moment, nu există dovezi concludente care să susțină fie o asociere puternică între manipularea gâtului și accident vascular cerebral, fie nicio asociere.
Mecanism
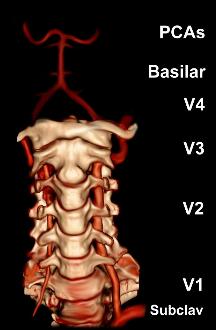
Arterele vertebrale apar din artera subclaviană și trec prin foramenul transversal al celor șase vertebre superioare ale gâtului . După ieșirea la nivelul primei vertebre cervicale, cursul acesteia se schimbă de la vertical la orizontal și apoi intră în craniu prin foramen magnum . În interiorul craniului, arterele fuzionează pentru a forma artera bazilară , care se alătură cercului lui Willis . În total, trei sferturi ale arterei se află în afara craniului; are o mobilitate ridicată în această zonă datorită mișcării de rotație a gâtului și, prin urmare, este vulnerabilă la traume. Majoritatea disecțiilor se întâmplă la nivelul primei și celei de-a doua vertebre. Artera vertebrală furnizează o serie de structuri vitale în fosa craniană posterioară , cum ar fi trunchiul cerebral , cerebelul și lobii occipitali . Trunchiul cerebral are o serie de funcții vitale (cum ar fi respirația ) și controlează nervii feței și gâtului. Cerebelul face parte din sistemul difuz care coordonează mișcarea. În cele din urmă, lobii occipitali participă la sensul vederii.
Disecția are loc atunci când sângele se acumulează în peretele vasului de sânge. Acest lucru se datorează cel mai probabil unei rupturi în tunica intima (stratul interior), permițând sângelui să pătrundă în mediile tunice , deși alte linii de dovezi au sugerat că sângele poate apărea în schimb din vasa vasorum , micile vase de sânge care furnizează stratul exterior al vaselor de sânge mai mari. Există diverse teorii cu privire la faptul dacă persoanele care susțin disecția carotidă și a arterelor vertebrale, chiar dacă nu suferă de o tulburare a țesutului conjunctiv, au o vulnerabilitate de bază. Probele de biopsie ale pielii și ale altor artere au indicat că aceasta ar putea fi o posibilitate, dar niciun defect genetic al genelor de colagen sau elastină nu a fost dovedit în mod convingător. Alte studii au indicat inflamația vaselor de sânge, măsurată de proteina C reactivă foarte sensibilă (hsCRP, un marker al inflamației) în sânge.
Odată ce a avut loc disecția, două mecanisme contribuie la dezvoltarea simptomelor accidentului vascular cerebral. În primul rând, fluxul prin vasul de sânge poate fi întrerupt din cauza acumulării de sânge sub peretele vasului, ducând la ischemie (aport insuficient de sânge). În al doilea rând, neregulile din peretele vasului și turbulența cresc riscul de tromboză (formarea de cheaguri de sânge) și embolie (migrarea) acestor cheaguri ale creierului. Din diferite linii de dovezi, se pare că tromboza și embolia sunt problema predominantă.
Hemoragia subarahnoidă datorată ruperii arteriale apare de obicei dacă disecția se extinde în secțiunea V4 a arterei. Acest lucru se poate explica prin faptul că peretele arterial este mai subțire și lipsește o serie de suporturi structurale în această secțiune.
Diagnostic

Există diferite modalități de diagnostic pentru a demonstra fluxul sanguin sau absența acestuia în arterele vertebrale. Standardul de aur este angiografia cerebrală (cu sau fara angiografie cu substracție digitală ). Aceasta implică puncția unei artere mari (de obicei artera femurală ) și avansarea unui cateter intravascular prin aorta spre arterele vertebrale. În acel moment, radiocontrastul este injectat și fluxul său din aval captat pe fluoroscopie (imagistică continuă cu raze X). Vasul poate apărea stenotic (îngustat, 41-75%), ocluzionat (blocat, 18-49%) sau ca anevrism (zona de dilatație, 5-13%). Îngustarea poate fi descrisă ca „coadă de șobolan” sau „semn de șir”. Angiografia cerebrală este o procedură invazivă și necesită volume mari de radiocontrast care pot provoca complicații, cum ar fi afectarea rinichilor . Angiografia, de asemenea, nu demonstrează în mod direct sângele din peretele vasului, spre deosebire de modalitățile mai moderne. Singura utilizare rămasă a angiografiei este atunci când se are în vedere tratamentul endovascular (vezi mai jos).
Metode mai moderne implică tomografia computerizată ( angiografie CT ) și imagistica prin rezonanță magnetică ( angiografia MR ). Folosesc cantități mai mici de contrast și nu sunt invazive. Angiografia CT și angiografia MR sunt mai mult sau mai puțin echivalente atunci când sunt utilizate pentru diagnosticarea sau excluderea disecției arterei vertebrale. CTA are avantajul de a arăta mai devreme anumite anomalii, tinde să fie disponibil în afara orelor de birou și poate fi efectuat rapid. Când se utilizează angiografia MR, cele mai bune rezultate sunt obținute în setarea T 1 utilizând un protocol cunoscut sub numele de „suprimarea grăsimilor”. Ecografia Doppler este mai puțin utilă, deoarece oferă puține informații despre partea arterei apropiată de baza craniului și în foramina vertebrală, iar orice anomalie detectată la ultrasunete ar necesita în continuare confirmarea cu CT sau RMN.
Tratament
Tratamentul se concentrează pe reducerea episoadelor de accident vascular cerebral și a deteriorării unei artere distendente. Au fost raportate patru modalități de tratament în tratamentul disecției arterei vertebrale. Cele două tratamente principale implică medicație: anticoagulare (folosind heparină și warfarină ) și medicamente antiagregante (de obicei aspirină ). Mai rar, se poate administra tromboliză (medicament care dizolvă cheagurile de sânge) și ocazional obstrucția poate fi tratată cu angioplastie și stent . Nu s- au efectuat studii controlate randomizate pentru a compara diferitele modalități de tratament. Chirurgia este utilizată numai în cazuri excepționale.
Anticoagulare și aspirină
Din analiza studiilor de tratament mici existente cu disecție a arterelor cervicale (carotide și vertebrale), se pare că aspirina și anticoagularea ( heparina urmată de warfarină ) sunt la fel de eficiente în reducerea riscului de accident vascular cerebral sau deces. Anticoagularea este considerată mai puternică decât terapia antiplachetară, însă anticoagulantele pot crește dimensiunea hematomului și pot agrava obstrucția arterei afectate. Anticoagularea poate fi relativ nesigură dacă a avut loc deja un accident vascular cerebral mare, deoarece transformarea hemoragică este relativ frecventă și dacă disecția se extinde în V4 (având un risc de hemoragie subarahnoidiană). Anticoagularea poate fi adecvată dacă există un flux rapid de sânge (printr-un vas sever îngustat) pe doppler transcranian în ciuda utilizării aspirinei, dacă există un vas complet ocluit, dacă există episoade recurente de tip accident vascular cerebral sau dacă se formează cheag de sânge plutitor liber este vizibil pe scanări. Warfarina este continuată în mod obișnuit timp de 3-6 luni, întrucât în acest timp fluxul prin arteră se îmbunătățește de obicei, iar cele mai multe accidente vasculare cerebrale se întâmplă în primele 6 luni după dezvoltarea disecției. Unii consideră că 3 luni sunt suficiente.
Orientările profesionale din Marea Britanie recomandă ca pacienții cu disecție VA să fie înrolați într-un studiu clinic care să compare aspirina și anticoagularea, dacă este posibil. Orientările americane afirmă că beneficiul anticoagulării nu este stabilit în prezent.
Tromboliză, stenting și intervenție chirurgicală
Tromboliza, stentingul și intervenția chirurgicală nu sunt utilizate la fel de larg ca medicamentele anticoagulante sau antiplachetare. Aceste tratamente sunt invazive și sunt de obicei rezervate pentru situațiile în care simptomele se agravează în ciuda tratamentului medical sau în care tratamentul medical poate fi nesigur (de exemplu, o tendință de sângerare inacceptabilă).
Tromboliza este distrugerea enzimatică a cheagurilor de sânge. Acest lucru se realizează prin administrarea unui medicament (cum ar fi urokinaza sau alteplaza ) care activează plasmina , o enzimă care apare în mod natural în organism și care digeră cheagurile atunci când este activată. Tromboliza este un tratament acceptat pentru atacurile de cord și accidentul vascular cerebral fără legătură cu disecția. În disecția arterei cervicale, sunt disponibile doar serii mici de cazuri. Medicamentul trombolitic este administrat fie intravenos, fie în timpul angiografiei cerebrale printr-un cateter direct în artera afectată. Datele indică faptul că tromboliza este sigură, dar locul său în tratamentul VAD este incert.
Stentingul implică cateterizarea arterei afectate în timpul angiografiei și inserarea unui tub asemănător plaselor; aceasta este cunoscută sub numele de „ terapie endovasculară ” (în interiorul vasului de sânge). Aceasta poate fi efectuată pentru a permite sângelui să curgă printr-un vas îngustat sever sau pentru a sigila un anevrism. Cu toate acestea, nu este clar dacă succesul tehnic al procedurii se traduce prin rezultate îmbunătățite, deoarece în ambele cazuri problema se rezolvă adesea spontan în timp. Stenting-ul, precum și inserarea bobinelor prin intermediul angiografiei, pot fi efectuate dacă există un anevrism și / sau o extensie a disecției în secțiunea V4 a arterei.
Chirurgia prezintă un risc ridicat de complicații și este oferită de obicei numai în caz de deteriorare inexorabilă sau contraindicații la oricare dintre celelalte tratamente. Au fost descrise diferite proceduri de reparare arterială.
Prognoză
Prognosticul disecției arteriale cervicale spontane implică rezultate neurologice și arteriale. Prognosticul funcțional general al persoanelor cu accident vascular cerebral datorat disecției arterei cervicale nu pare să varieze de cel al tinerilor cu accident vascular cerebral din alte cauze. Rata de supraviețuire cu rezultate bune (un scor Rankin modificat de 0-2) este, în general, de aproximativ 75%, sau posibil puțin mai bună (85,7%) dacă se utilizează medicamente antiplachetare. În studiile anticoagulante și aspirinei, mortalitatea combinată cu oricare dintre tratamente este de 1,8-2,1%.
După episodul inițial, 2% pot experimenta un episod suplimentar în prima lună. După aceasta, există un risc anual de recurență de 1%. Cei cu hipertensiune arterială și disecții în mai multe artere pot avea un risc mai mare de recurență. Alte episoade de disecție a arterei cervicale sunt mai frecvente la cei mai tineri, au antecedente familiale de disecție a arterei cervicale sau au diagnostic de sindrom Ehlers-Danlos sau displazie fibromusculară.
Epidemiologie
Incidența anuală este de aproximativ 1,1 la 100.000 anual în studiile populației din Statele Unite și Franța . Din 1994 până în 2003, incidența a crescut de trei ori; acest lucru a fost atribuit utilizării mai răspândite a modalităților moderne de imagistică, mai degrabă decât unei creșteri reale. În mod similar, cei care locuiesc în zonele urbane sunt mai predispuși să primească investigații adecvate, luând în considerare rate crescute de diagnostic la cei care locuiesc în orașe. Se suspectează că o parte din cazuri la persoanele cu simptome ușoare rămâne nediagnosticată.
Există controverse dacă VAD este mai frecvent la bărbați sau la femei; un agregat al tuturor studiilor arată că este o incidență ușor mai mare la bărbați (56% față de 44%). Bărbații au în medie 37-44 de ani la diagnostic, iar femeile 34-44. În timp ce disecția arterelor carotide și vertebrale reprezintă doar 2% din accidentele vasculare cerebrale (care sunt de obicei cauzate de hipertensiune arterială și de alți factori de risc și tind să apară la vârstnici), acestea provoacă 10-25% din accidentele vasculare cerebrale la tineri și mijlocii. persoane în vârstă.
Anevrismele disecante ale arterei vertebrale constituie 4% din toate anevrismele cerebrale și, prin urmare, sunt o cauză relativ rară, dar importantă, a hemoragiei subarahnoidiene.
Istorie
Disecția spontană a arterei vertebrale a fost descrisă în anii 1970. Înainte de aceasta, au existat rapoarte de caz izolate despre disecția carotidiană. În 1971, C. Miller Fisher , neurolog canadian și medic AVC care lucrează la Spitalul General din Massachusetts , a observat mai întâi anomalia „semnului șir” în arterele carotide pe angiogramele cerebrale ale pacienților cu AVC și, ulterior, a descoperit că aceeași anomalie ar putea apărea și la nivelul vertebrului arterelor. El a raportat descoperirea într-o lucrare în 1978.
Cazuri notabile
Cricketerul australian Phillip Hughes a murit la 27 noiembrie 2014, după ce a dezvoltat o disecție a arterei vertebrale ca urmare a lovirii pe o parte a gâtului cu o minge de cricket în timpul unui meci Sheffield Shield pe 25 noiembrie 2014. Mingea l-a lovit pe Hughes pe baza craniul chiar în spatele urechii stângi care a provocat o disecție a arterei vertebrale complicată de hemoragia subarahnoidiană .
Referințe
linkuri externe
| Clasificare | |
|---|---|
| Resurse externe |
- Disecții de arteră cervicală și pacienți cu AVC ischemic , colaborare internațională de cercetare în disecția arterei cervicale

