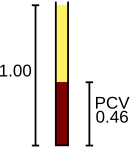Număr complet de sânge - Complete blood count
| Numărul complet de sânge | |
|---|---|
 Un specimen CBC în fața unui tipărit care afișează rezultatele CBC și diferențiale
| |
| Sinonime | Număr complet de celule sanguine, număr total de sânge (FBC), număr total de celule sanguine, examen complet de sânge (FBE), hemogramă |
| Plasă | D001772 |
| MedlinePlus | 003642 |
| LOINC | Coduri pentru CBC , de exemplu, 57021-8 |
| HCPCS-L2 | G0306 |
O hemogramă completă ( CBC ), cunoscută și sub numele de hemogramă completă ( FBC ), este un set de teste medicale de laborator care oferă informații despre celulele din sângele unei persoane . CBC indică numărul de celule albe din sânge , celule roșii din sânge și trombocite , concentrația hemoglobinei și hematocritul (procentul de volum al celulelor roșii din sânge). De Indicii de celule sanguine roșii , care indică conținutul mediu în mărime și hemoglobină de celule roșii din sânge, sunt de asemenea raportate, și o diferență de globule albe , care numara diferitele tipuri de celule albe din sânge, pot fi incluse.
CBC este adesea efectuat ca parte a unei evaluări medicale și poate fi utilizat pentru a monitoriza starea de sănătate sau a diagnostica bolile. Rezultatele sunt interpretate comparându-le cu intervalele de referință , care variază în funcție de sex și vârstă. Condiții precum anemia și trombocitopenia sunt definite de rezultatele anormale ale numărului complet de sânge. Indicii celulelor roșii din sânge pot oferi informații despre cauza anemiei unei persoane, cum ar fi deficiența de fier și deficitul de vitamina B12 , iar rezultatele diferenței de celule albe din sânge pot ajuta la diagnosticarea infecțiilor virale , bacteriene și parazitare și a tulburărilor sanguine, cum ar fi leucemia . Nu toate rezultatele care se încadrează în intervalul de referință necesită intervenție medicală.
CBC se realizează folosind echipamente de laborator de bază sau un analizor automat de hematologie , care numără celulele și colectează informații despre dimensiunea și structura acestora. Se măsoară concentrația hemoglobinei, iar indicii globulelor roșii din sânge sunt calculați din măsurători ale globulelor roșii și hemoglobinei. Testele manuale pot fi utilizate pentru a confirma independent rezultatele anormale. Aproximativ 10-25% din probe necesită o analiză manuală a frotiului de sânge , în care sângele este colorat și vizualizat la microscop pentru a verifica dacă rezultatele analizorului sunt în concordanță cu aspectul celulelor și pentru a căuta anomalii. Hematocritul poate fi determinat manual prin centrifugarea probei și măsurarea proporției de celule roșii din sânge, iar în laboratoarele fără acces la instrumente automate, celulele sanguine sunt numărate la microscop folosind un hemocitometru .
În 1852, Karl Vierordt a publicat prima procedură pentru efectuarea unui număr de sânge, care presupunea răspândirea unui volum cunoscut de sânge pe o lamă de microscop și numărarea fiecărei celule. Invenția hemocitometrului în 1874 de Louis-Charles Malassez a simplificat analiza microscopică a celulelor sanguine, iar la sfârșitul secolului al XIX-lea, Paul Ehrlich și Dmitri Leonidovich Romanowsky au dezvoltat tehnici pentru colorarea celulelor albe și roșii din sânge, care sunt încă utilizate pentru examinarea frotiurilor de sânge. . Metode automate de măsurare a hemoglobinei au fost dezvoltate în anii 1920, iar Maxwell Wintrobe a introdus metoda Wintrobe hematocrit în 1929, care, la rândul său, i-a permis să definească indicii celulelor roșii din sânge. Un reper în automatizarea numărului de celule sanguine a fost principiul Coulter , care a fost brevetat de Wallace H. Coulter în 1953. Principiul Coulter folosește măsurători de impedanță electrică pentru a număra celulele sanguine și pentru a determina dimensiunile acestora; este o tehnologie care rămâne în uz în multe analizoare automate. Cercetările ulterioare din anii 1970 au implicat utilizarea măsurătorilor optice pentru numărarea și identificarea celulelor, ceea ce a permis automatizarea diferențialului de celule albe din sânge.
Scop

Sângele este compus dintr-o porțiune fluidă, numită plasmă , și o porțiune celulară care conține globule roșii , globule albe și trombocite . Numărul complet de sânge evaluează cele trei componente celulare ale sângelui. Unele afecțiuni medicale, cum ar fi anemia sau trombocitopenia , sunt definite prin creșteri sau scăderi semnificative ale numărului de celule sanguine. Modificările multor sisteme de organe pot afecta sângele, astfel încât rezultatele CBC sunt utile pentru investigarea unei game largi de afecțiuni. Datorită cantității de informații pe care le furnizează, numărul total de sânge este unul dintre cele mai frecvent efectuate teste medicale de laborator .
CBC este adesea folosit pentru a depista bolile ca parte a unei evaluări medicale. Este, de asemenea, solicitat atunci când un furnizor de asistență medicală suspectează că o persoană are o boală care afectează celulele sanguine, cum ar fi o infecție , o tulburare de sângerare sau unele tipuri de cancer . Persoanele cărora le-au fost diagnosticate tulburări care pot provoca rezultate anormale ale CBC sau care primesc tratamente care pot afecta numărul de celule sanguine pot avea un CBC regulat efectuat pentru a-și monitoriza starea de sănătate, iar testul este adesea efectuat în fiecare zi la persoanele care sunt spitalizate. Rezultatele pot indica necesitatea unei transfuzii de sânge sau trombocite .
Numărul complet de sânge are aplicații specifice în multe specialități medicale . Se efectuează adesea înainte ca o persoană să fie supusă unei intervenții chirurgicale pentru a detecta anemia, pentru a se asigura că nivelurile de trombocite sunt suficiente și pentru examinarea infecției, precum și după intervenția chirurgicală, astfel încât pierderea de sânge să poată fi monitorizată. În medicina de urgență , CBC este utilizat pentru a investiga numeroase simptome, cum ar fi febră , dureri abdominale și dificultăți de respirație , și pentru a evalua sângerările și traumele . Numărul de sânge este atent monitorizat la persoanele supuse chimioterapiei sau radioterapiei pentru cancer, deoarece aceste tratamente suprimă producția de celule sanguine în măduva osoasă și pot produce niveluri grav scăzute de celule albe din sânge, trombocite și hemoglobină . CBC regulate sunt necesare pentru persoanele care iau unele medicamente psihiatrice , cum ar fi clozapina și carbamazepina , care, în cazuri rare, pot provoca o scădere care pune viața în pericol în numărul de celule albe din sânge ( agranulocitoză ). Deoarece anemia în timpul sarcinii poate duce la rezultate mai slabe pentru mamă și copilul ei, hemograma completă este o parte de rutină a îngrijirii prenatale ; iar la nou-născuți , poate fi necesar un CBC pentru a investiga icterul sau pentru a număra numărul de celule imature din diferențialul de celule albe din sânge , care poate fi un indicator al sepsisului .
Numărul complet de sânge este un instrument esențial al hematologiei , care este studiul cauzei, prognosticului, tratamentului și prevenirii bolilor legate de sânge. Rezultatele examinării CBC și a frotiului reflectă funcționarea sistemului hematopoietic - organele și țesuturile implicate în producerea și dezvoltarea celulelor sanguine, în special a măduvei osoase . De exemplu, un număr scăzut al tuturor celor trei tipuri de celule ( pancitopenie ) poate indica faptul că producția de celule sanguine este afectată de o tulburare de măduvă, iar o examinare a măduvei osoase poate investiga în continuare cauza. Celulele anormale ale frotiului de sânge pot indica leucemie acută sau limfom , în timp ce un număr anormal de mare de neutrofile sau limfocite, în combinație cu simptome indicative și descoperiri de frotiu de sânge, poate ridica suspiciunea unei tulburări mieloproliferative sau tulburări limfoproliferative . Examinarea rezultatelor CBC și a frotiului de sânge pot ajuta la distincția între cauzele anemiei, cum ar fi deficiențele nutriționale , tulburările măduvei osoase , anemiile hemolitice dobândite și condițiile moștenite, cum ar fi anemia falciformă și talasemia .
Gama de referință pentru hemograma completă reprezintă gama de rezultate găsite la 95% dintre persoanele aparent sănătoase. Prin definiție, 5% din rezultate vor fi întotdeauna în afara acestui interval, astfel încât unele rezultate anormale pot reflecta variații naturale, mai degrabă decât semnificația unei probleme medicale. Acest lucru este probabil mai ales dacă astfel de rezultate sunt doar puțin în afara intervalului de referință, dacă sunt în concordanță cu rezultatele anterioare sau dacă nu există alte anomalii conexe prezentate de CBC. Atunci când testul se efectuează pe o populație relativ sănătoasă, numărul anomaliilor clinic nesemnificative poate depăși numărul de rezultate care reprezintă boala. Din acest motiv, organizațiile profesionale din Statele Unite, Marea Britanie și Canada recomandă împotriva testelor CBC preoperatorii pentru intervenții chirurgicale cu risc scăzut la persoane fără condiții medicale relevante. Extragerea repetată de sânge pentru testarea hematologiei la pacienții spitalizați poate contribui la anemia dobândită în spital și poate duce la transfuzii inutile.
Procedură
Proba este colectată prin extragerea sângelui într-un tub care conține un anticoagulant - în mod tipic EDTA - pentru a opri coagularea sa naturală . Sângele este de obicei luată dintr - o venă , dar atunci când acest lucru este dificil poate fi colectate de la capilare de un fingerstick , sau printr - un heelprick la copii. Testarea se efectuează de obicei pe un analizor automat, dar tehnicile manuale, cum ar fi o examinare a frotiului de sânge sau testul manual de hematocrit pot fi utilizate pentru a investiga rezultatele anormale. Numărul de celule și măsurătorile hemoglobinei se efectuează manual în laboratoare fără acces la instrumente automate.
Automat
La bordul analizorului, proba este agitată pentru a distribui uniform celulele, apoi se diluează și se împarte în cel puțin două canale, dintre care unul este utilizat pentru a număra globulele roșii și trombocite, celălalt pentru a număra celulele albe din sânge și pentru a determina concentrația de hemoglobină . Unele instrumente măsoară hemoglobina într-un canal separat, iar canalele suplimentare pot fi utilizate pentru numărarea diferențială de celule albe din sânge, a numărului de reticulocite și măsurători specializate ale trombocitelor. Celulele sunt suspendate într-un flux de fluid și proprietățile lor sunt măsurate pe măsură ce trec prin senzori într-o tehnică cunoscută sub numele de citometrie de flux . Focalizarea hidrodinamică poate fi utilizată pentru a izola celulele individuale, astfel încât să se poată obține rezultate mai precise: proba diluată este injectată într-un flux de fluid cu presiune scăzută, ceea ce face ca celulele din probă să se alinieze într-un singur fișier prin flux laminar .
Pentru a măsura concentrația de hemoglobină, o substanță chimică reactivă este adăugată probei pentru a distruge ( liza ) celulele roșii dintr-un canal separat de cel utilizat pentru numărul de celule roșii din sânge. Pe analizorii care efectuează număr de celule albe din sânge în același canal cu măsurarea hemoglobinei, acest lucru permite numărarea celulelor albe din sânge mai ușor. Analizoarele de hematologie măsoară hemoglobina utilizând spectrofotometrie și se bazează pe relația liniară dintre absorbția luminii și cantitatea de hemoglobină prezentă. Substanțele chimice sunt utilizate pentru a converti diferite forme de hemoglobină, cum ar fi oxihemoglobina și carboxihemoglobina , într-o formă stabilă, de obicei cianemetemoglobina , și pentru a crea o schimbare permanentă a culorii. Absorbanța culorii rezultate, atunci când este măsurată la o anumită lungime de undă - de obicei 540 nanometri - corespunde cu concentrația de hemoglobină.
Senzorii numără și identifică celulele din eșantion folosind două principii principale: impedanța electrică și împrăștierea luminii . Numărarea celulelor pe bază de impedanță funcționează pe principiul Coulter : celulele sunt suspendate într-un fluid care transportă un curent electric și, pe măsură ce trec printr-o mică deschidere (o deschidere), provoacă scăderi de curent din cauza conductivității lor electrice slabe . Amplitudinea de tensiune impulsului ca celulă traversează corelările aperturii cu cantitatea de fluid dislocuit de celulă și astfel volumul celulei, în timp ce numărul total de impulsuri se corelează cu numărul de celule din eșantion. Distribuția volumelor de celule este reprezentată grafic pe o histogramă și, prin stabilirea pragurilor de volum pe baza dimensiunilor tipice ale fiecărui tip de celulă, pot fi identificate și numărate diferitele populații de celule.
În tehnicile de împrăștiere a luminii, lumina de la un laser sau o lampă cu tungsten-halogen este direcționată către fluxul de celule pentru a colecta informații despre dimensiunea și structura lor. Celulele împrăștie lumina la unghiuri diferite pe măsură ce trec prin fascicul, care este detectat folosind fotometre . Împrăștierea înainte, care se referă la cantitatea de lumină împrăștiată de-a lungul axei fasciculului, este cauzată în principal de difracția luminii și se corelează cu dimensiunea celulară, în timp ce împrăștierea laterală (lumina împrăștiată la un unghi de 90 de grade) este cauzată de reflexie și refracție și oferă informații despre complexitatea celulară.
Metodele bazate pe radiofrecvență pot fi utilizate în combinație cu impedanța. Aceste tehnici funcționează pe același principiu de măsurare a întreruperii curentului pe măsură ce celulele trec printr-o deschidere, dar din moment ce curentul RF de înaltă frecvență pătrunde în celule, amplitudinea impulsului rezultat se referă la factori precum dimensiunea relativă a nucleului , structura nucleului și cantitatea de granule din citoplasmă . Celulele roșii mici și resturile celulare, care au dimensiuni similare cu trombocitele, pot interfera cu numărul de trombocite, iar trombocitele mari nu pot fi numărate cu precizie, astfel încât unii analizatori folosesc tehnici suplimentare pentru măsurarea trombocitelor, cum ar fi colorarea fluorescentă , lumina multi-unghiulară împrăștierea și marcarea anticorpilor monoclonali .
Majoritatea analizatorilor măsoară direct dimensiunea medie a celulelor roșii din sânge, care se numește volumul mediu al celulelor (MCV) și calculează hematocritul înmulțind numărul de celule roșii din sânge cu MCV. Unii măsoară hematocritul comparând volumul total de celule roșii din sânge cu volumul de sânge prelevat și derivă MCV din hematocrit și număr de globule roșii. Concentrația de hemoglobină, numărul de celule roșii din sânge și hematocritul sunt utilizate pentru a calcula cantitatea medie de hemoglobină în cadrul fiecărei celule roșii din sânge, hemoglobina corpusculară medie (MCH); și concentrația sa, concentrația medie a hemoglobinei corpusculare (MCHC). Un alt calcul, lățimea de distribuție a celulelor roșii din sânge (RDW), este derivat din deviația standard a volumului mediu de celule și reflectă variația dimensiunii celulare.
După tratarea cu reactivi, celulele albe din sânge formează trei vârfuri distincte atunci când volumele lor sunt reprezentate pe o histogramă. Aceste vârfuri corespund aproximativ populațiilor de granulocite , limfocite și alte celule mononucleare , permițând efectuarea unui diferențial în trei părți pe baza volumului celular singur. Analizoarele mai avansate utilizează tehnici suplimentare pentru a furniza un diferențial de cinci până la șapte părți, cum ar fi împrăștierea luminii sau analiza radiofrecvenței sau utilizarea coloranților pentru a colora substanțele chimice specifice din celule - de exemplu, acizii nucleici , care se găsesc în concentrații mai mari în celulele imature. sau mieloperoxidaza , o enzimă găsită în celulele din linia mieloidă . Bazofilele pot fi numărate într-un canal separat în care un reactiv distruge alte celule albe și lasă intacte bazofilele. Datele colectate din aceste măsurători sunt analizate și reprezentate grafic pe o dispersie , unde formează grupuri care se corelează cu fiecare tip de celule albe din sânge. O altă abordare a automatizării numărului diferențial este utilizarea software-ului de microscopie digitală, care folosește inteligența artificială pentru a clasifica globulele albe din fotomicrografiile frotiului de sânge. Imaginile celulei sunt afișate unui operator uman, care poate reclasifica manual celulele, dacă este necesar.
Majoritatea analizatorilor durează mai puțin de un minut pentru a efectua toate testele în hemograma completă. Deoarece analizatorii probează și numără multe celule individuale, rezultatele sunt foarte precise. Cu toate acestea, este posibil ca unele celule anormale să nu fie identificate corect, necesitând revizuirea manuală a rezultatelor instrumentului și identificarea prin alte mijloace de celule anormale pe care instrumentul nu le-ar putea clasifica.
Testarea punctului de îngrijire
Testarea la punctul de îngrijire se referă la testele efectuate în afara laboratorului, cum ar fi la patul unei persoane sau într-o clinică. Această metodă de testare este mai rapidă și folosește mai puțin sânge decât metodele convenționale și nu necesită personal special instruit, deci este utilă în situații de urgență și în zone cu acces limitat la resurse. Dispozitivele utilizate în mod obișnuit pentru testarea hematologiei la punctul de îngrijire includ HemoCue , un analizor portabil care utilizează spectrofotometrie pentru a măsura concentrația de hemoglobină a probei și i-STAT , care derivă o citire a hemoglobinei prin estimarea concentrației de celule roșii din sânge din conductivitatea sângelui. Hemoglobina și hematocritul pot fi măsurate pe dispozitive de îngrijire concepute pentru testarea gazelor din sânge , dar aceste măsurători uneori se corelează slab cu cele obținute prin metode standard. Există versiuni simplificate ale analizatorilor de hematologie concepute pentru a fi utilizate în clinici, care pot oferi un număr complet de sânge și diferențial.
Manual
Testele pot fi efectuate manual atunci când echipamentul automat nu este disponibil sau când rezultatele analizorului indică necesitatea unei investigații suplimentare. Rezultatele automate sunt marcate pentru revizuirea manuală a frotiului de sânge în 10-25% din cazuri, care se poate datora populațiilor anormale de celule pe care analizatorul nu le poate număra în mod corespunzător, semnalizărilor interne generate de analizor care sugerează că rezultatele ar putea fi inexacte sau rezultate numerice care nu se încadrează în pragurile stabilite. Pentru a investiga aceste probleme, sângele este răspândit pe o lamă de microscop, colorat cu o pată Romanowsky și examinat la microscop . Este evaluată apariția celulelor roșii și albe din sânge și a trombocitelor și se raportează anomalii calitative, dacă există. Modificările în aspectul globulelor roșii pot avea o semnificație diagnostică considerabilă - de exemplu, prezența celulelor falciforme este indicativă a bolii falciforme , iar un număr mare de globule roșii fragmentate ( schistocite ) necesită investigații urgente, deoarece poate sugera un microangiopat anemie hemolitică . În unele afecțiuni inflamatorii și în tulburările paraproteice , cum ar fi mielomul multiplu , nivelurile ridicate de proteine din sânge pot provoca apariția globulelor roșii în frotiu, care se numește rouleaux . Unele boli parazitare , cum ar fi malaria și babezioza , pot fi detectate prin găsirea organismelor cauzatoare pe frotiul de sânge, iar numărul de trombocite poate fi estimat din frotiul de sânge, care este util dacă numărul automat de trombocite este inexact.
Pentru a efectua un diferențial manual de celule albe din sânge, microscopistul numără 100 de celule pe frotiul de sânge și le clasifică în funcție de aspectul lor; uneori sunt numărate 200 de celule. Aceasta dă procentul fiecărui tip de celule albe din sânge și, înmulțind aceste procente cu numărul total de celule albe din sânge, se poate obține numărul absolut al fiecărui tip de celule albe. Numărarea manuală este supusă unei erori de eșantionare, deoarece sunt numărate atât de puține celule în comparație cu analiza automată, dar poate identifica celule anormale pe care analizatorii nu le pot, cum ar fi celulele explozive observate în leucemia acută. Caracteristici semnificative clinic, cum ar fi granularea toxică și vacuolarea, pot fi, de asemenea, constatate de la examinarea microscopică a globulelor albe din sânge.
Hematocritul poate fi efectuat manual prin umplerea unui tub capilar cu sânge, centrifugarea acestuia și măsurarea procentului de sânge care constă din celule roșii din sânge. Acest lucru este util în unele afecțiuni care pot determina rezultatele automate ale hematocritului să fie incorecte, cum ar fi policitemia (un număr crescut de globule roșii din sânge) sau leucocitoza severă (un număr crescut de globule albe din sânge, care interferează cu măsurătorile globulelor roșii din sânge celulele sanguine să fie numărate ca celule roșii).
Celulele roșii și albe din sânge și trombocitele pot fi numărate folosind un hemocitometru , o lamă de microscop care conține o cameră care conține un volum specificat de sânge diluat. Camera hemocitometrului este gravată cu o rețea calibrată pentru a ajuta la numărarea celulelor. Celulele văzute în grilă sunt numărate și împărțite la volumul de sânge examinat, care este determinat din numărul de pătrate numărate pe grilă, pentru a obține concentrația de celule din eșantion. Numărul manual de celule este intensiv în muncă și este inexact în comparație cu metodele automatizate, deci sunt rareori folosite, cu excepția laboratoarelor care nu au acces la analizoare automate. Pentru a număra celulele albe din sânge, proba este diluată folosind un fluid care conține un compus care lizează celulele roșii din sânge, cum ar fi oxalat de amoniu , acid acetic sau acid clorhidric . Uneori se adaugă o pată diluantului care evidențiază nucleele celulelor albe din sânge, făcându-le mai ușor de identificat. Numărul manual de trombocite se efectuează în mod similar, deși unele metode lasă intacte globulele roșii din sânge. Folosirea unui microscop cu contrast de fază , mai degrabă decât a unui microscop cu lumină , poate face trombocitele mai ușor de identificat. Numărul manual de celule roșii din sânge este rar efectuat, deoarece este inexact și sunt disponibile alte metode, cum ar fi hemoglobinometria și hematocritul manual, pentru evaluarea globulelor roșii; dar dacă este necesar să se facă acest lucru, celulele roșii din sânge pot fi numărate în sânge care a fost diluat cu ser fiziologic.
Hemoglobina poate fi măsurată manual cu ajutorul unui spectrofotometru sau colorimetru . Pentru a măsura manual hemoglobina, proba este diluată folosind reactivi care distrug celulele roșii din sânge pentru a elibera hemoglobina. Alte substanțe chimice sunt folosite pentru a converti diferite tipuri de hemoglobină într-o formă, permițând o măsurare ușoară. Soluția este apoi plasată într-o cuvă de măsurare și absorbanța este măsurată la o lungime de undă specifică, care depinde de tipul de reactiv utilizat. Un standard de referință care conține o cantitate cunoscută de hemoglobină este utilizat pentru a determina relația dintre absorbanță și concentrația de hemoglobină, permițând măsurarea nivelului de hemoglobină al probei.
În zonele rurale și defavorizate din punct de vedere economic, testarea disponibilă este limitată de accesul la echipamente și personal. La instituțiile de asistență primară din aceste regiuni, testarea se poate limita la examinarea morfologiei eritrocitelor și măsurarea manuală a hemoglobinei, în timp ce tehnicile mai complexe, cum ar fi numărul manual de celule și diferențialele și, uneori, numărul automatizat de celule, sunt efectuate la laboratoarele raionale. Spitalele și centrele academice regionale și provinciale au de obicei acces la analizoare automate. În cazul în care instalațiile de laborator nu sunt disponibile, se poate obține o estimare a concentrației de hemoglobină prin plasarea unei picături de sânge pe un tip standard de hârtie absorbantă și compararea cu o scară de culoare.
Control de calitate
Analizoarele automate trebuie calibrate regulat . Majoritatea producătorilor furnizează sânge conservat cu parametri definiți, iar analizorii sunt reglați dacă rezultatele sunt în afara pragurilor definite. Pentru a se asigura că rezultatele continuă să fie exacte, probele de control al calității, care sunt furnizate de obicei de producătorul instrumentului, sunt testate cel puțin o dată pe zi. Probele sunt formulate pentru a oferi rezultate specifice, iar laboratoarele compară rezultatele lor cu valorile cunoscute pentru a se asigura că instrumentul funcționează corect. Pentru laboratoarele fără acces la materiale comerciale de control al calității, o organizație indiană de reglementare recomandă efectuarea probelor de pacienți în duplicat și compararea rezultatelor. O măsurătoare medie mobilă , în care rezultatele medii pentru probele de pacienți sunt măsurate la intervale stabilite, poate fi utilizată ca o tehnică suplimentară de control al calității. Presupunând că caracteristicile populației de pacienți rămân aproximativ aceleași în timp, media ar trebui să rămână constantă; schimbări mari ale valorii medii pot indica probleme ale instrumentelor. Valorile MCHC sunt deosebit de utile în acest sens.
În plus față de analiza probelor de control intern al calității cu rezultate cunoscute, laboratoarele pot primi probe externe de evaluare a calității de la organizațiile de reglementare. În timp ce scopul controlului intern al calității este de a se asigura că rezultatele analizorului sunt reproductibile într-un anumit laborator, evaluarea externă a calității verifică dacă rezultatele din diferite laboratoare sunt compatibile între ele și cu valorile țintă. Rezultatele așteptate pentru probele de evaluare externă a calității nu sunt comunicate laboratorului. Programele externe de evaluare a calității au fost adoptate pe scară largă în America de Nord și Europa de Vest, iar laboratoarele sunt deseori obligate să participe la aceste programe pentru a menține acreditarea . Problemele logistice pot îngreuna laboratoarele din zonele cu resurse mici să pună în aplicare scheme de evaluare externă a calității.
Testele incluse
CBC măsoară cantitățile de trombocite și celule roșii și albe din sânge, împreună cu valorile hemoglobinei și hematocritului. Indicii globulelor roșii - MCV, MCH și MCHC - care descriu dimensiunea globulelor roșii și conținutul lor de hemoglobină, sunt raportate împreună cu lățimea de distribuție a globulelor roșii (RDW), care măsoară cantitatea de variație a dimensiunilor sângelui roșu celule. Se poate efectua un diferențial de celule albe din sânge, care enumeră diferitele tipuri de celule albe din sânge, și este uneori inclus un număr de globule roșii imature (reticulocite).
Globule roșii, hemoglobină și hematocrit
| Analit | Rezultat | Interval normal |
|---|---|---|
| Numărul de celule roșii | 5,5 x 10 12 / L | 4.5–5.7 |
| Numărul de celule albe | 9,8 x 10 9 / L | 4.0–10.0 |
| Hemoglobină | 123 g / L | 133–167 |
| Hematocrit | 0,42 | 0,35-0,53 |
| MCV | 76 fL | 77-98 |
| MCH | 22,4 pag | 26–33 |
| MCHC | 293 g / L | 330–370 |
| RDW | 14,5% | 10.3–15.3 |
Celulele roșii din sânge furnizează oxigen din plămâni către țesuturi și la întoarcere transportă dioxidul de carbon înapoi în plămâni unde este expirat. Aceste funcții sunt mediate de hemoglobina celulelor. Analizorul numără celulele roșii din sânge, raportând rezultatul în unități de 10 6 celule pe microlitru de sânge (× 10 6 / μL) sau 10 12 celule pe litru (× 10 12 / L) și măsoară dimensiunea lor medie, care se numește volumul mediu al celulei și exprimat în femtolitri sau micrometri cubi. Înmulțind volumul mediu al celulelor cu numărul de globule roșii, se poate obține hematocritul (HCT) sau volumul celulelor ambalate (PCV), o măsurare a procentului de sânge care este alcătuit din globule roșii; și atunci când hematocritul este efectuat direct, volumul mediu al celulei poate fi calculat din hematocrit și numărul de celule roșii din sânge. Hemoglobina, măsurată după ce celulele roșii din sânge sunt lizate, este raportată de obicei în unități de grame pe litru (g / L) sau grame pe decilitru (g / dL). Presupunând că celulele roșii din sânge sunt normale, există o relație constantă între hemoglobină și hematocrit: procentul de hematocrit este de aproximativ trei ori mai mare decât valoarea hemoglobinei în g / dL, plus sau minus trei. Această relație, numită regula celor trei , poate fi utilizată pentru a confirma că rezultatele CBC sunt corecte.
Alte două măsurători sunt calculate din numărul de globule roșii din sânge, concentrația hemoglobinei și hematocritul: hemoglobina corpusculară medie și concentrația medie a hemoglobinei corpusculare . Acești parametri descriu conținutul de hemoglobină al fiecărei celule roșii din sânge. MCH și MCHC pot fi confuze; în esență, MCH este o măsură a cantității medii de hemoglobină pe celulă roșie din sânge. MCHC oferă proporția medie a celulei care este hemoglobina. MCH nu ia în considerare dimensiunea globulelor roșii din sânge, în timp ce MCHC. În mod colectiv, MCV, MCH și MCHC sunt denumiți indici ai globulelor roșii . Modificările acestor indici sunt vizibile pe frotiul de sânge: celulele roșii din sânge care sunt anormal de mari sau mici pot fi identificate prin comparație cu dimensiunile globulelor albe din sânge, iar celulele cu o concentrație scăzută de hemoglobină par palide. Un alt parametru este calculat din măsurătorile inițiale ale globulelor roșii din sânge: lățimea de distribuție a globulelor roșii sau RDW, care reflectă gradul de variație a dimensiunii celulelor.

Un număr anormal de scăzut de hemoglobină, hematocrit sau număr de globule roșii indică anemie. Anemia nu este un diagnostic pe cont propriu, dar indică o afecțiune care afectează globulele roșii ale persoanei. Cauzele generale ale anemiei includ pierderea de sânge, producerea de eritrocite defectuoase ( eritropoeiză ineficientă ), scăderea producției de eritrocite (eritropoeiză insuficientă) și distrugerea crescută a eritrocitelor ( anemie hemolitică ). Anemia reduce capacitatea sângelui de a transporta oxigen, provocând simptome precum oboseală și dificultăți de respirație. Dacă nivelul hemoglobinei scade sub praguri în funcție de starea clinică a persoanei, poate fi necesară o transfuzie de sânge.
Un număr crescut de celule roșii din sânge, care de obicei duce la o creștere a hemoglobinei și a hematocritului, se numește policitemie . Deshidratarea sau utilizarea diureticelor poate provoca o policitemie „relativă” prin scăderea cantității de plasmă în comparație cu celulele roșii. O adevărată creștere a numărului de celule roșii din sânge, numită policitemie absolută, poate apărea atunci când corpul produce mai multe celule roșii din sânge pentru a compensa nivelurile cronice de oxigen scăzute în afecțiuni precum boli pulmonare sau cardiace sau când o persoană are niveluri anormal de ridicate de eritropoietină (EPO), un hormon care stimulează producția de celule roșii din sânge. În policitemia vera , măduva osoasă produce celule roșii și alte celule sanguine cu o rată excesiv de mare.
Evaluarea indicilor de celule roșii din sânge este utilă în determinarea cauzei anemiei. Dacă MCV este scăzut, anemia este denumită microcitară , în timp ce anemia cu un MCV ridicat se numește anemie macrocitară . Anemia cu MCHC scăzut se numește anemie hipocromă . Dacă anemia este prezentă, dar indicii eritrocitelor sunt normali, anemia este considerată normocromă și normocitică . Termenul de hipercromie , care se referă la un MCHC ridicat, nu este în general folosit. Elevation a MCHC deasupra valorii de referință superioară este rară, în principal , care apar în afecțiuni precum spherocytosis , siclemie si boala hemoglobinei C . Un MCHC crescut poate fi, de asemenea, un rezultat fals din afecțiuni precum aglutinarea globulelor roșii din sânge (care determină o scădere falsă a numărului de celule roșii din sânge, creșterea MCHC) sau cantități foarte ridicate de lipide în sânge (care determină o creștere falsă a rezultatul hemoglobinei).
Anemia microcitică este de obicei asociată cu deficit de fier, talasemie și anemie a bolilor cronice , în timp ce anemia macrocitară este asociată cu alcoolism , deficiență de folat și B12 , utilizarea unor medicamente și unele boli ale măduvei osoase. Pierderea acută de sânge, anemia hemolitică, tulburările măduvei osoase și diferite boli cronice pot duce la anemie cu o imagine normocitară a sângelui. MCV servește unui scop suplimentar în controlul calității în laborator. Este relativ stabil în timp în comparație cu alți parametri CBC, astfel încât o schimbare mare în MCV poate indica faptul că proba a fost extrasă de la pacientul greșit.
Un RDW scăzut nu are nicio semnificație clinică, dar un RDW crescut reprezintă o variație crescută a dimensiunii globulelor roșii, o afecțiune cunoscută sub numele de anizocitoză . Anizocitoza este frecventă în anemiile nutriționale, cum ar fi anemia cu deficit de fier și anemia datorată deficitului de vitamina B12 sau de folat, în timp ce persoanele cu talasemie pot avea un RDW normal. Pe baza rezultatelor CBC, pot fi luați pași suplimentari pentru investigarea anemiei, cum ar fi un test de feritină pentru a confirma prezența deficitului de fier sau electroforeza hemoglobinei pentru a diagnostica o hemoglobinopatie, cum ar fi talasemia sau boala de celule falciforme.
celule albe
|
|
Celulele albe din sânge se apără împotriva infecțiilor și sunt implicate în răspunsul inflamator . Un număr mare de celule albe din sânge, numit leucocitoză, apare adesea în infecții, inflamații și stări de stres fiziologic . Poate fi cauzată și de boli care implică producția anormală de celule sanguine, cum ar fi tulburările mieloproliferative și limfoproliferative . O scădere a numărului de celule albe din sânge, denumită leucopenie , poate duce la un risc crescut de apariție a infecțiilor și apare în tratamente precum chimioterapia și radioterapia și multe afecțiuni care inhibă producția de celule sanguine. Sepsisul este asociat atât cu leucocitoza, cât și cu leucopenia. Numărul total de celule albe din sânge este de obicei raportate in celule pe microlitru de sânge (/ pl) sau 10 9 celule per litru (x 10 9 / l).
În diferențialul de celule albe din sânge, diferitele tipuri de celule albe din sânge sunt identificate și numărate. Rezultatele sunt raportate ca procent și ca număr absolut pe unitate de volum. Cinci tipuri de celule albe din sânge - neutrofile , limfocite , monocite , eozinofile și bazofile - sunt de obicei măsurate. Unele instrumente raportează numărul de granulocite imature, care este o clasificare constând din precursori ai neutrofilelor; în mod specific, promielocite , mielocite și metamilocite . Alte tipuri de celule sunt raportate dacă sunt identificate în diferențialul manual.
Rezultatele diferențiale sunt utile în diagnosticarea și monitorizarea multor afecțiuni medicale. De exemplu, un număr crescut de neutrofile ( neutrofilia ) este asociat cu infecții bacteriene, inflamații și tulburări mieloproliferative, în timp ce un număr scăzut ( neutropenie ) poate apărea la persoanele care urmează chimioterapie sau care iau anumite medicamente sau care au boli care afectează măduva osoasă . Neutropenia poate fi, de asemenea, cauzată de unele tulburări congenitale și poate să apară temporar după infecții virale sau bacteriene la copii. Persoanele cu neutropenie severă și semne clinice de infecție sunt tratate cu antibiotice pentru a preveni boli care pot pune viața în pericol.
Un număr crescut de neutrofile cu bandă - neutrofile tinere care nu au nuclee segmentate - sau granulocite imature se numește deplasare la stânga și apare în sepsis și unele tulburări ale sângelui, dar este normal în timpul sarcinii. Un număr crescut de limfocite ( limfocitoză ) este asociat cu infecție virală și tulburări limfoproliferative, cum ar fi leucemia limfocitară cronică ; numărul crescut de monocite ( monocitoză ) este asociat cu stări inflamatorii cronice; iar numărul eozinofilelor este adesea crescut ( eozinofilie ) în infecțiile parazitare și afecțiunile alergice. Un număr crescut de bazofile, denumit bazofilie , poate apărea în tulburările mieloproliferative, cum ar fi leucemia mieloidă cronică și policitemia vera. Prezența unor tipuri de celule anormale, cum ar fi celulele blastice sau limfocitele cu caracteristici neoplazice , sugerează o malignitate hematologică .
Trombocite
Trombocitele joacă un rol esențial în coagulare. Când peretele unui vas de sânge este deteriorat, trombocitele aderă la suprafața expusă la locul rănirii și înfundă spațiul. Activarea simultană a cascadei de coagulare are ca rezultat formarea fibrinei , care întărește dopul de trombocite pentru a crea un cheag stabil . Un număr scăzut de trombocite, cunoscut sub numele de trombocitopenie, poate provoca sângerări dacă este severă. Poate apărea la persoanele care urmează tratamente care suprimă măduva osoasă, cum ar fi chimioterapia sau radioterapia, sau care iau anumite medicamente, cum ar fi heparina, care pot determina sistemul imunitar să distrugă trombocitele. Trombocitopenia este o caracteristică a multor afecțiuni ale sângelui, cum ar fi leucemia acută și anemia aplastică , precum și a unor boli autoimune . Dacă numărul de trombocite este extrem de scăzut, se poate efectua o transfuzie de trombocite. Trombocitoza , adică un număr mare de trombocite, poate apărea în stări de inflamație sau traumatism, precum și în deficit de fier, iar numărul de trombocite poate atinge niveluri excepțional de ridicate la persoanele cu trombocitemie esențială , o boală rară a sângelui. Numărătorii trombocitelor pot fi raportate în unități de celule pe microlitru de sânge (/ pl), 10 3 celule pe microlitru (10 x 3 / pl) , sau 10 9 celule per litru (x 10 9 / l).
Volumul mediu de trombocite (MPV) măsoară dimensiunea medie a trombocitelor în femtolitri. Poate ajuta la determinarea cauzei trombocitopeniei; un MPV crescut poate apărea atunci când plachetele tinere sunt eliberate în sânge pentru a compensa distrugerea crescută a trombocitelor, în timp ce producția scăzută de trombocite din cauza disfuncției măduvei osoase poate duce la un MPV scăzut. MPV este, de asemenea, util pentru diferențierea bolilor congenitale care provoacă trombocitopenie. Fracția de trombocite imature (IPF) sau numărul de trombocite reticulate este raportată de unii analizatori și oferă informații despre rata producției de trombocite prin măsurarea numărului de trombocite imature în sânge.
Alte teste
Numărul de reticulocite

Reticulocitele sunt globule roșii imature, care, spre deosebire de celulele mature, conțin ARN . Un număr de reticulocite este uneori efectuat ca parte a unui număr total de sânge, de obicei pentru a investiga cauza anemiei unei persoane sau pentru a evalua răspunsul la tratament. Anemia cu un număr mare de reticulocite poate indica faptul că măduva osoasă produce celule roșii din sânge cu o rată mai mare pentru a compensa pierderea de sânge sau hemoliza, în timp ce anemia cu un număr mic de reticulocite poate sugera că persoana are o afecțiune care reduce capacitatea organismului de a produc celule roșii din sânge. Atunci când persoanelor cu anemie nutrițională li se administrează suplimente nutritive, o creștere a numărului de reticulocite indică faptul că organismul lor răspunde la tratament, producând mai multe celule roșii din sânge. Analizatorii de hematologie efectuează numărarea reticulocitelor prin colorarea celulelor roșii din sânge cu un colorant care se leagă de ARN și măsurarea numărului de reticulocite prin împrăștierea luminii sau analiza fluorescenței. Testul poate fi efectuat manual prin colorarea sângelui cu albastru de metilen nou și numărarea procentului de celule roșii din sânge care conțin ARN la microscop. Numărul de reticulocite este exprimat ca număr absolut sau ca procent de globule roșii din sânge.
Unele instrumente măsoară cantitatea medie de hemoglobină din fiecare reticulocit; un parametru care a fost studiat ca indicator al deficitului de fier la persoanele care au condiții care interferează cu testele standard. Fracția reticulocitelor imature (IRF) este o altă măsurătoare produsă de unii analizatori care cuantifică maturitatea reticulocitelor: celulele care sunt mai puțin mature conțin mai mult ARN și astfel produc un semnal fluorescent mai puternic. Aceste informații pot fi utile în diagnosticarea anemiilor și evaluarea producției de celule roșii din sânge în urma tratamentului cu anemie sau a transplantului de măduvă osoasă .
Celule roșii din sânge nucleate
În timpul formării lor în măduva osoasă și în ficat și splină la făt, celulele roșii din sânge conțin un nucleu celular, care este de obicei absent în celulele mature care circulă în fluxul sanguin. Atunci când este detectată, prezența eritrocitelor nucleate, în special la copii și adulți, indică o cerere crescută de eritrocite, care poate fi cauzată de sângerări, unele tipuri de cancer și anemie. Majoritatea analizatorilor pot detecta aceste celule ca parte a numărului diferit de celule. Un număr mare de celule roșii nucleate poate determina un număr fals ridicat de celule albe, care va necesita ajustarea.
Alți parametri
Analizatorii avansați de hematologie generează noi măsurători ale celulelor sanguine, care au demonstrat semnificația diagnosticului în studiile de cercetare, dar nu au găsit încă o utilizare clinică pe scară largă. De exemplu, unele tipuri de analizoare produc citiri coordonate care indică mărimea și poziția fiecărui grup de celule albe din sânge. Acești parametri (denumite date privind populația celulară) au fost studiați ca potențiali markeri pentru tulburări de sânge, infecții bacteriene și malarie. Analizatorii care folosesc colorarea mieloperoxidazei pentru a produce număr diferențial pot măsura expresia enzimelor de celule albe din sânge, care este modificată în diferite tulburări. Unele instrumente pot raporta procentul de celule roșii din sânge care sunt hipocromice în plus față de raportarea valorii medii a MCHC sau pot furniza un număr de celule roșii fragmentate ( schistocite ), care apar în unele tipuri de anemie hemolitică. Deoarece acești parametri sunt adesea specifici anumitor mărci de analizoare, laboratoarele sunt dificil de interpretat și comparat rezultatele.
Intervalele de referință
| Test | Unități | Adult | Pediatrie
(4-7 ani) |
Neonat
(0-1 zile) |
|---|---|---|---|---|
| WBC | × 10 9 / L | 3.6-10.6 | 5.0–17.0 | 9.0–37.0 |
| RBC | × 10 12 / L | 4.00–5.20 | 4.10–6.10 | |
| HGB | g / L | 102–152 | 165-215 | |
| HCT | LL | 0,36-0,46 | 0,48–0,68 | |
| MCV | fL | 80–100 | 78-94 | 95–125 |
| MCH | pag | 26–34 | 23–31 | 30–42 |
| MCHC | g / L | 320–360 | 320–360 | 300–340 |
| RDW | % | 11,5–14,5 | 11,5–14,5 | elevat |
| PLT | × 10 9 / L | 150–450 | 150–450 | 150–450 |
| Neutrofile | × 10 9 / L | 1.7–7.5 | 1.5–11.0 | 3.7–30.0 |
| Limfocite | × 10 9 / L | 1.0–3.2 | 1.5–11.1 | 1.6–14.1 |
| Monocite | × 10 9 / L | 0,1–1,3 | 0,1–1,9 | 0,1–4,4 |
| Eozinofile | × 10 9 / L | 0,0–0,3 | 0,0–0,7 | 0,0-1,5 |
| Basofili | × 10 9 / L | 0,0-0,2 | 0,0–0,3 | 0,0–0,7 |
Numărul complet de sânge este interpretat prin compararea rezultatului cu intervalele de referință, care reprezintă rezultatele găsite la 95% dintre persoanele aparent sănătoase. Pe baza unei distribuții statistice normale , intervalele probelor testate variază în funcție de sex și vârstă. În medie, femelele adulte au valori mai scăzute ale hemoglobinei, hematocritului și numărului de globule roșii decât bărbații; diferența scade, dar este încă prezentă, după menopauză .
Sângele copiilor nou-născuți este foarte diferit de cel al copiilor mai mari, care este diferit din nou de sângele adulților. Hemoglobina, hematocritul și numărul de globule roșii ale nou-născuților sunt extrem de mari pentru a compensa nivelurile scăzute de oxigen din uter și o proporție ridicată de hemoglobină fetală , care este mai puțin eficientă în administrarea oxigenului în țesuturi decât formele mature de hemoglobină, în interiorul roșu. celule de sânge. MCV este, de asemenea, crescut, iar numărul de celule albe din sânge este crescut cu o preponderență a neutrofilelor. Numărul de celule roșii din sânge și valorile conexe încep să scadă la scurt timp după naștere, atingând punctul cel mai scăzut la vârsta de aproximativ două luni și crescând după aceea. Celulele roșii din sânge ale sugarilor și copiilor mai în vârstă sunt mai mici, cu un MCH mai mic, decât cele ale adulților. În diferențialul de celule albe din sânge, limfocitele depășesc adesea numărul de neutrofile, în timp ce la adulți predomină neutrofilele.
Alte diferențe între populații pot afecta intervalele de referință: de exemplu, persoanele care trăiesc la altitudini mai mari au rezultate mai mari ale hemoglobinei, hematocritului și eritrocitelor, iar persoanele din patrimoniul african au un număr mai mic de celule albe din sânge în medie. Tipul de analizor utilizat pentru a rula CBC afectează și intervalele de referință. Domeniile de referință sunt, prin urmare, stabilite de laboratoare individuale pe baza propriilor populații și echipamente de pacienți.
Limitări
Unele afecțiuni medicale sau probleme cu proba de sânge pot produce rezultate inexacte. Dacă eșantionul este vizibil coagulat, care poate fi cauzat de o tehnică slabă de flebotomie , nu este adecvat pentru testare, deoarece numărul de trombocite va fi în mod fals scăzut și alte rezultate pot fi anormale. Probele stocate la temperatura camerei timp de câteva ore pot da citiri fals ridicate pentru MCV, deoarece celulele roșii din sânge se umflă pe măsură ce absorb apa din plasmă; iar rezultatele diferențiale de trombocite și celule albe din sânge pot fi inexacte la exemplarele în vârstă, deoarece celulele se degradează în timp.

Probele prelevate de la indivizi cu niveluri foarte ridicate de bilirubină sau lipide în plasmă (denumită probă icterică sau respectiv probă lipemică) pot prezenta citiri fals ridicate ale hemoglobinei, deoarece aceste substanțe modifică culoarea și opacitatea probei, care interferează cu măsurarea hemoglobinei. Acest efect poate fi atenuat prin înlocuirea plasmei cu soluție salină.
Unele persoane produc un anticorp care face ca trombocitele lor să formeze aglomerări atunci când sângele lor este extras în tuburi care conțin EDTA, anticoagulantul utilizat în mod obișnuit pentru colectarea probelor de CBC. Pachetele de trombocite pot fi numărate ca trombocite unice de către analizoarele automate, ducând la o scădere falsă a numărului de trombocite. Acest lucru poate fi evitat prin utilizarea unui anticoagulant alternativ, cum ar fi citratul de sodiu sau heparina .
O altă afecțiune mediată de anticorpi care poate afecta rezultatele complete ale numărului de sânge este aglutinarea globulelor roșii . Acest fenomen face ca globulele roșii să se aglomereze din cauza anticorpilor legați de suprafața celulei. Agregatele de celule roșii din sânge sunt numărate ca celule unice de către analizor, ceea ce duce la o scădere semnificativă a numărului de celule roșii din sânge și a hematocritului și a MCV și MCHC marcat crescute. Adesea, acești anticorpi sunt activi doar la temperatura camerei (caz în care sunt numiți aglutinine reci ), iar aglutinarea poate fi inversată prin încălzirea probei la 37 ° C (99 ° F). Probele de la persoanele cu anemie hemolitică autoimună caldă pot prezenta aglutinare a eritrocitelor care nu se rezolvă la încălzire.
În timp ce celulele de explozie și limfom pot fi identificate în diferențialul manual, examinarea microscopică nu poate determina în mod fiabil linia hematopoietică a celulelor . Aceste informații sunt deseori necesare pentru diagnosticarea cancerelor de sânge. După identificarea celulelor anormale, tehnici suplimentare, cum ar fi imunofenotiparea prin citometrie în flux, pot fi utilizate pentru a identifica markeri care oferă informații suplimentare despre celule.
Istorie
Înainte de introducerea numărătorilor automatizați de celule, testele complete de hemogramă au fost efectuate manual: globulele albe și roșii din sânge și trombocitele au fost numărate folosind microscopuri. Prima persoană care a publicat observații microscopice ale celulelor sanguine a fost Antonie van Leeuwenhoek , care a raportat despre apariția eritrocitelor într-o scrisoare din 1674 către Proceedings of the Royal Society of London . Jan Swammerdam a descris celulele roșii din sânge cu câțiva ani mai devreme, dar nu și-a publicat concluziile la acel moment. De-a lungul secolelor al XVIII-lea și al XIX-lea, îmbunătățirile tehnologiei microscopului, cum ar fi lentilele acromatice, au permis numărarea globulelor albe din sânge și a trombocitelor în probe nepătate.
Fiziologului Karl Vierordt i se atribuie prima efectuare a hemogramei. Tehnica sa, publicată în 1852, presupunea aspirarea unui volum măsurat cu atenție de sânge într-un tub capilar și răspândirea acestuia pe o lamă de microscop acoperită cu albuș de ou . După ce sângele s-a uscat, a numărat fiecare celulă de pe lamă; acest proces ar putea dura mai mult de trei ore. Hemocitometrul, introdus în 1874 de Louis-Charles Malassez , a simplificat numărarea microscopică a celulelor sanguine. Hemocitometrul lui Malassez consta dintr-o lamă de microscop care conține un tub capilar aplatizat. Sângele diluat a fost introdus în camera capilară prin intermediul unui tub de cauciuc atașat la un capăt și un ocular cu o grilă scalată a fost atașat la microscop, permițând microscopistului să numere numărul de celule pe volum de sânge. În 1877, William Gowers a inventat un hemocitometru cu o rețea de numărare încorporată, eliminând necesitatea de a produce oculare special calibrate pentru fiecare microscop.

În anii 1870, Paul Ehrlich a dezvoltat o tehnică de colorare folosind o combinație de colorant acid și bazic care ar putea distinge diferite tipuri de celule albe din sânge și ar permite examinarea morfologiei celulelor roșii din sânge . Dmitri Leonidovich Romanowsky a îmbunătățit această tehnică în anii 1890, folosind un amestec de eozină și albastru de metilen îmbătrânit pentru a produce o gamă largă de nuanțe care nu erau prezente atunci când oricare dintre pete a fost folosită singură. Aceasta a devenit baza pentru colorarea Romanowsky, tehnica folosită în continuare pentru colorarea frotiurilor de sânge pentru revizuirea manuală.
Primele tehnici de măsurare a hemoglobinei au fost concepute la sfârșitul secolului al XIX-lea și au implicat comparații vizuale ale culorii sângelui diluat față de un standard cunoscut. Încercările de automatizare a acestui proces folosind spectrofotometrie și colorimetrie au fost limitate de faptul că hemoglobina este prezentă în sânge în multe forme diferite, ceea ce înseamnă că nu a putut fi măsurată la o singură lungime de undă . În 1920, a fost introdusă o metodă de conversie a diferitelor forme de hemoglobină într-o formă stabilă (cianemetemoglobina sau hemiglobincianura), permițând măsurarea automată a nivelurilor de hemoglobină. Metoda cianemetemoglobinei rămâne metoda de referință pentru măsurarea hemoglobinei și este încă utilizată în mulți analizatori hematologici automatizați.
Maxwell Wintrobe este creditat cu invenția testului hematocrit. În 1929, a întreprins un proiect de doctorat la Universitatea din Tulane pentru a determina intervalele normale pentru parametrii celulelor roșii din sânge și a inventat o metodă cunoscută sub numele de Wintrobe hematocrit. Măsurătorile hematocritului fuseseră descrise anterior în literatură, dar metoda Wintrobe diferea prin faptul că folosea un tub mare care putea fi produs în masă la specificații precise, cu o scară încorporată. Fracția de celule roșii din sânge din tub a fost măsurată după centrifugare pentru a determina hematocritul. Invenția unei metode reproductibile pentru determinarea valorilor hematocritului a permis Wintrobe să definească indicii eritrocitelor.
Cercetările privind numărarea automată a celulelor au început la începutul secolului al XX-lea. O metodă dezvoltată în 1928 a folosit cantitatea de lumină transmisă printr-o probă de sânge diluată, măsurată prin fotometrie, pentru a estima numărul de globule roșii, dar acest lucru s-a dovedit inexact pentru probele cu globule roșii anormale. Alte încercări nereușite, în anii 1930 și 1940, au implicat detectoare fotoelectrice atașate la microscopuri, care ar număra celulele pe măsură ce erau scanate. La sfârșitul anilor 1940, Wallace H. Coulter , motivat de necesitatea unor metode mai bune de numărare a globulelor roșii în urma bombardamentelor de la Hiroshima și Nagasaki , a încercat să se îmbunătățească în tehnicile de numărare a celulelor fotoelectrice. Cercetările sale au fost ajutate de fratele său, Joseph R. Coulter, într-un laborator din subsol din Chicago. Rezultatele lor folosind metode fotoelectrice au fost dezamăgitoare și, în 1948, după ce a citit o lucrare referitoare la conductivitatea sângelui la concentrația de celule roșii din sânge, Wallace a conceput principiul Coulter - teoria că o celulă suspendată într-un mediu conductiv generează o scădere a curentului proporțional la dimensiunea sa când trece printr-o deschidere.
În acel octombrie, Wallace a construit un contor pentru a demonstra principiul. Datorită constrângerilor financiare, deschiderea a fost făcută prin arderea unei găuri printr-o bucată de celofan dintr-un pachet de țigări. Wallace a depus un brevet pentru tehnică în 1949, iar în 1951 a solicitat Oficiului de Cercetări Navale să finanțeze dezvoltarea tejghelei Coulter . Cererea de brevet a lui Wallace a fost acordată în 1953 și, după îmbunătățirea diafragmei și introducerea unui manometru cu mercur pentru a oferi un control precis asupra dimensiunii eșantionului, frații au fondat Coulter Electronics Inc. în 1958 pentru a-și comercializa instrumentele. Contorul Coulter a fost inițial conceput pentru numărarea globulelor roșii, dar cu modificările ulterioare s-a dovedit eficient pentru numărarea globulelor albe din sânge. Contoare de brăzdar au fost adoptate pe scară largă de către laboratoarele medicale.
Primul analizor capabil să producă mai multe numere de celule simultan a fost Technicon SMA 4A-7A , lansat în 1965. A realizat acest lucru prin partiționarea probelor de sânge în două canale: unul pentru numărarea globulelor roșii și albe și unul pentru măsurarea hemoglobinei. Cu toate acestea, instrumentul nu era de încredere și era greu de întreținut. În 1968, analizorul Coulter Model S a fost lansat și a devenit utilizat pe scară largă. În mod similar cu instrumentul Technicon, a folosit două camere de reacție diferite, dintre care una a fost utilizată pentru numărul de celule roșii și una dintre care a fost utilizată pentru numărul de celule albe din sânge și determinarea hemoglobinei. Modelul S a determinat, de asemenea, volumul mediu al celulei utilizând măsurători de impedanță, ceea ce a permis să se obțină indicii celulelor roșii din sânge și hematocritul. Numărul automatizat de trombocite a fost introdus în 1970 cu instrumentul Hemalog-8 de la Technicon și a fost adoptat de analizoarele din seria S Plus Coulter în 1980.
După automatizarea numărării celulelor de bază, diferențialul de celule albe din sânge a rămas o provocare. De-a lungul anilor 1970, cercetătorii au explorat două metode pentru automatizarea numărului diferențial: procesarea digitală a imaginii și citometria de flux. Folosind tehnologia dezvoltată în anii 1950 și 60 pentru a automatiza citirea frotiurilor Papanicolau , au fost produse mai multe modele de analizoare de procesare a imaginilor. Aceste instrumente ar scana un frotiu de sânge colorat pentru a găsi nucleele celulare, apoi ar face un instantaneu cu rezoluție mai mare a celulei pentru ao analiza prin densitometrie . Erau scumpe, lente și nu făceau prea mult pentru a reduce volumul de lucru în laborator, deoarece încă necesitau prepararea și colorarea frotiurilor de sânge, astfel încât sistemele bazate pe citometrie în flux au devenit mai populare și, până în 1990, nu existau în comerț analizoare digitale de imagine. Statele Unite sau Europa de Vest. Aceste tehnici s-au bucurat de o reapariție în anii 2000, odată cu introducerea unor platforme mai avansate de analiză a imaginii folosind rețele neuronale artificiale .
Dispozitivele de citometrie cu flux timpuriu au tras fascicule de lumină către celule în lungimi de undă specifice și au măsurat absorbanța rezultată, fluorescența sau dispersia luminii, colectând informații despre caracteristicile celulelor și permițând cuantificarea conținutului celular, cum ar fi ADN-ul . Un astfel de instrument - Spectrofotometrul cu celule rapide, dezvoltat de Louis Kamentsky în 1965 pentru a automatiza citologia cervicală - ar putea genera dispersii de celule sanguine utilizând tehnici de colorare citochimică. Leonard Ornstein, care a ajutat la dezvoltarea sistemului de colorare a spectrofotometrului cu celule rapide, și colegii săi au creat ulterior primul analizor comercial diferențial citometric cu flux de celule albe din sânge, Hemalog D. Introdus în 1974, acest analizor a folosit dispersia luminii, absorbția și celula colorare pentru a identifica cele cinci tipuri normale de celule albe din sânge, în plus față de „celule mari neidentificate”, o clasificare care consta de obicei din limfocite atipice sau celule blastice. Hemalog D ar putea număra 10.000 de celule într-o singură etapă, o îmbunătățire semnificativă față de diferențialul manual. În 1981, Technicon a combinat Hemalog D cu analizorul Hemalog-8 pentru a produce Technicon H6000, primul analizor combinat complet de sânge și diferențial. Acest analizor a fost nepopular în laboratoarele de hematologie, deoarece a funcționat intensiv în muncă, dar la sfârșitul anilor 1980 până la începutul anilor 1990 sisteme similare au fost produse pe scară largă de alți producători precum Sysmex , Abbott , Roche și Beckman Coulter .
Note explicative
Referințe
Citații
Bibliografie generală
- Arneth, BM; Menschikowki, M (2015). „Tehnologie și noi parametri de citometrie în flux de fluorescență în analizori hematologici” . Journal of Clinical Laboratory Analysis . 29 (3): 175–183. doi : 10.1002 / jcla.21747 . ISSN 0887-8013 . PMC 6807107 . PMID 24797912 .
- Bain, BJ (2015). Celulele sanguine: un ghid practic (5 ed.). John Wiley & Sons. ISBN 978-1-118-81733-9.
- Bain, BJ; Bates, eu; Laffan, MA (2017). Dacie și Lewis Practical Hematology (12 ed.). Elsevier Health Sciences. ISBN 978-0-7020-6925-3.
- Blann, A; Ahmed, N (2014). Știința sângelui (1 ed.). Institutul de Științe Biomedice. p. 106. ISBN 978-1-118-35146-8.
- Chabot-Richards, DS; George, TI (2015). „Numărul de celule albe din sânge”. Clinici de medicină de laborator . 35 (1): 11–24. doi : 10.1016 / j.cll.2014.10.007 . ISSN 0272-2712 . PMID 25676369 .
- Ciesla, B (2018). Hematologie în practică (3 ed.). Compania FA Davis. ISBN 978-0-8036-6825-6.
- Da Costa, L (2015). „Analiza digitală a imaginii celulelor sanguine”. Clinici de medicină de laborator . 35 (1): 105–122. doi : 10.1016 / j.cll.2014.10.005 . ISSN 0272-2712 . PMID 25676375 .
- Dasgupta, A; Sepulveda, JL (2013). Rezultate exacte în laboratorul clinic: un ghid pentru detectarea și corectarea erorilor . Elsevier. ISBN 978-0-12-415858-0.
- Davis, JD (1995). „Evoluția hemocitometrului din era progresivă” . Caduceus: Un jurnal umanist pentru medicină și științe ale sănătății . 11 (3): 164–183. PMID 8680947 .
- DiGregorio, RV; Green-Hernandez, C; Holzemer, SP (2014). Îngrijirea primară: o perspectivă interprofesională (2 ed.). Compania Editura Springer. ISBN 978-0-8261-7148-1.
- Dooley, EK; Ringler, RL (2012). „Îngrijirea prenatală: atingerea viitorului”. Îngrijire primară: clinici în cabinetul de birou . 39 (1): 17-37. doi : 10.1016 / j.pop.2011.11.002 . ISSN 0095-4543 . PMID 22309579 .
- Fatemi, SH; Clayton, PJ (2016). Bazele medicale ale psihiatriei (4 ed.). Springer. ISBN 978-1-4939-2528-5.
- Greer, JP (2008). Wintrobe's Clinical Hematology (12 ed.). Lippincott Williams și Wilkins. ISBN 978-0-7817-6507-7.
- Greer, JP; Arber, DA; Glader, BE; Listă, AF; Mijloace, RM; Rodgers, GM (2018). Wintrobe's Clinical Hematology (14 ed.). Wolters Kluwer Health. ISBN 978-1-4963-6713-6.
- Groner, W (1995). Ghid practic pentru analizoarele moderne de hematologie . Wiley. ISBN 978-0-471-95712-6.
- Harmening, D (2009). Hematologie clinică și fundamentele hemostazei (5 ed.). Compania FA Davis. ISBN 978-0-8036-1732-2.
- Hartman, CJ; Kavoussi, LR (2017). Manual de tehnică chirurgicală: un adevărat ghid al chirurgului pentru navigarea în sala de operație . Elsevier Health Sciences. ISBN 978-0-323-51222-0.
- Hoffman, R; Benz, Jr., EJ; Silberstein, LE; Heslop, H; Anastasi, J; Weitz, J (2013). Hematologie: principii și practici de bază (6 ed.). Elsevier Health Sciences. ISBN 978-1-4377-2928-3.
- Isaacs, C; Agarwala, S; Cheson, B (2017). Hoffman and Abeloff's Hematology-Oncology Review (1 ed.). Elsevier Health Sciences. ISBN 978-0-323-44318-0.
- Kaushansky, K; Lichtman, MA; Prchal, J; Levi, MM; Apăsați, OW; Burns, LJ; Caligiuri, M (2015). Williams Hematology (ed. 9). McGraw-Hill Education. ISBN 978-0-07-183301-1.
- Keohane, E; Smith, L; Walenga, J (2015). Hematologia lui Rodak: Principii și aplicații clinice (5 ed.). Elsevier Health Sciences. ISBN 978-0-323-23906-6.
- Kirkham, KR; Wijeysundera, DN; Pendrith, C; Ng, R; Tu, JV; Boozary, AS; și colab. (2016). „Investigații preoperatorii de laborator”. Anestezie . 124 (4): 804-814. doi : 10.1097 / ALN.0000000000001013 . ISSN 0003-3022 . PMID 26825151 . S2CID 35916964 .
- Kottke-Marchant, K; Davis, B (2012). Practica de hematologie de laborator (1 ed.). John Wiley & Sons. ISBN 978-1-4443-9857-1.
- Lanzkowsky, P; Lipton, JM; Pește, JD (2016). Manualul lui Lanzkowsky de hematologie și oncologie pediatrică . Elsevier Science. ISBN 978-0-12-801674-9.
- Lewandrowski, K; Rudolf, J (2016). „Managementul utilizării în laboratorul de hematologie de rutină”. În Lewandrowski J, Sluss PM (ed.). Managementul utilizării în laboratorul clinic și alte servicii auxiliare . Springer. doi : 10.1007 / 978-3-319-34199-6_10 . ISBN 978-3-319-34199-6.
- Lewis, SL; Dirksen, SR; Heitkempet, MM; Bucher, L; Camera, I (2015). Asistență medicală-chirurgicală: evaluarea și gestionarea problemelor clinice, volum unic (ed. 8). Elsevier Health Sciences. ISBN 978-0-323-29033-3.
- Marshall, WJ; Lapsley, M; Ziua, A; Ayling, R (2014). Cartea electronică clinică de biochimie: aspecte metabolice și clinice (3 ed.). Elsevier Health Sciences. ISBN 978-0-7020-5478-5.
- McCann, SR (2016). O istorie a hematologiei: de la Herodot la HIV . OUP Oxford. ISBN 978-0-19-102713-0.
- McPherson, RA; Pincus, MR (2017). Diagnosticul și managementul clinic al lui Henry prin metode de laborator (ed. 23). Elsevier Health Sciences. ISBN 978-0-323-41315-2.
- Melamed, M (2001). „Capitolul 1 o scurtă istorie a citometriei de flux și sortare”. Metode în biologie celulară . 63 partea A. Elsevier. pp. 3-17. doi : 10.1016 / S0091-679X (01) 63005-X . ISBN 978-0-12-544166-7. PMID 11060834 .
- Moore, EE; Feliciano, DV; Mattox, KL (2017). Trauma (8 ed.). McGraw-Hill Education. ISBN 978-1-260-12860-4.
- Naeim, F; Rao, PN; Grody, WW (2009). Hematopatologie: morfologie, imunofenotip, citogenetică și abordări moleculare (1 ed.). Academic Press. ISBN 978-0-08-091948-5.
- d'Onofrio, G; Zini, G (2014). Morfologia tulburărilor de sânge (2 ed.). Wiley. ISBN 978-1-118-44258-6.
- Oropello, JM; Kvetan, V; Pastores, SM (2016). Lange Critical Care . McGraw-Hill Education. ISBN 978-0-07-181726-4.
- Pagana, KD; Pagana, TJ; Pagana, TN (2014). Referința testului de diagnostic și de laborator Mosby . Elsevier Health Sciences. ISBN 978-0-323-22592-2.
- Palmer, L; Briggs, C; McFadden, S; Zini, G; Burthem, J; Rozenberg, G; Proytcheva, M; Machin, SJ (2015). „Recomandări ICSH pentru standardizarea nomenclaturii și clasificarea caracteristicilor morfologice ale celulelor sanguine periferice” . Jurnalul internațional de hematologie de laborator . 37 (3): 287-303. doi : 10.1111 / ijlh.12327 . ISSN 1751-5521 . PMID 25728865 .
- Picot, J; Guerin, CL; Le Van Kim, C; Boulanger, C (2012). "Citometrie de flux: retrospectivă, elemente fundamentale și instrumente recente" . Citotehnologie . 64 (2): 109-130. doi : 10.1007 / s10616-011-9415-0 . ISSN 0920-9069 . PMC 3279584 . PMID 22271369 .
- Porwit, A; McCullough, J; Erber, WN (2011). Patologia sângelui și a măduvei osoase (2 ed.). Elsevier Health Sciences. ISBN 978-0-7020-4535-6.
- Pierre, RV (2002). „Revizuirea filmului de sânge periferic: dispariția diferențialului leucocitar al contului ocular”. Clinici de medicină de laborator . 22 (1): 279–297. doi : 10.1016 / S0272-2712 (03) 00075-1 . ISSN 0272-2712 . PMID 11933579 .
- Powell, DJ; Achebe, MO (2016). „Anemie pentru medicul primar”. Îngrijire primară: clinici în cabinetul de cabinet . 43 (4): 527-542. doi : 10.1016 / j.pop.2016.07.006 . ISSN 0095-4543 . PMID 27866575 .
- Rodak, BF; Carr, JH (2013). Atlas clinic de hematologie (ed. 4). Elsevier Health Sciences. ISBN 978-1-4557-0830-7.
- Schafermeyer, RW; Tenenbein, M; Macias, CJ (2018). Strange and Schafermeyer Pediatric Emergency Medicine (5 ed.). McGraw-Hill Education. ISBN 978-1-259-86076-8.
- Shapiro, HM (2003). Citometrie practică în flux (4 ed.). John Wiley & Sons. ISBN 978-0-471-43403-0.
- Schmaier, AH; Lazarus, HM (2012). Ghid concis de hematologie (1 ed.). Wiley-Blackwell. ISBN 978-1-4051-9666-6.
- Turgeon, ML (2016). Linné & Ringsrud's Clinical Laboratory Science: Concepts, Procedures, and Clinical Applications (7 ed.). Elsevier Mosby. ISBN 978-0-323-22545-8.
- Van Leeuwen, AM; Bladh, ML (2019). Manual cuprinzător al lui Davis de teste de laborator și diagnostice cu implicații de asistență medicală (8 ed.). Compania FA Davis. ISBN 978-0-8036-9448-4.
- Vieth, JT; Lane, DR (2014). "Anemie". Clinici de medicină de urgență din America de Nord . 32 (3): 613–628. doi : 10.1016 / j.emc.2014.04.007 . ISSN 0733-8627 . PMID 25060253 .
- Pereți, R; Hockberger, R; Gausche-Hill, M (2017). Medicina de urgență a lui Rosen - Concepte și practică clinică (9 ed.). Elsevier Health Sciences. ISBN 978-0-323-39016-3.
- Wang, SA; Hasserjian, RP (2018). Diagnosticul tulburărilor de sânge și măduvei osoase . Springer. ISBN 978-3-319-20279-2.
- Wintrobe, MM (1985). Hematologia, înflorirea unei științe: o poveste de inspirație și efort . Lea și Febiger. ISBN 978-0-8121-0961-0.
- Zandecki, M; Genevieve, F; Gerard, J; Godon, A (februarie 2007). "Număruri de falsuri și rezultate false pe analizori de hematologie: o revizuire. Partea II: globule albe, globule roșii, hemoglobină, indici de celule roșii și reticulocite" . Jurnalul internațional de hematologie de laborator . 29 (1): 21-41. doi : 10.1111 / j.1365-2257.2006.00871.x . PMID 17224005 .