Concepții greșite despre HIV / SIDA - Misconceptions about HIV/AIDS
Răspândirea HIV / SIDA a afectat milioane de oameni din întreaga lume; SIDA este considerată o pandemie . Organizația Mondială a Sănătății (OMS) a estimat că, în 2016, în întreaga lume erau 36,7 milioane de oameni care trăiau cu HIV / SIDA, cu 1,8 milioane de noi infecții cu HIV pe an și 1 milion de decese cauzate de SIDA. Concepțiile greșite despre HIV și SIDA provin din mai multe surse diferite, de la simpla ignoranță și neînțelegeri despre cunoștințele științifice cu privire la infecțiile cu HIV și cauza SIDA la dezinformarea propagată de indivizi și grupuri cu poziții ideologice care neagă o relație cauzală între infecția cu HIV și dezvoltarea SIDA . Mai jos este o listă și explicații ale unor concepții greșite frecvente și respingeri ale acestora.
Relația dintre HIV și SIDA
HIV este la fel ca SIDA
HIV este un acronim pentru virusul imunodeficienței umane , care este virusul care provoacă SIDA ( sindromul imunodeficienței dobândite ). Contractarea HIV poate duce la dezvoltarea SIDA sau a stadiului 3 HIV, care provoacă daune grave sistemului imunitar. În timp ce acest virus este cauza principală a SIDA, nu toate persoanele HIV-pozitive au SIDA, deoarece HIV poate rămâne într-o stare latentă mulți ani. Dacă nediagnosticat sau lăsat netratat, HIV progresează de obicei spre SIDA, definit ca posedând un număr de limfocite CD4 + sub 200 de celule / μl sau infecție HIV plus co-infecție cu o infecție oportunistă care definește SIDA. HIV nu poate fi vindecat, dar poate fi tratat, iar transmiterea acestuia poate fi oprită. Tratarea HIV poate preveni noi infecții , care este cheia pentru a învinge în cele din urmă SIDA.
Tratament
Vindeca

Terapia antiretrovirală foarte activă (HAART) permite în multe cazuri stabilizarea simptomelor pacientului, recuperarea parțială a nivelurilor de celule T CD4 + și reducerea viremiei (nivelul virusului din sânge) la niveluri scăzute sau aproape nedetectabile. Medicamentele specifice bolii pot, de asemenea, ameliora simptomele SIDA și chiar vindeca condiții specifice care definesc SIDA în unele cazuri. Tratamentul medical poate reduce infecția cu HIV în multe cazuri la o afecțiune cronică supraviețuitoare. Cu toate acestea, aceste progrese nu constituie un remediu, deoarece schemele actuale de tratament nu pot eradica HIV latent din organism.
Niveluri ridicate de HIV-1 (deseori rezistente la TARGA) se dezvoltă dacă tratamentul este oprit, dacă respectarea tratamentului este incompatibilă sau dacă virusul dezvoltă spontan rezistență la schema unui individ. Tratamentul antiretroviral cunoscut sub numele de profilaxie post-expunere reduce șansa de a dobândi o infecție cu HIV atunci când este administrat în termen de 72 de ore de la expunerea la HIV. Aceste probleme înseamnă că, în timp ce persoanele seropozitive cu viremie scăzută sunt mai puțin susceptibile de a infecta pe alții, șansa de transmitere există întotdeauna. În plus, persoanele cu HAART se pot îmbolnăvi în continuare.
Contactul sexual cu o fecioară va vindeca SIDA
Mitul potrivit căruia sexul cu o fecioară va vindeca SIDA este răspândit în Africa de Sud. Sexul cu o virgină neinfectată nu vindecă o persoană infectată cu HIV și un astfel de contact va expune individul neinfectat la HIV, răspândind potențial boala. Acest mit a câștigat o notorietate considerabilă, fiind motivul perceput al anumitor evenimente de abuz sexual și molestare a copiilor , inclusiv violul copiilor, în Africa de Sud .
Contactul sexual cu un animal va evita sau vindeca SIDA
În 2002, Consiliul național al societăților pentru prevenirea cruzimii față de animale (NSPCA) din Johannesburg , Africa de Sud , a înregistrat în rândul tinerilor convingeri că sexul cu animale este un mijloc de a evita SIDA sau de a-l vindeca dacă este infectat. La fel ca în cazul credințelor „vindecării virgine”, nu există dovezi științifice care să sugereze că un act sexual poate vindeca SIDA și niciodată nu a fost propus niciun mecanism plauzibil prin care să poată face acest lucru. În timp ce riscul de a contracta HIV prin sex cu animale este probabil mult mai mic decât la oameni datorită incapacității HIV de a infecta animalele, practica bestialității are încă capacitatea de a infecta oamenii cu alte boli zoonotice fatale .
Testarea anticorpilor HIV nu este fiabilă
Diagnosticul de infecție folosind testarea anticorpilor este o tehnică bine stabilită în medicină . Testele anticorpilor HIV depășesc performanța majorității celorlalte teste de boli infecțioase atât în sensibilitate (capacitatea testului de screening de a da o constatare pozitivă atunci când persoana testată are cu adevărat boala), cât și în specificitate (capacitatea testului de a da o constatare negativă atunci când subiecții testați sunt liberi de boala studiată). Multe teste actuale ale anticorpilor HIV au sensibilitate și specificitate peste 96% și, prin urmare, sunt extrem de fiabile. În timp ce majoritatea pacienților cu HIV prezintă un răspuns de anticorpi după șase săptămâni, perioadele de fereastră variază și pot fi ocazionale până la trei luni.
Progresul în testarea metodologiei a permis detectarea materialului genetic viral, a antigenelor și a virusului în sine în fluidele și celulele corporale. Deși nu sunt utilizate pe scară largă pentru testarea de rutină din cauza costurilor și cerințelor ridicate în echipamentul de laborator, aceste tehnici de testare directă au confirmat validitatea testelor de anticorpi.
Testele pozitive ale anticorpilor HIV sunt de obicei urmate de reevaluări și teste pentru antigeni , material genetic viral și virusul în sine, oferind confirmarea infecției efective.
Infecția cu HIV
HIV poate fi răspândit prin contactul ocazional cu o persoană infectată cu HIV
Nu se poate infecta cu HIV prin contactul normal în mediile sociale, în școli sau la locul de muncă. Alte exemple de contacte întâmplătoare în care infecția cu HIV nu se va produce includ agitare mâna cuiva, îmbrățișările sau „uscat“ saruta pe cineva, folosind aceeași toaletă sau de băut din același pahar ca o persoană infectată cu HIV, și de a fi expus la tuse sau strănut de o persoană infectată. Saliva poartă o încărcătură virală neglijabilă, deci chiar sărutul cu gura deschisă este considerat un risc scăzut. Cu toate acestea, dacă partenerul infectat sau ambii artiști interpreți au sânge în gură din cauza tăieturilor, rănilor deschise sau a bolii gingivale , riscul crește. La Centrele pentru Controlul si Prevenirea Bolilor (CDC) a înregistrat doar un singur caz de posibila transmitere a HIV prin sarut ( care implica un om de HIV-infectate cu boli ale gingiilor semnificative și un partener sexual de asemenea , cu boli semnificative de mestecat), iar Terence Higgins Trust spune ca aceasta este în esență o situație fără risc.
Alte interacțiuni care ar putea duce teoretic la transmiterea de la persoană la persoană includ îngrijirea sângerărilor nasului și procedurile de îngrijire a sănătății la domiciliu, totuși există foarte puține incidente înregistrate de transmitere care au loc în aceste moduri. Au avut loc o mână de cazuri de transmitere prin mușcătură , deși acest lucru este extrem de rar.
Persoanele seropozitive pot fi detectate prin aspectul lor
Datorită imaginilor media ale efectelor SIDA, mulți oameni cred că indivizii infectați cu HIV apar întotdeauna într-un anumit mod sau cel puțin par diferiți de o persoană neinfectată, sănătoasă. De fapt, progresia bolii poate apărea pe o perioadă lungă de timp înainte de apariția simptomelor și, ca atare, infecțiile cu HIV nu pot fi detectate în funcție de aspect.
HIV nu poate fi transmis prin sex oral
Este posibil să se contracteze HIV prin sex oral , dar este mult mai puțin probabil decât în cazul sexului anal și al raportului penis-vaginal . Nu s-au observat cazuri de transmitere la un eșantion de 8965 de persoane care efectuează sex oral receptiv.
HIV se transmite de țânțari
Când țânțarii mușcă o persoană, ei nu injectează sângele unei victime anterioare în persoana pe care o mușcă în continuare. Cu toate acestea, țânțarii își injectează saliva victimelor, care pot avea boli precum febra dengue , malaria , febra galbenă sau virusul West Nile și pot infecta o persoană mușcată cu aceste boli. HIV nu se transmite în acest mod. Pe de altă parte, un țânțar poate avea sânge infectat cu HIV în intestin și, dacă este lovit pe pielea unui om care apoi îl scarpină, transmiterea este ipotetic posibilă, deși acest risc este extrem de mic și încă nu au fost identificate cazuri prin acest traseu.
HIV supraviețuiește doar pentru o scurtă perioadă de timp în afara corpului
HIV poate supraviețui la temperatura camerei în afara corpului ore întregi dacă este uscat (cu condiția ca concentrațiile inițiale să fie ridicate) și săptămâni dacă este umed (în seringile / acele utilizate). Cu toate acestea, cantitățile prezente în mod normal în fluidele corporale nu supraviețuiesc aproape la fel de mult în afara corpului - în general nu mai mult de câteva minute dacă sunt uscate.
HIV poate infecta doar bărbații homosexuali și consumatorii de droguri
HIV se poate transmite de la o persoană la alta dacă un partener angajant este HIV pozitiv. În Statele Unite, principala cale de infecție este prin sex anal homosexual , în timp ce pentru femei transmiterea se face în principal prin contact heterosexual. Este adevărat că sexul anal (indiferent de sexul partenerului receptiv) prezintă un risc mai mare de infecție decât majoritatea actelor sexuale, dar majoritatea actelor sexuale penetrante între orice indivizi prezintă un anumit risc. Prezervativele utilizate corect pot reduce acest risc.
O femeie infectată cu HIV nu poate avea copii
Femeile infectate cu HIV rămân fertile, deși în stadiile târzii ale bolii HIV o femeie însărcinată poate avea un risc mai mare de avort spontan . În mod normal, riscul transmiterii HIV către copilul nenăscut este cuprins între 15 și 30%. Cu toate acestea, acest lucru poate fi redus la doar 2-3% dacă pacienții respectă cu atenție instrucțiunile medicale.
HIV nu poate fi cauza SIDA, deoarece organismul dezvoltă un răspuns vigor al anticorpilor la virus
Acest raționament ignoră numeroase exemple de virusuri, altele decât HIV, care pot fi patogene după apariția dovezilor de imunitate . Virusul rujeolic poate persista ani de zile în celulele creierului , provocând în cele din urmă o boală neurologică cronică, în ciuda prezenței anticorpilor . Virusuri precum Citomegalovirus , Herpes simplex virus si Varicella zoster poate fi activat după ani de latență , chiar și în prezența anticorpilor abundente. La alte animale, rudele virale ale HIV cu perioade de latență lungi și variabile, cum ar fi virusul visna la oi , provoacă leziuni ale sistemului nervos central chiar și după producerea de anticorpi.
HIV are o capacitate bine recunoscută de a muta pentru a eluda răspunsul imun al gazdei.
Doar un număr mic de celule T CD4 + sunt infectate cu HIV, nu suficient pentru a deteriora sistemul imunitar
Deși fracțiunea de celule T CD4 + care este infectată cu HIV la un moment dat nu este niciodată mare (doar un subset mic de celule activate servesc drept ținte ideale ale infecției), mai multe grupuri au arătat că ciclurile rapide de moarte a celulelor infectate și infecția de celule țintă noi apar pe tot parcursul bolii. Macrofagele și alte tipuri de celule sunt, de asemenea, infectate cu HIV și servesc drept rezervoare pentru virus.
Mai mult, la fel ca și alți viruși, HIV este capabil să suprime sistemul imunitar secretând proteine care interferează cu acesta. De exemplu, proteina de acoperire a HIV , gp120 , se elimină din particule virale și se leagă de receptorii CD4 ai celulelor T altfel sănătoase; acest lucru interferează cu funcția normală a acestor receptori de semnalizare. S-a demonstrat că o altă proteină HIV, Tat , suprimă activitatea celulelor T.
Limfocitele infectate exprimă ligandul Fas , o proteină de suprafață a celulei care declanșează moartea celulelor T vecine neinfectate care exprimă receptorul Fas . Acest efect de „ucidere a spectatorilor” arată că poate fi cauzat un mare prejudiciu sistemului imunitar chiar și cu un număr limitat de celule infectate.
Istoria HIV / SIDA
Consensul actual este că HIV a fost introdus în America de Nord de către un imigrant haitian care l-a contractat în timp ce lucra în Republica Democrată Congo la începutul anilor 1960 sau de la o altă persoană care a lucrat acolo în acea perioadă. În 1981, pe 5 iunie, Centrele SUA pentru Controlul și Prevenirea Bolilor (CDC) au publicat un raport săptămânal privind morbiditatea și mortalitatea (MMWR) care descrie cazurile unei infecții pulmonare rare, pneumonie Pneumocystis carinii (PCP), la cinci bărbați gay sănătoși din Los Angeles. . Această ediție va deveni ulterior prima raportare oficială a MMWR despre epidemia de SIDA din America de Nord. Până la sfârșitul anului, un total cumulativ de 337 de cazuri de deficit imunitar sever a fost raportat, iar 130 din cele 337 de cazuri raportate au murit. La 24 septembrie 1982, CDC a folosit pentru prima dată termenul „SIDA” (sindromul imunodeficienței dobândite) și a lansat prima definiție a cazului SIDA: „o boală cel puțin moderată predictivă a unui defect în imunitatea mediată celular, care apare la o persoană fără niciun caz cunoscut de rezistență diminuată la acea boală. ” Ediția din 4 martie 1983 a Raportului săptămânal privind morbiditatea și mortalitatea (MMWR) a menționat că majoritatea cazurilor de SIDA au fost raportate în rândul bărbaților homosexuali cu mai mulți parteneri sexuali, consumatori de droguri injectabile, haitieni și hemofiliți. Raportul a sugerat că SIDA poate fi cauzată de un agent infecțios care este transmis sexual sau prin expunere la sânge sau produse din sânge și a emis recomandări pentru prevenirea transmiterii. Deși majoritatea cazurilor de HIV / SIDA au fost descoperite la bărbații homosexuali, pe 7 ianuarie 1983 CDC a raportat cazuri de SIDA la partenerele sexuale feminine ale bărbaților cu SIDA. În 1984, oamenii de știință au identificat virusul care provoacă SIDA, care a fost numit pentru prima dată după celulele T afectate de tulpină și este acum numit HIV sau virusul imunodeficienței umane.
Originea SIDA prin actul sexual om-maimuță
În timp ce HIV este cel mai probabil o formă mutantă a virusului imunodeficienței simiene (SIV), o boală prezentă numai la cimpanzei și maimuțe africane , există explicații foarte plauzibile pentru transferul bolii între specii ( zoonoză ) care nu implică actul sexual . În special, cimpanzeii și maimuțele africane care poartă SIV sunt adesea vânate pentru hrană, iar epidemiologii teoretizează că boala ar fi putut apărea la oameni după ce vânătorii au intrat în contact cu sângele cu maimuțele infectate cu SIV pe care le-au ucis. Primul caz cunoscut de HIV la un om a fost găsit la o persoană care a murit în Republica Democrată Congo în 1959 și un studiu recent datează ultimul strămoș comun al HIV și SIV între 1884 și 1914 prin utilizarea unei abordări cu ceas molecular. .
Senatorul de stat din Tennessee, Stacey Campfield, a făcut obiectul unor controverse în 2012, după ce a declarat că SIDA a fost rezultatul unui raport sexual al unei persoane cu o maimuță.
Gaëtan Dugas ca „pacient zero”
Însoțitorul de bord canadian Gaëtan Dugas a fost denumit „ pacient zero ” al epidemiei HIV / SIDA, adică primul caz de HIV / SIDA din Statele Unite. De fapt, pseudonimul „pacient zero” provine dintr-o interpretare greșită a unui studiu din 1984 care se referea la Dugas drept „pacient O”, unde O reprezenta „din California”. Un studiu din 2016 publicat în Nature nu a găsit „nici dovezi biologice și nici istorice că [Dugas] a fost primul caz în SUA sau pentru subtipul B în ansamblu”.
Negarea SIDA
Nu există SIDA în Africa, deoarece SIDA nu este altceva decât un nume nou pentru bolile vechi
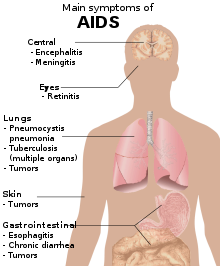
Bolile care au ajuns să fie asociate cu SIDA în Africa , cum ar fi cașexia , bolile diareice și tuberculoza, au fost de mult timp poveri severe acolo. Cu toate acestea, ratele ridicate de mortalitate din aceste boli, limitate anterior la vârstnici și subnutriți , sunt acum frecvente în rândul persoanelor tinere și de vârstă mijlocie infectate cu HIV , inclusiv a membrilor clasei de mijloc bine educați .
De exemplu, într-un studiu realizat în Coasta de Fildeș , persoanele seropozitive cu HIV cu tuberculoză pulmonară au fost de 17 ori mai predispuse să moară în decurs de șase luni decât persoanele seronegative cu HIV cu tuberculoză pulmonară. În Malawi , mortalitatea de peste trei ani în rândul copiilor care au primit vaccinuri recomandate în copilărie și care au supraviețuit în primul an de viață a fost de 9,5 ori mai mare în rândul copiilor seropozitivi HIV decât în rândul copiilor seronegativi cu HIV. Principalele cauze de deces au fost irosirea și afecțiunile respiratorii. În altă parte din Africa, descoperirile sunt similare.
HIV nu este cauza SIDA
Există un consens științific larg că HIV este cauza SIDA, dar unele persoane resping acest consens, inclusiv biologul Peter Duesberg , biochimistul David Rasnick , jurnalistul / activistul Celia Farber , scriitorul conservator Tom Bethell și avocatul proiectării inteligente Phillip E. Johnson . (Unii sceptici unici au respins de atunci negarea SIDA, inclusiv fiziologul Robert Root-Bernstein și medicul și cercetătorul SIDA Joseph Sonnabend .)
Se știe foarte multe despre patogeneza bolii HIV, chiar dacă rămân încă elucidate detalii importante. Cu toate acestea, o înțelegere completă a patogenezei unei boli nu este o condiție prealabilă pentru cunoașterea cauzei acesteia. Majoritatea agenților infecțioși au fost asociați cu boala pe care o provoacă cu mult înainte de a fi descoperite mecanismele lor patogene. Deoarece cercetarea în patogenie este dificilă atunci când nu sunt disponibile modele precise de animale, mecanismele cauzatoare de boli în multe boli, inclusiv tuberculoza și hepatita B , sunt slab înțelese, dar agenții patogeni responsabili sunt foarte bine stabiliți.
AZT și alte medicamente antiretrovirale, nu HIV, provoacă SIDA
Marea majoritate a persoanelor cu SIDA nu au primit niciodată medicamente antiretrovirale, inclusiv cele din țările dezvoltate înainte de acordarea licenței AZT în 1987. Chiar și astăzi, foarte puțini indivizi din țările în curs de dezvoltare au acces la aceste medicamente.
În anii 1980, studiile clinice care înregistrau pacienți cu SIDA au constatat că AZT administrat ca terapie cu un singur medicament conferea un avantaj de supraviețuire în comparație cu placebo , deși modest și de scurtă durată. Dintre pacienții infectați cu HIV care nu au dezvoltat încă SIDA, studiile controlate cu placebo au constatat că AZT administrat ca terapie cu un singur medicament a întârziat, timp de un an sau doi, apariția bolilor legate de SIDA. Lipsa excesului de cazuri de SIDA și deces în brațele AZT ale acestor studii controlate cu placebo contrazice în mod eficient argumentul că AZT cauzează SIDA.
Studiile clinice ulterioare au constatat că pacienții cărora li s-au administrat combinații cu două medicamente au avut o creștere de până la 50% în timp până la progresia către SIDA și în supraviețuire, în comparație cu persoanele care primesc terapie cu un singur medicament. În ultimii ani, terapiile combinate cu trei medicamente au produs alte îmbunătățiri cu 50-80% în progresia către SIDA și în supraviețuire în comparație cu regimurile cu două medicamente din studiile clinice. Utilizarea terapiilor puternice combinate anti-HIV a contribuit la reduceri dramatice ale incidenței SIDA și a deceselor legate de SIDA la populațiile în care aceste medicamente sunt disponibile pe scară largă, efect care ar fi puțin probabil dacă medicamentele antiretrovirale ar provoca SIDA.
Factorii comportamentali, cum ar fi consumul de droguri recreative și mai mulți parteneri sexuali - nu HIV - sunt responsabili de SIDA
Cauzele comportamentale propuse ale SIDA, precum partenerii sexuali multipli și consumul de droguri recreative pe termen lung , există de mulți ani. Epidemia de SIDA, caracterizată prin apariția unor infecții oportuniste anterior rare, cum ar fi pneumonia Pneumocystis carinii (PCP), nu a apărut în Statele Unite până când un retrovirus uman necunoscut anterior - HIV - s-a răspândit prin anumite comunități.
Dovezi convingătoare împotriva ipotezei că factorii comportamentali cauzează SIDA provin din studii recente care au urmat cohorte de bărbați homosexuali pentru perioade lungi de timp și au constatat că doar bărbații seropozitivi cu HIV dezvoltă SIDA. De exemplu, într-o cohortă studiată prospectiv în Vancouver, Columbia Britanică , 715 bărbați homosexuali au fost urmăriți pentru o medie de 8,6 ani. Dintre 365 de persoane seropozitive, 136 au dezvoltat SIDA. Nu au apărut boli care definesc SIDA la 350 de bărbați seronegativi, în ciuda faptului că acești bărbați au raportat o utilizare apreciabilă a inhalanților cu nitriți („poppers”) și a altor medicamente recreative și a raporturilor sexuale receptive frecvente (Schechter și colab., 1993).
Alte studii arată că în rândul bărbaților homosexuali și al consumatorilor de droguri injectabile, deficitul imunitar specific care duce la SIDA - o pierdere progresivă și susținută a celulelor T CD4 + - este extrem de rar în absența altor afecțiuni imunosupresoare. De exemplu, în studiul multicentric al cohortei SIDA , mai mult de 22.000 de determinări ale celulelor T la 2.713 bărbați homosexuali seronegativi HIV au relevat doar un individ cu un număr de celule T CD4 + persistent mai mic de 300 de celule / µl de sânge, iar acest individ primea terapie imunosupresoare .
Într-un sondaj efectuat la 229 de consumatori de droguri seronegative pentru HIV în New York , numărul mediu de celule T CD4 + din grup a fost în mod constant mai mare de 1000 de celule / µl de sânge. Doar doi indivizi au avut două măsurători ale celulelor T CD4 + cu mai puțin de 300 / µl de sânge, dintre care unul a murit cu boli cardiace și limfom non-Hodgkin listat ca fiind cauza morții.
SIDA în rândul beneficiarilor transfuziei se datorează bolilor care au necesitat transfuzia, mai degrabă decât HIV
Această noțiune este contrazisă de un raport al grupului de studiu privind siguranța transfuziilor (TSSG), care a comparat primitorii de sânge HIV-negativi și HIV-pozitivi cărora li s-au administrat transfuzii de sânge pentru boli similare. Aproximativ 3 ani după transfuzia de sânge, numărul mediu de celule T CD4 + la 64 de pacienți HIV-negativi a fost de 850 / µl de sânge, în timp ce 111 persoane seropozitive HIV au avut un număr mediu de celule T CD4 + de 375 / µl de sânge. Până în 1993, existau 37 de cazuri de SIDA în grupul infectat cu HIV, dar nu o singură boală care să definească SIDA la beneficiarii de transfuzie seronegativă HIV.
Utilizarea ridicată a concentratului de factor de coagulare, nu HIV, duce la epuizarea celulelor T CD4 + și SIDA la hemofiliți
Această viziune este contrazisă de multe studii. De exemplu, în rândul pacienților seronegativi cu HIV cu hemofilie A înscriși în studiul privind siguranța transfuziei, nu s-au observat diferențe semnificative în numărul de celule T CD4 + între 79 de pacienți fără tratament cu factor minim sau cu factor minim și 52 cu cea mai mare cantitate de tratamente pe toată durata vieții. Pacienții din ambele grupuri au avut număr de celule T CD4 + în intervalul normal. Într-un alt raport din studiul privind siguranța transfuziei, nu s-au observat cazuri de boli care definesc SIDA în rândul a 402 de hemofiliți seronegativi cu HIV care au primit terapie factorială.
Într-o cohortă din Regatul Unit , cercetătorii au asortat 17 hemofiliți seropozitivi HIV cu 17 hemofiliți seronegativi HIV în ceea ce privește utilizarea concentratului de factor de coagulare pe o perioadă de zece ani. În acest timp, au avut loc 16 evenimente clinice care definesc SIDA la 9 pacienți, toți fiind seropozitivi la HIV. Nu au apărut boli care definesc SIDA în rândul pacienților HIV-negativi. În fiecare pereche, numărul mediu de celule T CD4 + în timpul urmăririi a fost, în medie, cu 500 celule / µl mai mic la pacientul seropozitiv cu HIV.
Dintre hemofilii infectați cu HIV, cercetătorii studiului privind siguranța transfuziei au constatat că nici puritatea, nici cantitatea terapiei cu factor VIII nu au avut un efect dăunător asupra numărului de celule T CD4 +. În mod similar, Studiul de cohortă a hemofiliei multicentrice nu a găsit nicio asociere între doza cumulativă de concentrat plasmatic și incidența SIDA în rândul hemofililor infectați cu HIV.
Distribuția cazurilor de SIDA pune la îndoială HIV ca cauză. Virușii nu sunt specifici genului, însă doar o mică parte din cazurile de SIDA se află în rândul femeilor
Distribuția cazurilor de SIDA, fie în Statele Unite, fie în altă parte a lumii, reflectă invariabil prevalența HIV într-o populație. În Statele Unite, HIV a apărut pentru prima dată la populațiile de consumatori de droguri injectabile (dintre care majoritatea sunt bărbați) și bărbați homosexuali . HIV se răspândește în principal prin sex neprotejat, schimbul de ace contaminate cu HIV sau contaminarea încrucișată a soluției medicamentoase și a sângelui infectat în timpul consumului intravenos de droguri. Deoarece aceste comportamente arată o înclinație de gen - bărbații occidentali sunt mai predispuși să consume droguri ilegale intravenos decât femeile occidentale, iar bărbații sunt mai predispuși să raporteze niveluri mai ridicate ale celor mai riscante comportamente sexuale, cum ar fi actul sexual neprotejat - nu este surprinzător faptul că o majoritate dintre cazurile de SIDA din SUA au apărut la bărbați.
Cu toate acestea, femeile din Statele Unite devin din ce în ce mai infectate cu HIV, de obicei prin schimbul de ace contaminate cu HIV sau prin sex cu un bărbat infectat cu HIV. CDC estimeaza ca 30 la suta din noile infectii cu HIV in Statele Unite , în 1998 au fost la femei. Pe măsură ce numărul femeilor infectate cu HIV a crescut, la fel și numărul femeilor bolnave de SIDA din Statele Unite. Aproximativ 23% din cazurile de SIDA din SUA pentru adulți / adolescenți raportate la CDC în 1998 au fost printre femei. În 1998, SIDA a fost a cincea cauză de deces în rândul femeilor cu vârste cuprinse între 25 și 44 de ani din Statele Unite și a treia cauză de deces în rândul femeilor afro-americane din această grupă de vârstă.
În Africa, HIV a fost recunoscut pentru prima dată la heterosexuali activi sexual , iar cazurile de SIDA în Africa au apărut cel puțin la fel de frecvent la femei ca la bărbați. În general, distribuția la nivel mondial a infecției cu HIV și SIDA între bărbați și femei este de aproximativ 1 la 1. În Africa subsahariană , 57% dintre adulții cu HIV sunt femei, iar femeile tinere cu vârsta cuprinsă între 15 și 24 de ani sunt de trei ori mai mari fii infectat ca tineri.
HIV nu este cauza SIDA deoarece multe persoane cu HIV nu au dezvoltat SIDA
Infecțiile cu HIV au o evoluție prelungită și variabilă. Perioada medie de timp dintre infecția cu HIV și apariția bolii clinice aparente este de aproximativ 10 ani în țările industrializate , conform studiilor prospective ale bărbaților homosexuali în care sunt cunoscute datele seroconversiei . S-au făcut estimări similare ale perioadelor asimptomatice pentru primitorii transfuziei de sânge infectați cu HIV, consumatorii de droguri injectabile și hemofilii adulți.
Ca și în cazul multor boli, o serie de factori pot influența evoluția bolii HIV. Factori precum vârsta sau diferențele genetice dintre indivizi, nivelul de virulență al tulpinii individuale de virus, precum și influențele exogene, cum ar fi co-infecția cu alți microbi, pot determina rata și severitatea expresiei bolii HIV. În mod similar, unele persoane infectate cu hepatita B , de exemplu, nu prezintă simptome sau numai icter și își elimină infecția, în timp ce altele suferă de boli care variază de la inflamația hepatică cronică la ciroză și carcinom hepatocelular. Cofactorii determină, de asemenea, de ce unii fumători dezvoltă cancer pulmonar, în timp ce alții nu.
HIV nu este cauza SIDA, deoarece unele persoane au simptome asociate cu SIDA, dar nu sunt infectate cu HIV
Majoritatea simptomelor SIDA rezultă din dezvoltarea infecțiilor oportuniste și a cancerelor asociate cu imunosupresie severă secundară HIV.
Cu toate acestea, imunosupresia are multe alte cauze potențiale. Persoanele care iau glucocorticoizi sau medicamente imunosupresoare pentru a preveni respingerea transplantului sau pentru a trata bolile autoimune pot avea o susceptibilitate crescută la infecții neobișnuite, la fel ca și persoanele cu anumite afecțiuni genetice , malnutriție severă și anumite tipuri de cancer. Nu există dovezi care să sugereze că numărul acestor cazuri a crescut, în timp ce dovezi epidemiologice abundente arată o creștere foarte mare a cazurilor de imunosupresie în rândul persoanelor care au o caracteristică: infecția cu HIV.
Bolile asociate cu SIDA, cum ar fi pneumonia Pneumocystis jiroveci (PCP) și complexul Mycobacterium avium (MAC), nu sunt cauzate de HIV, ci rezultă mai degrabă din imunosupresia cauzată de boala HIV. Pe măsură ce sistemul imunitar al unei persoane infectate cu HIV slăbește, acesta devine susceptibil la infecțiile virale , fungice și bacteriene comune în comunitate. De exemplu, persoanele infectate cu HIV din Midwesternul Statelor Unite au mult mai multe șanse decât persoanele din New York să dezvolte histoplasmoza , care este cauzată de o ciupercă. O persoană din Africa este expusă la agenți patogeni diferiți de indivizii dintr-un oraș american. Copiii pot fi expuși la diferiți agenți infecțioși în comparație cu adulții.
HIV este cauza principală a afecțiunii numite SIDA, dar condițiile suplimentare care pot afecta un pacient cu SIDA depind de agenții patogeni endemici la care pacientul poate fi expus.
SIDA poate fi prevenită cu medicamente complementare sau alternative
Multe persoane infectate cu HIV apelează la medicina complementară și alternativă , cum ar fi medicina tradițională, în special în zonele în care terapiile convenționale sunt mai puțin răspândite. Cu toate acestea, majoritatea covârșitoare a cercetărilor științifice riguroase indică un efect mic sau negativ asupra rezultatelor pacienților, cum ar fi severitatea simptomelor HIV și durata bolii, și rezultate mixte asupra bunăstării psihologice. Este important ca pacienții să își notifice furnizorul de asistență medicală înainte de a începe orice tratament, deoarece anumite terapii alternative pot interfera cu tratamentul convențional.
Vezi si
- Societatea internațională SIDA
- Sex sigur
- Produse hemofilia contaminate din sânge
- Prevenirea HIV / SIDA