Rifampicină - Rifampicin
 | |
 | |
| Date clinice | |
|---|---|
| Pronunție | / R ɪ f æ m p ə s ɪ n / |
| Denumiri comerciale | Rifadin, alții |
| Alte nume | Rifampicina ( USAN SUA ) |
| AHFS / Drugs.com | Monografie |
| MedlinePlus | a682403 |
| Date despre licență | |
Categoria sarcinii |
|
| Căi de administrare |
Pe gură , IV |
| Codul ATC | |
| Statut juridic | |
| Statut juridic | |
| Date farmacocinetice | |
| Biodisponibilitate | 90-95% (pe gură) |
| Legarea proteinelor | 80% |
| Metabolism | Ficatul și peretele intestinal |
| Timp de înjumătățire prin eliminare | 3-4 ore |
| Excreţie | Urină (~ 30%), fecale (60-65%) |
| Identificatori | |
| |
| Numar CAS | |
| PubChem CID | |
| IUPHAR / BPS | |
| DrugBank | |
| ChemSpider | |
| UNII | |
| KEGG | |
| ChEBI | |
| ChEMBL | |
| NIAID ChemDB | |
| Ligand PDB | |
| CompTox Dashboard ( EPA ) | |
| ECHA InfoCard |
100.032.997 |
| Date chimice și fizice | |
| Formulă | C 43 H 58 N 4 O 12 |
| Masă molară | 822.953 g · mol −1 |
| Model 3D ( JSmol ) | |
| Punct de topire | 183 la 188 ° C (361 la 370 ° F) |
| Punct de fierbere | 937 ° C (1.719 ° F) |
| |
| |
|
| |
Rifampicina , cunoscută și sub numele de rifampicină , este un antibiotic utilizat pentru tratarea mai multor tipuri de infecții bacteriene , inclusiv tuberculoza (TB), complexul Mycobacterium avium , lepra și boala legionarilor . Este aproape întotdeauna utilizat împreună cu alte antibiotice, cu două excepții notabile: atunci când este administrat ca „tratament preferat, care este puternic recomandat” pentru infecția latentă a TBC; și atunci când este utilizat ca profilaxie post-expunere pentru a preveni Haemophilus influenzae tip b și boala meningococică la persoanele care au fost expuse acelor bacterii. Înainte de a trata o persoană pentru o perioadă lungă de timp, se recomandă măsurarea enzimelor hepatice și a numărului de sânge. Rifampicina poate fi administrată fie pe cale orală, fie intravenos.
Reacțiile adverse frecvente includ greață, vărsături, diaree și pierderea poftei de mâncare. De multe ori transformă urina, transpirația și rupe o culoare roșie sau portocalie. Pot apărea probleme hepatice sau reacții alergice. Face parte din tratamentul recomandat al tuberculozei active în timpul sarcinii, deși siguranța sa în timpul sarcinii nu este cunoscută. Rifampicina face parte din grupul de antibiotice rifamicină . Funcționează prin scăderea producției de ARN de către bacterii.
Rifampicina a fost descoperită în 1965, comercializată în Italia în 1968 și aprobată în Statele Unite în 1971. Se află pe lista medicamentelor esențiale a Organizației Mondiale a Sănătății . Organizația Mondială a Sănătății clasifică rifampicina drept importantă pentru medicina umană. Este disponibil ca medicament generic . Rifampicina este produsă de bacteria solului Amycolatopsis rifamycinica .
Utilizări medicale
Micobacterii
Rifampicina este utilizată pentru tratamentul tuberculozei în combinație cu alte antibiotice, cum ar fi pirazinamida , izoniazida și etambutolul . Pentru tratamentul tuberculozei, se administrează zilnic timp de cel puțin șase luni. Terapia combinată este utilizată pentru a preveni dezvoltarea rezistenței și pentru a scurta durata tratamentului. Rezistență de Mycobacterium tuberculosis la rifampicină se dezvoltă rapid atunci când este utilizat fără un alt antibiotic, cu estimări de laborator ale ratelor de rezistență de la 10 -7 până la 10 -10 per tuberculosis bacterie per generație.
Rifampicina poate fi utilizată singură la pacienții cu infecții latente cu tuberculoză pentru a preveni sau prelungi dezvoltarea bolii active, deoarece sunt prezente doar un număr mic de bacterii. O analiză Cochrane nu a găsit nicio diferență de eficacitate între un regim de rifampicină de 3 până la 4 luni și un regim de 6 luni de isoniazidă pentru prevenirea tuberculozei active la pacienții care nu au fost infectați cu HIV, iar pacienții cărora li s-a administrat rifampicină au avut o rată mai mică de hepatotoxicitate . Cu toate acestea, calitatea dovezilor a fost considerată scăzută. A fost recomandat anterior un ciclu mai scurt de 2 luni de rifampicină și pirazinamidă, dar nu mai este recomandat din cauza ratelor ridicate de hepatotoxicitate.
Rifampicina trebuie administrată pe stomacul gol, cu un pahar cu apă. Se ia în general fie cu cel puțin o oră înainte de masă, fie la 2 ore după masă.
Rifampicina este, de asemenea, utilizată pentru a trata infecțiile micobacteriene nontuberculoase , inclusiv lepra (boala Hansen) și Mycobacterium kansasii .
Cu terapia multidrog utilizată ca tratament standard al bolii Hansen, rifampicina este întotdeauna utilizată în combinație cu dapsonă și clofazimină pentru a evita provocarea rezistenței la medicamente.
Este, de asemenea, utilizat în tratamentul infecțiilor cu Mycobacterium ulcerans asociat cu ulcerul Buruli , de obicei în combinație cu claritromicină sau alte antibiotice.
Alte bacterii și protozoari
În 2008, dovezi provizorii au arătat că rifampicina poate fi utilă în tratamentul Staphylococcus aureus rezistent la meticilină ( MRSA ) în combinație cu alte antibiotice, inclusiv în infecții dificil de tratat, cum ar fi osteomielita și infecțiile articulare protetice. Începând cu 2012, dacă terapia combinată cu rifampicină a fost utilă pentru osteomielita vertebrală piogenă, a fost neclar. O meta-analiză a concluzionat că adăugarea de rifampicină adjuvantă la β-lactamă sau vancomicină poate îmbunătăți rezultatele bacteriei stafilococ auriu. Cu toate acestea, un studiu mai recent nu a găsit niciun beneficiu din rifampicina adjuvantă.
Este, de asemenea, utilizat ca tratament preventiv împotriva infecțiilor cu Neisseria meningitidis ( meningococice ). Rifampicina este, de asemenea, recomandată ca tratament alternativ pentru infecțiile cauzate de agenții patogeni de căpușă Borrelia burgdorferi și Anaplasma phagocytophilum atunci când este contraindicat tratamentul cu doxiciclină , cum ar fi la femeile gravide sau la pacienții cu antecedente de alergie la antibiotice tetraciclinice.
Este, de asemenea, uneori utilizat pentru tratarea infecțiilor cu specii de Listeria , Neisseria gonorrhoeae , Haemophilus influenzae și Legionella pneumophila . Pentru aceste indicații non-standard, trebuie făcută testarea susceptibilității antimicrobiene (dacă este posibil) înainte de a începe terapia cu rifampicină.
Enterobacteriaceae , Acinetobacter specii și Pseudomonas specii sunt intrinsec rezistente la rifampicina.
A fost utilizat cu amfotericina B în încercări în mare parte nereușite de a trata meningoencefalita amebiană primară cauzată de Naegleria fowleri .
Rifampicina poate fi utilizată ca monoterapie timp de câteva zile ca profilaxie împotriva meningitei, dar rezistența se dezvoltă rapid în timpul tratamentului pe termen lung al infecțiilor active, astfel încât medicamentul este întotdeauna utilizat împotriva infecțiilor active în combinație cu alte antibiotice.
Rifampicina este relativ ineficientă împotriva spirochetelor , ceea ce a condus la utilizarea sa ca agent selectiv capabil să le izoleze în materialele cultivate în laboratoare.
Viruși
Rifampicina are o anumită eficacitate împotriva virusului vaccinia .
Sensibilitatea agentului patogen
Concentrațiile minime inhibitorii de rifampicină pentru mai mulți agenți patogeni semnificativi din punct de vedere medical sunt:
- Mycobacterium tuberculosis - 0,002 - 64 µg / ml
- Mycobacterium bovis - 0,125 ug / ml
- Stafilococ auriu (rezistent la meticilină) - ≤ 0,006–256 µg / ml
- Chlamydia pneumoniae - 0,005 pg / ml
Colangita biliară primară
Rifampicina este utilizată pentru a trata mâncărimea cauzată de colangita biliară primară . Efectele adverse legate de tratament includ hepatotoxicitatea , nefrotoxicitatea , hemoliza și interacțiunile cu alte medicamente. Din aceste motive, precum și a unor preocupări etice privind utilizarea antibioticelor în afara etichetei, rifampicina ca antibiotic preventiv foarte eficient pentru meningită, nu este considerată adecvată pentru mâncărime.
Hidradenită supurativă
Rifampicina cu clindamicină a fost utilizată pentru a trata boala pielii hidradenită supurativă .
Efecte adverse
Cel mai grav efect advers este hepatotoxicitatea, iar persoanele care îl primesc adesea sunt supuse testelor inițiale și frecvente ale funcției hepatice pentru a detecta afectarea hepatică precoce.
Efectele secundare mai frecvente includ febră, tulburări gastro-intestinale, erupții cutanate și reacții imunologice. Luarea rifampicinei determină, de obicei, anumite fluide corporale, cum ar fi urina, transpirația și lacrimile, să devină de culoare roșu-portocaliu, un efect secundar benign care poate fi totuși înspăimântător dacă nu este de așteptat. Aceasta poate fi, de asemenea, utilizată pentru a monitoriza absorbția eficientă a medicamentului (dacă culoarea medicamentului nu este văzută în urină, pacientul poate dori să mute doza de medicament mai departe în timp de consumul de alimente sau lapte). Decolorarea transpirației și a lacrimilor nu se observă direct, dar transpirația poate pata îmbrăcămintea deschisă portocalie, iar lacrimile pot pata permanent lentilele de contact moi. Deoarece rifampicina poate fi excretată în laptele matern, alăptarea trebuie evitată în timpul administrării.
Alte efecte adverse includ:
- Toxicitate hepatică - hepatită , insuficiență hepatică în cazuri severe
- Respirator - respirație
- Cutanate - înroșirea feței, prurit, erupții cutanate, hiperpigmentare, roșeață și udarea ochilor
- Abdominal - greață , vărsături, crampe abdominale, diaree
- Simptome asemănătoare gripei - frisoane, febră, cefalee, artralgie și stare de rău . Rifampicina are o penetrare bună în creier și acest lucru poate explica în mod direct o stare de rău și disforie la o minoritate de utilizatori.
- Reacție alergică - erupții cutanate, mâncărime, umflarea limbii sau a gâtului, amețeli severe și probleme de respirație
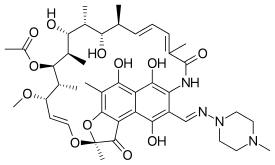
Structura chimică
Rifampicina este o polichidă aparținând clasei chimice a compușilor denumiți ansamicine , denumită astfel datorită structurii lor heterociclice care conține un miez de naftoquinonă întins pe un lanț ansa alifatic. Naphthoquinonic cromofor conferă rifampicina culoarea caracteristică roșu-portocaliu cristalin.
Grupurile funcționale critice ale rifampicinei în legarea sa inhibitoare a ARN polimerazei bacteriene sunt cele patru grupări hidroxil critice ale punții ansa și inelului naftol, care formează legături de hidrogen cu reziduuri de aminoacizi de pe proteină.
Rifampicina este derivatul 3- (4-metil-1-piperazinil) -minometil al rifamicinei SV .
Interacțiuni
Rifampicina este cel mai puternic inductor cunoscut al sistemului enzimatic al citocromului hepatic P450 , incluzând izoenzimele CYP2B6 , CYP2C8 , CYP2C9 , CYP2C19 , CYP3A4 , CYP3A5 și CYP3A7 . Crește metabolismul multor medicamente și, în consecință, le poate face mai puțin eficiente sau chiar ineficiente, prin scăderea nivelului lor. De exemplu, pacienții care urmează tratament anticoagulant pe termen lung cu warfarină trebuie să își mărească doza de warfarină și să li se verifice frecvent timpul de coagulare, deoarece nerespectarea acestora ar putea duce la o anticoagulare inadecvată, având ca rezultat consecințe grave ale tromboembolismului.
Rifampicina poate reduce eficacitatea pilulelor contraceptive sau a altor contracepții hormonale prin inducerea sistemului citocromului P450, în măsura în care au apărut sarcini neintenționate la femeile care utilizează contraceptive orale și au luat rifampicină chiar și pentru cursuri foarte scurte (de exemplu, ca profilaxie împotriva expunerii la meningita bacteriană).
Alte interacțiuni includ niveluri scăzute și eficiență mai mică a agenților antiretrovirali , everolimus , atorvastatină , rosiglitazonă , pioglitazonă , celecoxib , claritromicină , caspofungină , voriconazol și lorazepam .
Rifampicina este antagonică efectelor microbiologice ale antibioticelor gentamicină și amikacină. Activitatea rifampicinei împotriva unor specii de micobacterii poate fi potențată de izoniazidă (prin inhibarea sintezei de micolați) și ambroxol (prin efecte direcționate de gazdă în autofagie și farmacocinetică).
Farmacologie
Mecanism de acțiune
Rifampicina inhibă sinteza ARN dependentă de ADN bacterian prin inhibarea ARN polimerazei dependente de ADN bacterian .
Datele privind structura cristalină și datele biochimice sugerează că rifampicina se leagă de buzunarul subunității ARN polimerază β din canalul ADN / ARN, dar departe de locul activ. Inhibitorul previne sinteza ARN prin blocarea fizică a alungirii și astfel prevenirea sintezei proteinelor bacteriene gazdă. Prin acest mecanism de „ocluzie sterică”, rifampicina blochează sinteza celei de-a doua sau a treia legături fosfodiesterice între nucleotidele din coloana vertebrală a ARN-ului, împiedicând alungirea capătului 5 'al transcriptului ARN care depășește mai mult de 2 sau 3 nucleotide.
Într-un studiu recent, s-a demonstrat că Rifampicina se leagă de citocromul P450 reductază și îi modifică conformația, precum și activitatea către susținerea metabolismului progesteronului prin CYP21A2 .
Mecanism de rezistență
Rezistența la rifampicină apare din mutații care modifică reziduurile locului de legare a rifampicinei pe ARN polimeraza, rezultând o afinitate scăzută pentru rifampicină. Mutațiile de rezistență se mapează cu gena rpoB , codificând subunitatea beta a ARN polimerazei. Majoritatea mutațiilor de rezistență în E. coli sunt în 3 clustere pe rpoB . Clusterul I este aminoacizii 509 până la 533, grupul II este aminoacizii 563 până la 572, iar grupul III este aminoacidul 687.
Când se descriu mutații în rpoB la alte specii, se utilizează de obicei numărul corespunzător de aminoacizi din E. coli . În tuberculoza Mycobacterium , majoritatea mutațiilor care duc la rezistența la rifampicină se află în clusterul I, într-o regiune centrală de 81bp numită RRDR pentru „regiunea care determină rezistența la rifampicină”. O schimbare a aminoacidului 531 de la serină la leucină care rezultă dintr-o schimbare a secvenței ADN a TCG în TTG este cea mai frecventă mutație. Rezistența la tuberculoză a apărut, de asemenea, din cauza mutațiilor din regiunea N-terminală a rpoB și a clusterului III.
Un mecanism alternativ de rezistență este prin ribozilarea ADP catalizată de Arr a rifampicinei. Cu asistența enzimei Arr produsă de agentul patogen Mycobacterium smegmatis , ADP-riboză este adăugată la rifampicină la una dintre grupările sale hidroxi ale lanțului ansa, inactivând astfel medicamentul.
Rezistența în tuberculoză
Rezistența micobacteriană la rifampicină poate apărea singură sau împreună cu rezistența la alte medicamente antituberculare de primă linie. Detectarea precoce a unei astfel de tuberculoze multidrog sau rezistente la medicamente este esențială în îmbunătățirea rezultatelor pacienților prin instituirea tratamentelor adecvate de a doua linie și în scăderea transmiterii tuberculozei rezistente la medicamente. Metodele tradiționale de detectare a rezistenței implică cultura micobacteriană și testarea sensibilității la medicamente, rezultatele cărora ar putea dura până la 6 săptămâni. Testul Xpert MTB / RIF este un test automat care poate detecta rezistența la rifampicină și, de asemenea, diagnostica tuberculoza. O analiză Cochrane actualizată în 2014 a concluzionat că pentru detectarea rezistenței la rifampicină, Xpert MTB / RIF a fost precis, adică (95%) sensibil și (98%) specific.
Farmacocinetica
Rifampicina administrată oral are ca rezultat concentrațiile plasmatice maxime în aproximativ 2-4 ore. Acidul 4-aminosalicilic (un alt medicament antituberculozic) reduce semnificativ absorbția rifampicinei, iar concentrațiile maxime pot fi mai mici. Dacă aceste două medicamente trebuie utilizate concomitent, acestea trebuie administrate separat, cu un interval de 8 până la 12 ore între administrări.
Rifampicina este ușor absorbită din tractul gastro - intestinal (GI); grupul său funcțional ester este rapid hidrolizat în bilă și este catalizat de un pH ridicat și de esteraze specifice substratului . După aproximativ 6 ore, aproape tot medicamentul este deacetilat. Chiar și în această formă deacetilată, rifampicina este încă un antibiotic puternic; cu toate acestea, nu mai poate fi reabsorbit de intestine și este eliminat din organism. Doar aproximativ 7% din medicamentul administrat este excretat nemodificat prin urină, deși eliminarea urinară reprezintă doar aproximativ 30% din excreția medicamentului. Aproximativ 60% până la 65% se excretă prin fecale.
Timpul de înjumătățire al rifampicinei variază de la 1,5 la 5,0 ore, deși insuficiența hepatică o crește semnificativ. Consumul de alimente inhibă absorbția acestuia din tractul gastro-intestinal, iar medicamentul este eliminat mai rapid. Când rifampicina este luată cu o masă, concentrația maximă a sângelui scade cu 36%. Antiacidele nu afectează absorbția acestuia. Scăderea absorbției rifampicinei cu alimente este uneori suficientă pentru a afecta în mod vizibil culoarea urinei, care poate fi utilizată ca marker pentru a determina dacă o doză de medicament a fost sau nu absorbită efectiv.
Distribuția medicamentului este mare pe tot corpul și atinge concentrații eficiente în multe organe și fluide corporale, inclusiv lichidul cefalorahidian . Deoarece substanța în sine este roșie, această distribuție ridicată este motivul pentru culoarea roșu-portocaliu a salivei, lacrimi, sudoare, urină și fecale. Aproximativ 60% până la 90% din medicament este legat de proteinele plasmatice.
Utilizare în biotehnologie
Rifampicina inhibă ARN polimeraza bacteriană, astfel este frecvent utilizată pentru a inhiba sinteza proteinelor bacteriene gazdă în timpul exprimării proteinelor recombinante în bacterii. ARN care codifică gena recombinantă este de obicei transcrisă din ADN de către o ARN polimerază T7 virală , care nu este afectată de rifampicină.
Istorie
În 1957, o probă de sol dintr-o pădure de pini de pe Riviera Franceză a fost adusă pentru analiză la laboratorul de cercetare Lepetit Pharmaceuticals din Milano , Italia. Acolo, un grup de cercetare condus de Piero Sensi și Maria Teresa Timbal a descoperit o nouă bacterie. Această nouă specie a produs o nouă clasă de molecule cu activitate antibiotică. Deoarece Sensi, Timbal și cercetătorii erau deosebit de pasionați de povestea criminalității franceze Rififi (despre un jaf de bijuterii și bandele rivale), au decis să numească acești compuși rifamicine . După doi ani de încercări de a obține produse semisintetice mai stabile, o nouă moleculă cu eficacitate ridicată și tolerabilitate bună a fost produsă în 1965 și a fost numită rifampicină.
Rifampicina a fost vândută pentru prima dată în Italia în 1968 și a fost aprobată de FDA în 1971.
Societate și cultură
Impurități cauzatoare de cancer
În august 2020, Administrația SUA pentru Alimente și Medicamente (FDA) a devenit conștientă de impuritățile nitrozaminice din anumite probe de rifampicină. FDA și producătorii investighează originea acestor impurități în rifampicină, iar agenția dezvoltă metode de testare pentru autoritățile de reglementare și industria pentru a detecta 1-metil-4-nitrosopiperazina (MNP). MNP aparține clasei de compuși nitrozaminici, dintre care unii sunt clasificați ca fiind cancerigeni umani probabili sau posibili (substanțe care ar putea provoca cancer), pe baza testelor de laborator, cum ar fi studiile de carcinogenitate a rozătoarelor. Deși nu există date disponibile pentru a evalua în mod direct potențialul cancerigen al MNP, informațiile disponibile cu privire la compușii nitrosaminici înrudiți au fost folosite pentru a calcula limitele de expunere pe viață pentru MNP.
Începând din ianuarie 2021, FDA continuă să investigheze prezența 1-metil-4-nitrosopiperazinei (MNP) în rifampicină sau a 1-ciclopentil-4-nitrosopiperazinei (CPNP) în rifapentină aprobată pentru vânzare în SUA.
Numele
Rifampicina este INN și BAN , în timp ce rifampicina este USAN . Rifampicina poate fi prescurtată R, RMP, RA, RF sau RIF (SUA).
Rifampicina este, de asemenea, cunoscută sub numele de rifaldazină, rofact și rifampicină în Statele Unite, de asemenea sub numele de rifamicină SV.
Denumirea sa chimică este 5,6,9,17,19,21-hexahidroxi-23-metoxi-2,4,12,16,18,20,22-heptametil-8- [N- (4-metil-1- piperazinil) formimoidil] -2,7- (epoxipentadeca [1,11,13] trienimino) -nafto [2,1-b] furan-1,11 (2H) -diona 21-acetat.
Rifampicina este disponibilă sub numeroase mărci din întreaga lume.
Referințe
linkuri externe
- „Rifampicină” . Portalul de informații despre droguri . Biblioteca Națională de Medicină din SUA.